что пить чтобы не было тромбов после короновируса
Кардиолог дал совет по профилактике тромбоза после COVID-19
Заведующий кардиологическим отделением консультативно-диагностического центра № 6 депздрава Москвы Андрей Сыров посоветовал сдать анализ на D-димер после перенесенного коронавируса.
В эфире радиостанции «Говорит Москва» в понедельник, 13 декабря, специалист пояснил, что D-дример является продуктом деградации фибрина — основы тромба.
«Мы используем этот анализ в первую очередь для исключения острого тромбоза. Думаем, есть у пациента тромбоз, тромбоэмболия легочной артерии или нет. Мы берем анализ на D-димер, если он в норме — тромбоза нет», — разъяснил Сыров.
Кардиолог добавил, что зачастую повышение D-димера бывает при различных воспалительных заболеваниях. Его высокий показатель не является основанием для лечения, например для назначения антикоагулянтов, пишет RT. Антикоагулянты назначаются на основании тяжести течения COVID.
1 декабря врач-диетолог Татьяна Залетова назвала повышающие риск тромбоза после COVID-19 продукты. По ее словам, употребление зеленой еды вроде укропа и петрушки ослабляет действие препаратов, разжижающих кровь. Кроме того, зеленые продукты могут представлять опасность и при приеме лекарств, увеличивающих свертываемость крови.
В настоящее время в России продолжается масштабная вакцинация граждан. Прививка делается бесплатно. В стране зарегистрировано пять вакцин от коронавируса: «Спутник V», ставший первой в РФ и мире вакциной от COVID-19, а также «Спутник Лайт», «ЭпиВакКорона», «ЭпиВакКорона-Н» и «КовиВак».
Вся актуальная информация по ситуации с коронавирусом доступна на сайтах стопкоронавирус.рф и доступвсем.рф, а также по хештегу #МыВместе. Телефон горячей линии по вопросам коронавируса: 8 (800) 2000-112.
Воронежский врач рассказал, кому и как после ковида проверяться на тромбоз
Хирург-флеболог Максим Быков рассказал о том, когда и у кого после ковида появляется тромбоз, по каким признакам его можно заподозрить и почему назначать себе антикоагулянты самостоятельно — смертельно опасно
Читать все комментарии
Войдите, чтобы добавить в закладки
Почему коронавирус оборачивается тромбозом?
Причин сразу несколько. Первая — вирус поражает клетки эндотелия, выстилающего сосуды изнутри. Сосудистые стенки повреждаются, а организм реагирует на это повреждение, как на любую травму — образованием тромбов. Ведь в обычных условиях это естественная защитная реакция, предотвращающая кровотечения.
Вторая причина — гипервоспаление, возникающее при коронавирусе, приводит к тому, что иммунные клетки начинают «нападать» на собственные ткани. Опять же в результате образуются сгустки крови. Наконец, ухудшает ситуацию тот факт, что тяжелобольные люди по многу часов, а иногда и дней проводят, не вставая с постели. Кровь застаивается и густеет.
Кто больше подвержен тромбообразованию?
В группе риска следующие категории:
— люди старше 60 лет;
— ведущие малоподвижный образ жизни;
— женщины, принимающие противозачаточные препараты, особенно по многу лет;
—те, кто имеет склонность к тромбообразованию, в частности тромбофилию;
— лица, которые уже перенесли инфаркт, инсульт, тромбоэмболию лёгкого — то есть состояния, связанные с тромбозом.
Среди лиц до 60 лет тромбообразованию больше подвержены мужчины. Это объясняется тем, что у женщин кровь регулярно обновляется во время менструаций.
Можно ли распознать у себя тромбоз?
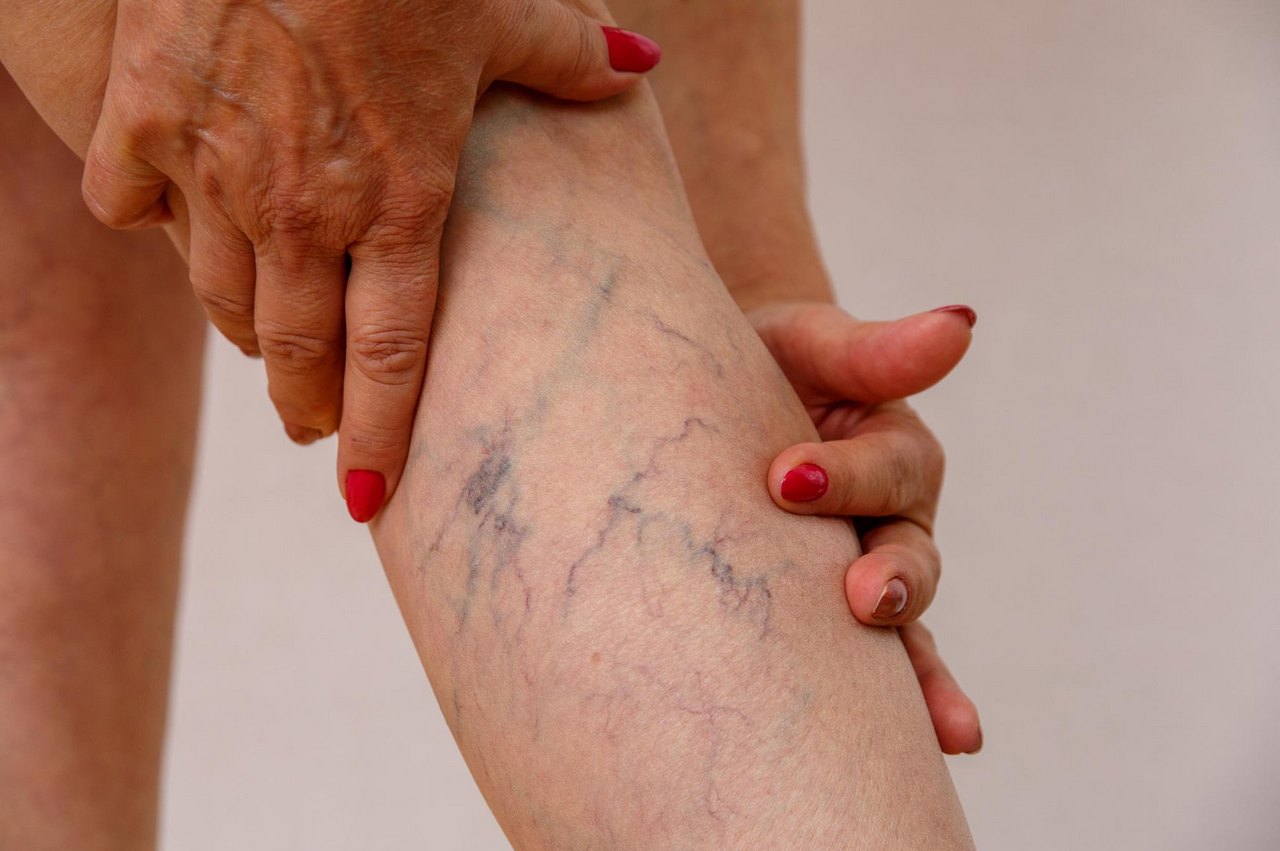
Примерно в 80% случаев тромбоз возникает в ногах. Поэтом особое внимание надо обратить на следующие симптомы:
— сильный, не спадающий отёк нижней конечности или её части;
— боли или зуд на определённом участке ноги;
— бледная кожа или, наоборот, покрасневший и горячий участок на голени или бедре;
Отметим, что иногда тромбоз до поры до времени вообще никак себя не проявляет — и в этом его коварство.
Я заболел ковидом, надо ли мне принимать антикоагулянты?
— Тем, кто попадает в больницу, практически в ста процентах случаев назначают такие препараты. Кстати, части пациентов антикоагулянты не помогают, они лишь очень сильно разжижают кровь, и врачам очень сложно их лечить. Также лекарства, разжижающие кровь, доктор может назначить и тем, кто болеет коронавирусом на дому в лёгкой форме. Без назначения доктора я бы ни в коем случае не рекомендовал принимать эти препараты даже людям из групп риска!
Дело в том, что их бесконтрольный приём может вызвать кровотечения, причём как наружные (из носа, к примеру), так и внутренние, самые опасные. И не всегда человека в этом случае можно спасти. Пациентов, которые сами себе прописали антикоагулянты в больших дозах я «узнаю» по многочисленным синякам на теле — это тоже последствия самолечения. Могу сказать: если пациент не относится к группам риска и болеет коронавирусом в лёгкой форме, чаще всего ему антикоагулянты просто не нужны!
Нужно ли обследоваться на тромбоз после коронавируса?
Чем смертельно опасен тромбоз, какие меры профилактики предпринять больным коронавирусом, чтобы не допустить образования тромбов, возникает ли эта патология у детей и какое главное заблуждение связано с антикоагулянтами — читайте в «МОЁ! Плюс».
phlebolog.pro
флеболог Дробязго С.В.
г. Москва, Большой Головин переулок, 4. Клиника КСТ
запись на прием: +7 (495) 114-51-51
Тромбозы и коронавирус. Тревожные симптомы, лечение и профилактика.
запись на прием: +7 495 607 0557
г. Москва, клиника КСТ
Коронавирусная инфекция или Ковид-19 является мощным фактором провоцирующим тромбозы, причем как венозные так и артериальные. Последние проявляются такими острыми заболеваниям как инфаркт, инсульт, острая ишемия верхних или нижних конечностей. Механизмы нарушения свертываемости при коронавирусе хорошо известны и не являются чем-то новым для медиков:
Есть и особенности тромбозов при КОВИД-19. Вирусная коагулопатия возникает несмотря на профилактические меры, повышает смертность, более вероятна у пациентов в тяжелом состоянии, находящихся в интенсивной терапии, но встречается и при легких формах, а также у выздоравливающих и уже выздоровевших лиц.
Частота венозных тромбозов составляет
ТЭЛА при коронавирусе имеет свои особенности. При обычной ТЭЛА тромбы образуются сначала в глубоких венах нижних конечностей, а затем нарастают или отрываются, попадая уже в легкие. При коронавирусе тромбы могут сразу образовываться в легких ( тромбоз легочных вен ), закупоривая мелкие и средние сосуды, что приводит к отмиранию ( некрозу ) тканей легких. Такой тип поражения микрососудов очень характерен для коронавирусной инфекции, что влечет за собой массивное поражение альвеол легких.
Помимо венозных тромбозов, COVID-19 вызывает также тромбозы артерий сердца (коронарные артерии) и головного мозга что приводит к инфаркту и инсульту.
— 4 или больше баллов по шкале IMPROVE
— 2 или 3 балла по шкале IMPROVE плюс повышение D-димера >500 ng/ml
В этом случае прием 10 мг Ксарелто в течение 35 дней уменьшает риск тромбозов в том числе и внезапной кардиальной смерти на 50%.
Онлайн калькулятор IMPROVE, подсчитать ваши баллы по шкале оценки риска тромбозов можно >>здесь
В плане диагностики и прогноза очень важно определение биомаркеров воспаления, нарушения свертываемости, активации тромбоцитов. Среди них ключевым биомаркером является D-димер.
В настоящее время появились обновленные рекомендации по профилактике и лечению тромбозов, адаптированные под пациентов с КОВИД-19. В этой статье речь пойдет именно об этих нововведениях.
Венозный тромбоз, тромбоэмболия легочной артерии
Тромбоэмболические осложнения при COVID-19 имеют свою специфику. Для обычной тромбоэмболии характерно первичное образование тромбов в глубоких венах нижних конечностей, которые затем могут отрываться и с током крови попадать легочную артерию.
При коронавирусной инфекции, правильнее говорить о тромбозе легочной артерии. То есть тромбы образуются сразу в мелких сосудах легких, то есть in-situ, с последующим перекрытием более крупных артерий, инфарктом (отмиранием) ткани легких.
Данные вскрытий подтверждают гораздо большее повреждение микрокапилляров альвеол (по крайней мере в 9 раз) чем при вирусе гриппа.
При таком поражении в организме гораздо быстрее развивается кислородное голодание (гипоксия), в условиях которого стандартные профилактические дозировки антикоагулянтов оказываются малоэффективны.
Другие системные тромбозы.
Это еще одна особенность коронавирусной инфекции. Несмотря на лечебные дозировки антикоагулянтов,
Патологоанатомические данные демонстрируют, что тромбозы возникают и во многих других органах, порой, несмотря на полную антикоагулянтную терапию и независимо от времени сколько времени прошло от начала заболевания. В легких, сердце и почки
находят тромбы, богатые мегакариоцитами и тромбоцитами.
В недавнем обзоре 16 исследований (43) было в очередной раз показано что D-димер является важнейшим диагностическим и прогностическим критерием. Его значительное повышение говорит о повышенном риске осложнений. Поэтому рекомендуется определение D-димера и его последующий мониторинг. Лечение антикоагулянтами позволяет снизить смертность от коронавируса.
Тромбоэмболия или микротромбозы?
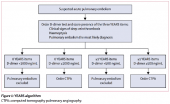
Клинические критерии играют первостепенную роль при постановке диагноза венозного тромбоза, уровень D-димера также является важным диагностическим маркером. Предпочтительными визуализационными методами обследования является мультиспиральная компьютерная томография с контрастированием (МСКТ) и дуплексное сканирование (ДС) вен нижних конечностей с компрессионными пробами. Важно использовать алгоритм YEARS, который позволяет исключить ТЭЛА или подтвердить этот диагноз данными МСКТ.
Другие маркеры также позволяют судить о степени активации тромбоцитов и системном воспалении в организме, что позволяет составить более верный прогноз, D-димер, однако, остается наиболее значимым критерием.
Маркеры тромбоза при COVID-19
D-димер (наиболее значимый маркер)
Средний объем тромбоцитов
По данным одного исследования уровень D-димера меньше 6494 ng/mL позволяет исключить венозный тромбоз, делая ненужным проведение дуплексного сканирования вен [43].
Однако в другом исследовании D-димер более 2500 нг/мл в начале заболевания ассоциировался с повышенным риском коагулопатий (OR для тромбозов 6.79, для кровотечений 3.56), критического состояния и смерти.
Спонтанное повышение Протромбинового времени > 3 с или АЧТВ > 5 с является независимым предиктором тромбоза.
Международные рекомендации по профилактике и лечению тромбозов у пациентов с КОВИД-19 (Global COVID-19 Thrombosis Collaborative Group) .
Схожие рекомендации приняты в США, лечение рекомендуется начинать в парентеральных антикоагулянтов с последующим переходом на ПОАК, в частности, апиксабан или ривароксабан/дабигатран. При подтвержденном проксимальной венозном тромбозе или ТЭЛА антикоагулянты назначают минимум на 3 месяца.
Согласно немецким рекомендациям, всем госпитализированным пациентам проводится тромбопрофилактика и выполняется МСКТ легких. Основываясь на уровне D-димера применяют алгоритм YEARS и проводят МСКТ с контрастированием по показаниям. При уровне D-димера 1000-2000 нг/мл проводят тромбопрофилактику, если D-димер возрастает до 2000-4000 нг/мл выполняют УЗДС вен и МСКТ с контрастированием.
При лечении тромбоза регулярно контролируется D-димер, фибриноген, количество тромбоцитов, ЛДГ, креатинин и АЛТ (ежедневно или как минимум 2-3 раза в неделю).
Врачи назвали вид терапии для избежания тромбоза у перенесших COVID-19
Людям, переболевшим коронавирусом, с первых дней нужно назначать антикоагулянтную терапию, чтобы избежать тромбозов, заявил РБК руководитель лаборатории особо опасных инфекций Федерального исследовательского центра фундаментальной и трансляционной медицины, профессор вирусологии Александр Чепурнов.
Так он прокомментировал слова главного врача московской клинической больницы имени Филатова Валерия Вечорко о назначении антикоагулянтной терапии после COVID-19.
По его словам, вирус обладает способностью поражать свертывающуюся систему. Чепурнов объяснил, что после заболевания коронавирусом у человека может начаться гиперкоагуляция (появление множества мелких тромбов), во время которой у организма расходуются запасы коагулирующих средств, которые способствуют более медленному свертыванию крови.
«После такого истощения наступает неспособность организма контролировать свертываемость, начинается разжижение крови с кровотечениями, соответственно, с потерями жидкой составляющей», — добавил врач.
О том, что применение антикоагулянтов после коронавируса необходимо, заявил РБК и инфекционист, доктор медицинских наук Николай Малышев. «Эти препараты нужно всем давать в качестве профилактики», — сказал врач. По его словам, люди, которые получают эту терапию по поводу операций на сердце или различных заболеваний сердечно-сосудистой системы, переносят коронавирус легче. «Тромбозы — частое осложнение в пожилом возрасте, в молодом возрасте тоже бывает, но реже», — добавил Малышев.
Ранее Вечерко говорил, что во время лечения от COVID-19 в его больнице пациентам назначают антикоагулянтную терапию, чтобы избежать тромбозов. Он пояснил, что для этого нужны препараты гепариновой группы или новые антикоагулянты. «Эта группа препаратов позволяет провести профилактику тромбозов, особенно легочных артерий, и смерти от их образования. Надо отметить, что аспирин и другие препараты показали меньшую эффективность», — сказал Вечорко.
По его словам, после выздоровления можно сделать коагулограмму, которая позволяет оценить свертываемость крови. «При негативном сценарии необходимо продолжить прием антикоагулянтной терапии до тех пор, пока состояние не нормализуется. В некоторых случаях анализ придется сдать повторно через две-три недели», — добавил врач.
Лекарства и препараты, для профилактики тромбоза после коронавируса
Около 30% больных с тяжелым течением и 15% со средней тяжестью COVID-19 подвергаются тромбообразованию. Исследования по выявлению основных причин развития такого осложнения продолжаются. На этом фоне медиками разработана схема лечения с учетом риска развития тромбоэмболии, основанная на применении антикоагулянтов — лекарств, разжижающих кровь. Они призваны защищать от тромбозов при коронавирусе, предупреждая развитие инсульта, инфаркта миокарда, легочной эмболии и других, опасных для жизни состояний.
Что такое тромбоз и почему он возникает при COVID-19
Тромбы представляют собой кровяные сгустки, которые прикрепляются к стенкам сосудов, постепенно вызывая их полную закупорку. Часто они располагаются в венах нижних конечностей, таза. Выделяют несколько разновидностей данной патологии, но все они представляют опасность не только для здоровья, но и жизни. Во время резких движений или травм тромб способен оторваться, затем переместиться в легочную артерию и спровоцировать частичное или полное нарушение кровотока.
Независимо от вида тромбоза при коронавирусе, провоцирующими факторами могут выступать:
По мнению ученых, наиболее распространенной причиной тромбообразования выступает реакция организма на проникновение вируса. Выявляя и обезвреживая патогены, иммунная система оставляет частицы поврежденных клеток. В здоровом теле избавление от таких опасных элементов происходит с участием особых белков (ферментов).
В условиях коронавирусной инфекции иммунитет работает в усиленном режиме, что приводит к образованию большого количества “мусора”. Его несвоевременная утилизация силами организма провоцирует повреждение различных тканей, в том числе сосудистого эндотелия. В результате создаются подходящие условия для образования кровяных сгустков в венозном русле.
Первые признаки и явные симптомы тромбоза при коронавирусе
Поскольку при коронавирусе происходит сгущение крови, повышается ее свертываемость, замедляется кровоток — создаются идеальные условия для формирования тромбов. В случае перекрытия венозного русла более чем на 75% развивается тромбоз, который можно определить по:
При обнаружении у себя хотя бы одного, а тем более нескольких признаков, не стоит медлить с обращением к врачу.
Что делают в больницах при подозрении на тромбоз
Для своевременного диагностирования осложнений, связанных с закупоркой сосудов, могут назначить проведение:
Как лечить тромбоз после перенесенного COVID-19
Лечение проводят преимущественно консервативными методами, но не исключается в редких случаях проведение оперативного вмешательства (устанавливаются специальные фильтры для задержки тромбов или выполняется их механическое извлечение).
По результатам анализов, а также с учетом клинической картины, врач может принять решение о назначении антикоагулянтов. Крайне важной в такой ситуации оказывается объективная оценка соотношения пользы и вреда от разжижающих лекарств, а также особенностей их взаимодействия с остальными медикаментами. Если этого не сделать, есть риск развития нежелательных реакций.
Противопоказано их применение в ряде случаев:
Риск появления тромбов сохраняется не только во время болезни, но и после ее завершения. Причин тому достаточно много, среди которых обезвоживание организма и слишком высокое содержание тромбоцитов. Поэтому лечение тромбоза после коронавируса должно продолжаться минимум в течение 3 месяцев. Чаще такая необходимость возникает в отношении людей, входящих в группу риска (страдающие ожирением, ведущие малоподвижный образ жизни и те, кому ранее приходилось сталкиваться с тромбообразованием).
Препараты для борьбы с тромбозами после ковида
Используют несколько видов медикаментов с различными механизмами, к числу которых относится аспирин — антитромбоцитарное средство. Действуя непосредственно на тромбоциты, оно предотвращает их склеивание.
Также могут использоваться антикоагулянты:
При легком и среднем течении заболевания пациентам, входящим в группу риска, обычно назначают таблетированные препараты. Принимать их можно дома при условии, что лечение контролируется врачом.
Больным на стационаре назначают антикоагулянты в виде инъекций, представленные преимущественно низкомолекулярными или низкофракционными гепаринами. Вводят эти средства подкожно в живот на протяжении всего курса стационарного лечения. Характерным последствием гепариновых инъекций становится появление синяков, которые самостоятельно рассасываются после отмены лекарства.
Важные нюансы антикоагулянтной терапии
Люди, лечившиеся такими препаратами до заражения COVID-19, должны продолжать лечение. В зависимости от индивидуальных особенностей организма, лечащий врач может заменить их более мощными средствами. Также доктору необходимо сообщить о:
Препараты для разжижения крови следует принимать в рамках врачебных назначений, не прерывая курс — их резкая отмена приводит к развитию нежелательных реакций (касается некоторых лекарственных средств).
Медики отмечают, что не во всех случаях антикоагулянтная терапия оказывается эффективной. Отчасти это связано с повышенной свертываемостью крови, частично — со сложностями по определению оптимальной дозы в конкретном случае. Согласно некоторым исследованиям, более высокую эффективность показывает лечебная доза, а не профилактическая. Однако в таком случае значительно повышается вероятность открытия серьезных кровотечений.
Как защититься от развития тромбоза при ковиде
Пациентам, поступившим в больницу, врачи рекомендуют ношение компрессионной одежды. Ее необходимо использовать не только во время заболевания, но также на протяжении нескольких месяцев после выписки.
Среди других рекомендаций, в зависимости от тяжести и стадии заболевания, выделяют:
Для людей с лишней массой тела, переболевших коронавирусом, становится важной борьба с лишним весом. Снижение массы тела позволит значительно сократить нагрузку на стенки и клапаны вен
.
Рекомендуется уделить внимание диете, в рамках которой исключить жирные, сладкие продукты, сократить количество соли и картофеля в рационе. По рекомендации врача можно воспользоваться витаминно-минеральными комплексами на основе аскорбиновой кислоты, рутина, токоферола, рибо
После консультации с доктором можно воспользоваться натуральными средствами, обладающими антикоагулянтными свойствами. В эту категорию входят отвары и настои из клевера, белой ивы, полыни обыкновенной, подмаренника настоящего, ромашки. Также выделяют ряд продуктов, оказывающих кроворазжижающее действие: вишня, инжир, красная смородина, эстрагон, черника и др.
В заключении
Одним из распространенных осложнений COVID-19 является тромбообразование. Для борьбы с этим состоянием в стационарных условиях врачи часто используют антикоагулянты — препараты, разжижающие кровь по различным механизмам. Эти медикаменты характеризуются повышенным риском развития кровотечений, а также имеют противопоказания.
Решение о необходимости профилактики тромбоза после коронавируса путем применения антикоагулянтов должен принимать только лечащий врач. Лечение данными препаратами среди больных со средней и легкой формой коронавируса, не входящих в группы риска, не рекомендуется.