что пить при гипертрофии левого желудочка сердца
Эффективность лозартана у больных артериальной гипертонией с гипертрофией миокарда левого желудочка
Н.М. Чихладзе, Т.А. Сахнова, Е.В. Блинова, Е.Б. Яровая, И.Е. Чазова
Институт кардиологии им. А.Л.Мясникова ФГУ РК НПК Минздравсоцразвития РФ, Москва
В научной литературе представлены результаты, свидетельствующие об обратном развитии ГЛЖ на фоне антигипертензивной терапии, что сопряжено со снижением риска развития неблагоприятных сердечно-сосудистых исходов. Приведены результаты исследований, в которых обоснована эффективность препаратов, блокирующих эффекты ангиотензина II (АТ II), продемонстрировано кардиопротективное действие блокаторов АТ1-рецепторов (БРА), обусловленное не только снижением системного артериального давления (АД), но и прямым антипролиферативным действием на кардиомиоциты и фибробласты миокарда. Прогностическая значимость ЭКГ-критериев ГЛЖ представлена в исследовании LIFE, в котором оценивался эффект БРА лозартана в сопоставлении с β-адреноблокатором по влиянию на АД, обратное развитие ГЛЖ и конечные сердечно-сосудистые исходы [5]. Продемонстрированы преимущества лозартана в предотвращении сердечно-сосудистых заболеваний и смертности у больных АГ и ЭКГ по критериями ГЛЖ.
Доступность регистрации ЭКГ в амбулаторных условиях, возможность применения ЭКГ-критериев ГЛЖ для выявления ее признаков и анализа их в динамике на фоне антигипертензивной терапии БРА лозартаном послужили основанием для данного исследования.
Цель предпринятого нами исследования ЭЛЛА-ГЛЖ (Эффективность препаратов Лозап и Лозап Плюс у пациентов с Артериальной гипертонией и ГЛЖ) – проведение скрининга в условиях поликлинической практики с использованием ЭКГ-критериев ГЛЖ у больных АГ для выявления ГЛЖ и оценки в динамике на протяжении 12 мес эффективности лозартана по влиянию на АГ и ГЛЖ.
Материалы и методы исследования
Скрининговому обследованию были подвергнуты 557 больных с ранее леченой и нелеченой АГ. Критерии включения в исследование: уровень АД, ≥140 и/или 90 мм рт. ст., ЭКГ-признаки ГЛЖ по критерию Соколова–Лайона и/или корнельскому произведению. По результатам скрининга ЭКГ-признаки ГЛЖ были выявлены у 155 из 557 больных АГ. Все пациенты с выявленными признаками ГЛЖ были включены в дальнейшее исследование.
Критериями исключения из исследования служили:
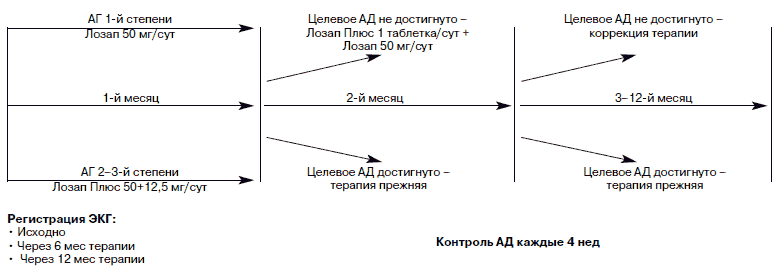
В соответствии с протоколом исследования (рис. 1.) пациенты получали лозартан в виде монотерапии (Лозап, Zentiva, Чехия) или фиксированную комбинацию Лозап 50 мг + гидрохлоротиазид 12,5 мг (Лозап Плюс). Выбор тактики лечения (монотерапия или комбинированное лечение) основывался на уровне АД: при АГ 1-й степени назначали Лозап в дозе 50 мг в день, при АГ 2–3-й степени – Лозап Плюс 1 раз в день. При отсутствии достижения целевого уровня АД (АД 140/90 мм рт. ст.) к терапии присоединяли другие антигипертензивные препараты длительного действия из групп антагонистов кальция, β-адреноблокаторов и препаратов центрального действия. На последующих визитах с интервалом в 4 нед (всего 13 визитов на протяжении 12 мес исследования), при необходимости проводили коррекцию терапии до достижения целевого уровня АД.
Рис. 1. Схема исследования.
Измерение АД у пациентов проводили в положении сидя, после предварительного отдыха в течение 10 мин. Были выполнены три измерения на одной и той же руке с интервалом в 2 мин, после чего вычисляли среднее значение АД.
Регистрацию ЭКГ проводили исходно и в динамике через 6 и 12 мес лечения. Все ЭКГ, снимаемые при скрининге исходно и в динамике, анализировали с целью выявления признаков ГЛЖ в институте кардиологии им. А.Л.Мясникова.
ЭКГ регистрировались со скоростью 50 мм/с в масштабе 1 мВ=1 см и оценивались двумя независимыми экспертами, незнакомыми с клинической информацией. Продолжительность комплекса QRS измеряли с точностью до 10 мс, а амплитуды зубцов R в отведениях aVL, V5, V6 и зубцов S в отведениях V1 и V3 – с точностью до 1 мм (0,1 мВ).
Показатель Соколова–Лайона вычисляли как сумму зубца S в отведении V1 и зубца R в отведении V5 или V6 (выбирали отведение, где амплитуда зубца R была больше). Корнельский показатель вычисляли как сумму зубца R в отведении aVL и зубца S в отведении V3. Корнельское произведение вычисляли как произведение корнельского показателя и продолжительности QRS, при этом вводилась поправка на пол: у женщин к значению корнельского показателя прибавляли 6 мм.
ЭКГ-признаком ГЛЖ считалось выполнение по крайней мере одного из двух критериев: показатель Соколова–Лайона более 38 мм и/или корнельское произведение более 2440 мм х мс. Наличие или отсутствие синдрома напряжения (strein pattern) определялось визуально. Синдром напряжения диагностировали при наличии косонисходящего выпуклостью вверх снижения сегмента ST и асимметричных отрицательных зубцов Т, направленных противоположно комплексу QRS, в отведениях I, aVL, V5 и/или V6.
В динамике были проанализированы ЭКГ у 111 из 155 больных с исходной ГЛЖ на протяжении 6 мес лечения, которые составили 1-ю группу, в которой для анализа были доступны все исследуемые параметры на всех визитах на протяжении 6 мес наблюдения. У 55 из них динамика АД и данные ЭКГ проанализированы по результатам всех визитов на протяжении 12 мес лечения. Эти пациенты составили 2-ю группу.
Критерии оценки эффективности проводимой терапии – нормализация уровня АД (менее 140/90 мм рт. ст.) по данным офисных измерений, положительная динамика ЭКГ-признаков ГЛЖ.
Статистическую обработку результатов проводили с использованием пакетов статистических программ STATISTICA 8.0 и SPSS 13.0.
Для каждой из непрерывных величин в зависимости от типа распределения приведены либо среднее (M) и стандартное отклонение (s), либо медиана и квартили распределения. Для анализа таблиц сопряженности 2х2 был применен двусторонний точный критерий Фишера, для таблиц сопряженности 2х3 (сравнение групп по тяжести течения АГ) – критерий x2 Пирсона.
Для оценки эффективности лечения пациентов с ГЛЖ было проведено сравнение исходных показателей до лечения с их значениям через 6 мес терапии, а также через 12 мес с помощью непараметрического парного критерия Вилкоксона.
При сравнении степени изменения показателей в группах, разделенных по полу и заболеваемости сахарным диабетом, в зависимости от типа распределения степени изменения показателя использовали t-критерий Стьюдента или U-критерий Манна–Уитни.
Динамика средних значений ЭКГ-показателей Соколова–Лайона, корнельского произведения и АД исследовали с помощью дисперсионного анализа (ANOVA) повторных измерений во всей группе пациентов с ГЛЖ. Были проанализированы и данные повторных измерений для групп с сохранением и отсутствием ЭКГ-признаков ГЛЖ к 6-му и 12-му месяцам лечения, на фоне терапии с тремя последовательными моментами наблюдений. С использованием критерия Ньюмена–Кейлса проводили множественные сравнения средних и вычисляли значимость различия для каждого из возможных сравнений.
Проверяемые гипотезы отклоняли при уровне значимости р
Литература
Гипертрофия левого желудочка
Гипертрофия левого желудочка: виды, причины, симптомы, диагностика, лечение и профилактика
Гипертрофия левого желудочка представляет собой заболевание, характеризующееся уплотнениями в левых стенках органа сердечного желудочка. В случае обнаружения у пациентов различных уплотнений, расположенных в перегородках в межпограничной области правого, а также левого желудочка. Данная патология влияет на процесс потери былых эластичных свойств желудочковых стенок организма.
Современная медицина классифицирует заболевание по следующим разновидностям недомоганий:
Причины
В основном недуг провоцируется наследственным фактором. У людей, имеющих родственников в любом поколении с наличием сердечных болезней, существует риск генетической предрасположенности к отклонению. Это говорит о том, что у них растет вероятность уплотнения в стенке. Недуг вызывается:
Все эти факторы повышают кровяную пульсацию, из-за которой утолщаются сердечные мышцы. Именно поэтому и возникают уплотнения в органе.
Симптомы
В зависимости от стадии патологии, возраста пациента и функциональных способностей его организма дефект может не иметь никаких признаков.
В основном заболевание не имеет никаких признаков на первой стадии, когда увеличение веса миокарда не становится препятствием и не мешает его кровообращению.
Если обнаружено несоответствие в размере органа и кровоснабжении, то видны первые проявления дефекта. Недуг характеризуется кардиалгией (болями в грудной клетки), быстрой утомляемостью, головокружениями и обмороками.
Нарушения в нервной системе способствуют развитию аритмий и блокад. При присоединении недостаточности в левом предсердии появляется одышка как при покое, так и при физических нагрузках. Это отмечается на поздних стадиях.
Диагностика
Провести осмотр пациента может только кардиолог, который руководствуется сбором анамнеза и осмотром. Одним из эффективных способов считают электрокардиографию., позволяющую измерить толщину сердечной мышцы.
При гипертрофии на ЭКГ видны следующие изменения:
Помимо указанных выше методов диагностики, врач проводит обследование с помощью магнитно-ядерного резонанса, компьютерной томографии и рентгена грудной клетки.
Лечение
Терапию проводят бета-блокаторами в комплексе с верапамилом. Этим методом удается уменьшить симптоматику, провоцируемую сердечно-сосудистой патологией. В качестве дополнений к терапии медикаментозными средствами рекомендуют соблюдать диету. Также нужно отказаться от привычек, наносящих вред организму, если они имеются.
Чтобы лечение было эффективным необходимо: отказаться от сигарет, понизить уровень потребления пищевой соли, сбросить лишнюю массу тела.
Рацион должен быть обогащен молочными и кисломолочными продуктами, морепродуктами, свежими овощами и фруктами. Потребуется сократить количество употребления изделий из муки, ограничить сладости и животные жиры. Физическая активность должна быть умеренного характера.
Врачи не исключают вероятность того, что понадобится оперативное вмешательство, чтобы удалить участок мышцы сердца, которая подверглась гипертрофии. Важно отметить, что развитие данного недуга часто происходит на протяжении нескольких лет жизни.
Профилактика
Риск заболевания можно снизить путем полного отказа от спиртных напитков, кофе и сигарет, активного образа жизни, осуществления систематического контроля над работой сердца, сокращения потребления соли в пищу, отказа от жирных продуктов и введения в рацион большого количества фруктов и овощей.
Лечение гипертрофической кардиомиопатии
Гипертрофическая кардиомиопатия (ГКМП) – это генетически обусловленное заболевание миокарда, проявляющееся комплексом специфических морфо-функциональных изменений
Лечение гипертрофической кардиомиопатии
Гипертрофическая кардиомиопатия (ГКМП) – это генетически обусловленное заболевание миокарда, проявляющееся комплексом специфических морфо-функциональных изменений и постепенно прогрессирующим течением с высоким риском развития жизнеугрожающих аритмий и внезапной смерти.
Типичными являются морфологические изменения: аномалия архитектоники сократительных элементов миокарда (гипертрофия и дезориентация мышечных волокон), развитие фибротических изменений мышцы сердца, патология мелких интрамиокардиальных сосудов.
При ГКМП происходит массивная гипертрофия миокарда левого (и реже правого желудочка), чаще асимметричного характера за счет утолщения межжелудочковой перегородки, часто с развитием обструкции выходного тракта левого желудочка (ЛЖ) при отсутствии каких-либо явных причин.
Общепризнанной является представление о преимущественно наследственной природе ГКМП. В связи с этим, широкое распространение получил термин «семейная гипертрофическая кардиомиопатия». К настоящему времени установлено, что более половины всех случаев заболевания являются наследуемыми, при этом основной тип наследования – аутосомно-доминантный. Оставшиеся приходятся на так называемую спорадическую форму; в этом случае у пациента нет родственников, болеющих ГКМП или имеющих гипертрофию миокарда. Считается, что большинство, если не все случаи спорадической ГКМП, также имеют генетическую причину, т. е. вызваны случайными мутациями.
Гипертрофическая кардиомиопатия – это генетически гетерогенное заболевание, причиной которого являются более 200 описанных мутаций нескольких генов, кодирующих белки миофибриллярного аппарата. К настоящему времени известны 10 белковых компонентов сердечного саркомера, выполняющих контрактильную, структурную или регуляторную функции, дефекты которых наблюдаются при ГКМП. Причем в каждом гене множество мутаций могут становиться причиной заболевания (полигенное мультиаллельное заболевание).
Наличие той или иной ассоциированной с ГКМП мутации признается «золотым» стандартом диагностики заболевания. При этом описанные генетические дефекты характеризуются разной степенью пенетрантности, выраженностью морфологических и клинических проявлений. Тяжесть клинической картины зависит от присутствия и степени гипертрофии.
Таким образом, ГКМП характеризуется крайней гетерогенностью вызывающих ее причин, морфологических, гемодинамических и клинических проявлений, разнообразием вариантов течения и прогноза, что существенно затрудняет выбор адекватных и наиболее эффективных лечебных подходов по контролю и коррекции имеющихся нарушений.
Возможны три гемодинамических варианта обструктивной ГКМП:
Cимптомы болезни разнообразны и малоспецифичны, связаны с гемодинамическими нарушениями (диастолическая дисфункция, динамическая обструкция путей оттока, митральная регургитация), ишемией миокарда, патологией вегетативной регуляции кровообращения и нарушением электрофизиологических процессов в сердце. Диапазон клинических проявлений крайне велик: от бессимптомных до неуклонно прогрессирующих и трудно поддающихся медикаментозному лечению форм, сопровождающихся тяжелой симптоматикой.
Повышение диастолического давления в левом желудочке из-за диастолической дисфункции, динамическая обструкция выносящего тракта левого желудочка проявляются одышкой в покое и при физической нагрузке, утомляемости, слабости. Нарастание давления в малом круге кровообращения сопровождается развитием острой левожелудочковой недостаточности (чаще в ночные часы – сердечная астма, альвеолярный отек легких).
Падение фракции выброса при физической нагрузке или нарушениях сердечного ритма сопровождается ухудшением кровообращения головного мозга. Преходящая ишемия мозговых структур проявляется кратковременной потерей сознания (обморок) или предобморочными состояниями (внезапная слабость, головокружение, потемнение в глазах, шум и «заложенность» в ушах).
Методы исследования:
ЭХО-КГ – основной метод диагностики ГКМП. Критериями диагностики ГКМП на основании данных ЭХО-КГ являются:
Если в покое обструкции выносящего тракта левого желудочка нет, ее можно спровоцировать медикаментозными (ингаляция амилнитрита, введение изопреналина, добутамина) или функциональными пробами (проба Вальсальвы, физическая нагрузка), которые уменьшают преднагрузку или повышают сократимость левого желудочка.
Катетеризация сердца и коронарная ангиография проводятся для оценки коронарного русла перед миоэктомией или операцией на митральном клапане, а также чтобы выяснить причину ишемии миокарда. При этом к характерным признакам ГКМП относят:
Сцинтиграфия миокарда и позитронно-эмиссионная томография
При гипертрофической кардиомиопатии сцинтиграфия миокарда имеет некоторые особенности, однако в целом ее значение в диагностике ишемии такое же, как и обычно. Стойкие дефекты накопления указывают на рубцовые изменения после инфаркта миокарда, обычно они сопровождаются снижением функции левого желудочка и плохой переносимостью физической нагрузки. Обратимые дефекты накопления указывают на ишемию, вызванную снижением коронарного резерва при нормальных артериях или коронарным атеросклерозом. Обратимые дефекты часто никак не проявляются, однако, по-видимому, они повышают риск внезапной смерти, особенно у молодых больных с гипертрофической кардиомиопатией. При изотопной вентрикулографии можно выявить замедленное наполнение левого желудочка и удлинение периода изоволюмического расслабления.
Позитронно-эмиссионная томография – более чувствительный метод, кроме того, она позволяет учесть и устранить помехи, связанные с затуханием сигнала. Позитронно-эмиссионная томография с фтордезоксиглюкозой подтверждает наличие субэндокарлиальной ишемии, вызванной снижением коронарного резерва.
Современные подходы к лечению ГКМП
По современным представлениям, лечебная стратегия определяется в процессе разделения больных на категории в зависимости от описанных выше вариантов течения и прогноза.
Все лица с ГКМП, включая носителей патологических мутаций без фенотипических проявлений болезни и пациентов с бессимптомным течением заболевания, нуждаются в динамическом наблюдении, в ходе которого оцениваются характер и выраженность морфологических и гемодинамических нарушений. Особое значение имеет выявление факторов, определяющих неблагоприятный прогноз и повышенный риск внезапной смерти (в частности, скрытых, прогностически значимых аритмий).
Общие мероприятия
Ограничение значительных физических нагрузок и запрещение занятий спортом, способных вызывать усугубление гипертрофии миокарда, повышение внутрижелудочкового градиента давления и риска внезапной смерти.
Медикаментозное лечение
До настоящего времени окончательно не решен вопрос о необходимости проведения активной медикаментозной терапии у наиболее многочисленной группы больных с бессимптомной или малосимптомной формами ГКМП и низкой вероятностью внезапной смерти. Противники активной тактики обращают внимание на то, что при благоприятном течении заболевания продолжительность жизни и показатели смертности не отличаются от таковых в общей популяции. Некоторые же авторы указывают на то, что использование в этой группе пациентов β-адреноблокаторов и антагонистов кальция (верапамил) может приводить к сдерживанию гемодинамических нарушений и клинической симптоматики. При этом никто не оспаривает тот факт, что выжидательная тактика в случаях бессимптомного или малосимптомного течения ГКМП возможна лишь при отсутствии признаков внутрижелудочковой обструкции, обмороков и серьезных нарушений сердечного ритма, отягощенной наследственности и случаев ВС у близких родственников.
Следует признать, что лечение ГКМП, генетически обусловленного заболевания, обычно распознаваемого на поздней стадии, пока может быть в большей степени симптоматическим и паллиативным. Тем не менее к основным задачам лечебных мероприятий относятся не только профилактика и коррекция основных клинических проявлений заболевания с улучшением качества жизни пациентов, но и положительное влияние на прогноз, предупреждение случаев ВС и прогрессирования заболевания.
Основу медикаментозной терапии ГКМП составляют препараты с отрицательным инотропным действием: β-адреноблокаторы и блокаторы кальциевых каналов. Для лечения весьма распространенных при этом заболевании нарушений сердечного ритма используются также дизопирамид (антиаритмический препарат IA класса) и амиодарон.
Предпочтение отдается β-блокаторам без внутренней симпатомиметической активности. Наибольший опыт накоплен по применению пропранолола (обзидан, анаприлин). Его назначают начиная с 20 мг 3-4 раза в день, с постепенным увеличением дозы под контролем пульса и артериального давления (АД) до максимально переносимой в большинстве случаев 120–240 мг/сут. Следует стремиться к применению возможно более высоких доз препарата, так как отсутствие эффекта терапии β-блокаторами, вероятно, связано с недостаточной дозировкой. При этом нельзя забывать о том, что повышение дозировок существенно увеличивает риск известных побочных эффектов.
Инвазивные методы лечения:
1. Чрезаортальная септальная миэктомия
2. Вальвулопластики или протезирования митрального клапана
В ряде случаев при наличии дополнительных показаний для уменьшения выраженности обструкции и митральной регургитации одномоментно выполняется операция вальвулопластики или протезирования митрального клапана низкопрофильным протезом. Улучшить отдаленные результаты миэктомии позволяет последующая длительная терапия верапамилом, обеспечивающая улучшение диастолической функции ЛЖ, что не достигается при хирургическом лечении.
3. Иссечения межжелудочковой перегородки
В настоящее время разработаны и успешно применяются отличные от классической миэктомии методики. В частности, в НЦССХ им. А. Н. Бакулева под руководством академика Л. А. Бокерия разработана оригинальная методика иссечения зоны гипертрофированной МЖП из конусной части правого желудочка. Этот способ хирургической коррекции обструктивной ГКМП является высокоэффективным и может стать методом выбора в случаях одновременной обструкции выходных отделов обоих желудочков, а также в случаях среднежелудочковой обструкции ЛЖ.
4. Транскатетерная септальная аблация
Другим альтернативным методом лечения рефракторной обструктивной ГКМП является транскатетерная алкогольная септальная аблация. Методика предполагает инфузию через баллонный катетер в перфорантную септальную ветвь 1–3 мл 95% спирта, вследствие чего возникает инфаркт гипертрофированного отдела МЖП, захватывающей от 3 до 10% массы миокарда ЛЖ (до 20% массы МЖП). Это приводит к значимому уменьшению выраженности обструкции выходного тракта и митральной недостаточности, объективной и субъективной симптоматике заболевания.
В Волынской больнице отработана методика выполнения транскатетерной септальной аблации при ГКМП. Доказан положительный результат данного вмешательства при относительно низком риске развития осложнений.
Обзор таблеток от повышенного давления нового поколения
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
Причины гипертонии
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
Гипертрофия левого желудочка
Лекарства, которые назначают для лечения:
Гипертрофия левого желудочка
Левый желудочек является главной насосной камерой сердца. Он перекачивает насыщенную кислородом кровь в аорту — самый крупный кровеносный сосуд человеческого тела. При повышенной нагрузке стенка насосной камеры увеличивается в размерах. Это состояние известно как гипертрофия левого желудочка. Из-за утолщения в мышце происходят дегенеративные и ишемические изменения, ослабляющие ее сократимость, что, в свою очередь, повышает риск аритмии, инфаркта и сердечной недостаточности.
Гипертрофия левого желудочка: причины
Миокард может увеличиваться в размерах под воздействием определенных факторов, заставляющих его работать сильнее. Таким образом клетки сердца пытаются компенсировать повышенную нагрузку. К этим факторам относятся:
Иногда гипертрофия левого желудочка сердца развивается из-за генетического заболевания, вызывающего структурные изменения сердечных клеток, — гипертрофической кардиомиопатии. Еще одной возможной причиной может стать амилоидоз, сопровождающийся аномальными белковыми отложениями во всех органах, в том числе в сердце.
Гипертрофия левого желудочка: симптомы
Первыми признаками, которые могут указывать на возможное утолщение миокарда левой сердечной камеры, являются:
Это неспецифичные симптомы, которые могут указывать на другие, более серьезные сердечно-сосудистые проблемы. Поэтому при их появлении важно обратиться к врачу.
Гипертрофия стенок левого желудочка: факторы риска
В группу риска развития ГЛЖ входят люди:
Женщины с гипертонией больше подвержены гипертрофии левого желудочка, чем мужчины, также страдающие от повышенного артериального давления.
Диагностика заболевания
На первом этапе врач выслушает жалобы пациента, составит историю болезни и проведет тщательный медицинский осмотр, включающий измерение кровяного давления и предварительную оценку функции сердца (аускультацию или прослушивание). Далее будут назначены дополнительные исследования:
Также могут быть проведены лабораторные анализы и в некоторых случаях инвазивные тесты, такие как коронарография и биопсия миокарда.
Как лечить гипертрофию левого желудочка сердца
Метод терапии подбирает врач с учетом степени тяжести заболевания, выраженности симптомов, а также наличия сопутствующих заболеваний. Многое зависит и от факторов, вызвавших патологию. Лечение может быть медикаментозным или хирургическим.
Препараты при гипертрофии левого желудочка
Лекарственные средства от высокого кровяного давления помогают предотвратить дальнейшее увеличение миокарда, а в некоторых случаях — и обратить его вспять. С этой целью могут быть назначены:
В тех случаях, когда заболевание вызвано стенозом аортального клапана, может потребоваться хирургическое вмешательство. Решение о целесообразности проведения операции принимает врач после тщательного диагностического обследования пациента.
Опасна ли гипертрофия левого желудочка
Без эффективного лечения патологическое утолщение стенки сердечной камеры грозит такими серьезными осложнениями, как:
Своевременное обращение к врачу и правильно назначенная терапия позволяют избежать серьезных последствий заболевания.
Профилактика гипертрофии левого сердечного желудочка
Лучший способ предотвратить болезнь — постоянный контроль артериального давления. Для этого необходимо:
Кроме этого, следует избегать стрессов и периодически проходить профилактические медицинские осмотры.
Список использованной литературы
Популярные вопросы про гипертрофию левого желудочка
Какие лекарства принимать при гипертрофии левого желудочка?
Выбор лекарственных средств прежде всего зависит от причин, вызвавших ГЛЖ. Поэтому медикаментозную терапию должен назначать врач. Чаще всего она включает в себя прием ингибиторов АПФ, блокаторов рецепторов ангиотензина II, блокаторов кальциевых каналов, тиазидных диуретиков и бета-блокаторов.
Чем опасна гипертрофия левого желудочка?
Если пациент не получает надлежащего лечения при выраженной степени ГЛЖ, это может привести к развитию таких осложнений, как острая сердечная недостаточность, аритмия, ишемическая болезнь сердца, инфаркт и инсульт.
Можно ли вылечить гипертрофию левого желудочка сердца?
Можно добиться хороших результатов, устранив основную причину заболевания, а именно — высокое кровяное давление. Правильно подобранная антигипертензивная терапия во многих случаях позволяет остановить прогрессирование патологии, а иногда приводит к уменьшению гипертрофированной сердечной стенки.
Что такое концентрическая гипертрофия левого желудочка?
Это заболевание, возникающее в результате воздействия на сердце стрессовых факторов, таких как гипертония, врожденные пороки сердца (такие как тетрада Фалло), пороки клапанов (сужение аорты или стеноз), а также первичные дефекты миокарда, непосредственно вызывающие гипертрофию (гипертрофическая кардиомиопатия). Оно характеризуется утолщением миокарда без соответствующего увеличения размера желудочков, а также часто сопровождается такими симптомами, как боль в груди и одышка при физической нагрузке, общая утомляемость, обморок и учащенное сердцебиение.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на нем информации.
ВНИМАНИЕ! Цены актуальны только при оформлении заказа в электронной медицинской информационной системе Аптека 911. Цены на товары при покупке непосредственно в аптечных заведениях-партнерах могут отличаться от указанных на сайте!