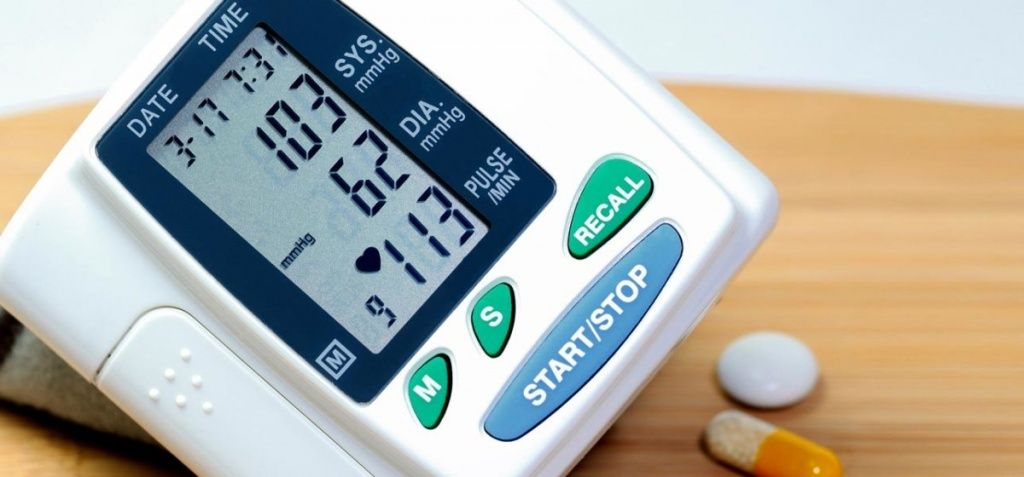
что пить при тахикардии сердца и низком давлении
Высокий пульс при низком давлении: что делать?

Люди, склонные к пониженному давлению (гипотонии, гипотензии), часто сталкиваются с такой проблемой, как тахикардия. Она характеризуется ускорением пульса: сердцебиение становится слишком частым, достигает 90 ударов в минуту и выше в состоянии покоя. В чем причина такого явления, и как с ним бороться?
У здорового человека сердцебиение учащается при физических нагрузках и сильных эмоциях. Это является физиологической нормой и не наносит вреда здоровью.
При гипотонии снижается тонус сосудов, что приводит к замедлению кровотока и застою крови в артериях. Органы и ткани, включая сердце и головной мозг, страдают от нехватки кислорода. Ускорение сердечного ритма при низком давлении является физиологически обусловленным механизмом компенсации. Пульс учащается, так как организм стремится восполнить нехватку кислорода и застой крови в артериях за счет более интенсивной работы сердца.
Это негативно сказывается на состоянии сердечно-сосудистой системы. При хронической артериальной гипотензии сердце вынуждено работать на износ, чтобы поддерживать нормальное кровоснабжение органов и тканей. Это увеличивает нагрузку на сердечную мышцу и приводит к нежелательным последствиям.
Какое давление является нормой?
Гипотонией называют состояние, при котором артериальное давление (АД) опускается ниже нормы. Нормальными считаются следующие показатели:
При гипотензии может снижаться только верхнее или нижнее давление либо оба показателя одновременно.
При каких патологиях может учащаться пульс при низком давлении?
Симптомы
Кроме учащенного сердцебиения, пациенты с тахикардией при низком давлении отмечают у себя следующие признаки патологии:
В тяжелых случаях падение давления приводит к потере сознания.
Как помочь человеку с гипотонией при диабете, анафилаксии и кровотечении?
Первая помощь при гипотензии зависит от причины падения АД. Если это произошло из-за сильного кровотечения или анафилактического шока, пациент нуждается в срочной медицинской помощи. В первом случае врачи принимают меры по остановке кровотечения и восполнению потери крови.
Если у пациента развился анафилактический шок на фоне аллергической реакции на инъекцию, укус насекомого, происходит резкое падение АД, нарушается сердечный ритм, происходит отек гортани, который приводит к проблемам с дыханием.
При подозрении на анафилактический шок требуется срочно вызвать «скорую помощь». В домашних условиях необходимо ограничить распространение аллергена. Для этого удаляют жало насекомого или накладывают жгут выше места инъекции. Пострадавшего необходимо уложить на горизонтальную поверхность с приподнятыми ногами. Если у человека рвота, голову необходимо повернуть на бок. Помещение должно хорошо проветриваться. Если у пострадавшего пропадает пульс, до приезда «скорой» выполняется непрямой массаж сердца с частотой 60-100 нажатий.
Для купирования анафилактического шока врачи вводят адреналин и глюкокортикостероиды, используют лечение антигистаминными препаратами.
Экстренные меры требуются и в ситуации, в которой могут оказаться пациенты с сахарным диабетом. Если уровень глюкозы в крови падает ниже 3,3 ммоль/л, наступает состояние гипогликемии, которая характеризуется слабостью, падением АД, поверхностным дыханием, слабым пульсом, а в некоторых случаях – его учащением, выделением пота.
Для повышения АД при диабете требуется в первую очередь нормализовать уровень глюкозы в крови. Если человек находится в сознании, ему необходимо съесть или выпить напиток с быстрыми углеводами. Для этих целей подходит сахар или мед, гель на основе глюкозы, сладкий напиток.
Нежелательно использовать шоколад, печенье или другие кондитерские изделия, которые содержат углеводы и жир, поскольку он замедляет усвоение глюкозы.
Если диабетик находится без сознания, нельзя пытаться влить сладкий напиток или сахар через рот, так как человек не в состоянии глотать. Еда может застрять в горле и привести к асфиксии.
Если человек находится в бессознательном состоянии, допустимо втирать мед или сахарный сироп в десны. Для купирования тяжелой гипогликемии медицинские работники используют внутривенные инъекции глюкозы или препарат глюкагон, который высвобождает запасы глюкозы из печени.
Как только уровень сахара в крови диабетика нормализован, давление и пульс приходят в норму.
Помощь при гипотонии и тахикардии в остальных случаях
Если падение АД никак не связано с диабетом, аллергической реакцией или травмой, следует предпринять следующие меры:
При оказании помощи нужно регулярно измерять показатели давления. Если, несмотря на принимаемые меры, человеку становится хуже, необходимо вызвать «скорую помощь» или доставить пациента в медицинское учреждение для обследования и лечения.
Что нельзя делать при гипотензии?
Если у человека упало давление, нельзя употреблять спиртное, кофеин или таблетки для повышения АД, нюхать нашатырный спирт, если пациент находится в сознании, делать физические упражнения. Такие действия усугубляют ситуацию и могут приводить к негативным последствиям для здоровья.
Меры профилактики
Для лечения гипотензии важно выявить и устранить ее причину. Нормализация АД избавит от плохого самочувствия и тахикардии. При склонности к пониженному давлению пациенту важно употреблять достаточное количество жидкости и соли, обеспечить регулярные физические нагрузки в умеренном режиме. Движение улучшает циркуляцию крови в сосудах и способствует поддержанию нормального давления.
При гипотонии следует избегать сильных стрессов и видов деятельности, которые сопряжены с физическими и эмоциональными перегрузками. Для хорошего самочувствия гипотоникам важно хорошо высыпаться и полноценно отдыхать.
Положительный эффект оказывают водные процедуры: контрастный душ, гидромассаж. При этом важно, чтобы перепады температуры не были слишком резкими.
Тахикардия: причины и признаки. Как лечить?
Тахикардия наравне с инфарктом считается «сердечной» болезнью нашего века. Она может быть первичной, если является проявлением ишемии, пороков сердца и хронических заболеваний легких – бронхита, бронхиальной астмы.
Учащенный ритм сердца (более 90 ударов/минуту), характеризующий это сердечное заболевание, может стать последствием частых стрессов, страха, волнения и даже простой физической нагрузки. В таком случае тахикардия считается вторичной.
Определить тип тахикардии можно, проведя эхо-мониторирование, ЭКГ, УЗИ сердца и щитовидной железы. При отрицательном результате анализа, тахикардия — вторична.
При резком учащении сердечного ритма, длящегося в течение 10-15 минут, необходимо без промедлений принять седативное средство – валокордин, корвалол с водой или на сахар, положить глицин под язык, выпить настойку валерьянки, мяты или мелисы. Также целесообразно будет положить влажную ткань или холод на лоб или шею.
При анемии тахикардия также не исключена, так как при низком гемоглобине кровоснабжение тканей уменьшается, и сердце начинает учащенно сокращаться, чтобы восполнить дефицит кислорода в тканях. При анемии необходимо потреблять препараты железа и витамин С.
Как быстро сбить тахикардию? Тахикардия считается нормальным явлением у подростков в период активного роста, а также не исключена при повышенной температуре организма: 70-80 ударов пульса в минуту при температуре до 39 градусов – это абсолютно нормально. При температуре выше 39 градусов нужно принять колдрекс или парацетамол, чтобы ее сбить, так как при усиленном сердцебиении организм быстро устает.
Вторичную тахикардию можно усмирить разнообразными настоями на травах. Для ее длительного лечения можно приготовить отвар мелиссы, мяты и валерианы, залив 2 ст. ложки трав 0,5 л кипятка на 5-10 минут и принимать настой в течении 2-3 недель.
Для снижения выброса адреналина можно положит под язык полтаблетки мезапама или феназепама.
Вечерний кофе или чай лучше заменить на успокоительные настои из шиповника и пустырника, понижающие давление.
Врачи не советуют увлекаться валерьянкой: принимайте в течение 10 дней не более 1 таблетки по 3 раза в день. Вам же не нужна излишняя сонливость? Для людей, которым спать на рабочем месте противопоказано, можно посоветовать 1 таблетку грандаксина под язык 2 раза в день.
Вызвать тахикардию могут сердечнососудистые препараты типа милдроната, трентала или теопека, стимулирующие кровоснабжение. Алкогольные напитки любой крепости тоже могут стать стимуляторами тахикардии вместе с непривычной и острой пищей.
Ваш пламенный мотор не может вечно «отдуваться» за ваше легкомысленное отношение к здоровью. Проходите профилактический осмотр у кардиолога, берегите сердце, и оно прослужит вам долгие годы.
Лечение нарушений ритма сердца
Почему терапия аритмий считается одним из самых сложных разделов кардиологии? Как классифицируются аритмии? Какие группы лекарственных препаратов используются при лечении аритмий? Нарушения ритма сердца (аритмии) представляют собой один из самы
Почему терапия аритмий считается одним из самых сложных разделов кардиологии?
Как классифицируются аритмии?
Какие группы лекарственных препаратов используются при лечении аритмий?
Нарушения ритма сердца (аритмии) представляют собой один из самых сложных разделов клинической кардиологии. Отчасти это объясняется тем, что для диагностики и лечения аритмий необходимо очень хорошее знание электрокардиографии, отчасти — огромным разнообразием аритмий и большим выбором способов лечения. Кроме того, при внезапных аритмиях нередко требуется проведение неотложных лечебных мероприятий.
Одним из основных факторов, повышающих риск возникновения аритмий, является возраст. Так, например, мерцательную аритмию выявляют у 0,4% людей, при этом большую часть пациентов составляют люди старше 60 лет [1, 2, 4]. Увеличение частоты развития нарушений ритма сердца с возрастом объясняется изменениями, возникающими в миокарде и проводящей системе сердца в процессе старения. Происходит замещение миоцитов фиброзной тканью, развиваются так называемые «склеродегенеративные» изменения. Кроме этого, с возрастом повышается частота сердечно-сосудистых и экстракардиальных заболеваний, что также увеличивает вероятность возникновения аритмий [17, 18].
Основные клинические формы нарушений ритма сердца
По характеру клинического течения нарушения ритма сердца могут быть острыми и хроническими, преходящими и постоянными. Для характеристики клинического течения тахиаритмий используют такие определения, как «пароксизмальные», «рецидивирующие», «непрерывно рецидивирующие» [2].
Лечение нарушений ритма сердца
Показаниями для лечения нарушений ритма являются выраженные нарушения гемодинамики или субъективная непереносимость аритмии. Безопасные, бессимптомные или малосимптомные легко переносящиеся аритмии не требуют назначения специального лечения. В этих случаях основным лечебным мероприятием является рациональная психотерапия. Во всех случаях прежде всего проводится лечение основного заболевания.
Антиаритмические препараты
Основным способом терапии аритмий является применение антиаритмических препаратов. Хотя антиаритмические препаты не могут «вылечить» от аритмии, они помогают уменьшить или подавить аритмическую активность и предотвратить рецидивирование аритмий.
Любое воздействие антиаритмическими препаратами может вызывать как антиаритмический, так и аритмогенный эффект (то есть, наоборот, способствовать возникновению или развитию аритмии). Вероятность проявления антиаритмического эффекта для большинства препаратов составляет в среднем 40–60% (и очень редко для некоторых препаратов при отдельных вариантах аритмии достигает 90%). Вероятность развития аритмогенного эффекта составляет в среднем примерно 10%, при этом могут возникать опасные для жизни аритмии. В ходе нескольких крупных клинических исследований было выявлено заметное повышение общей летальности и частоты случаев внезапной смерти (в 2 — 3 раза и более) среди больных с органическим поражением сердца (постинфарктный кардиосклероз, гипертрофия или дилатация сердца) на фоне приема антиаритмических препаратов класса I, несмотря на то что эти средства эффективно устраняли аритмии [7, 8, 9].
Согласно наиболее распространенной на сегодняшний день классификации антиаритмических препаратов Вогана Вильямса, все антиаритмические препараты подразделяются на 4 класса:
I класс — блокаторы натриевых каналов.
II класс — блокаторы бета-адренергических рецепторов.
III класс — препараты, увеличивающие продолжительность потенциала действия и рефрактерность миокарда.
IV класс — блокаторы кальциевых каналов.
Применение комбинаций антиаритмических препаратов в ряде случаев позволяет достичь существенного повышения эффективности антиаритмической терапии. Одновременно отмечается уменьшение частоты и выраженности побочных явлений вследствие того, что препараты при комбинированной терапии назначают в меньших дозах [3, 17].
Следует отметить, что показаний для назначения так называемых метаболических препаратов пациентам с нарушениями ритма не существует. Эффективность курсового лечения такими препаратами, как кокарбоксилаза, АТФ, инозие-Ф, рибоксин, неотон и т. п., и плацебо одинаковы. Исключение составляет милдронат, препарат цитопротективного действия, имеются данные об антиаритмическом эффекте милдроната при желудочковой экстрасистолии [3].
Особенности лечения основных клинических форм нарушений ритма
Экстрасистолия
Клиническое значение экстрасистолии практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) наличие экстрасистолии не влияет на прогноз и не представляет опасности для жизни. У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
Как было уже отмечено, лечение экстрасистолии с помощью антиаритмических препаратов класса I C значительно увеличивает риск смерти. Поэтому при наличии показаний лечение начинают с назначения β-блокаторов [8, 17, 18]. В дальнейшем оценивают эффективность терапии амиодароном и соталолом. Возможно также применение седативных препаратов. Антиаритмические препараты класса I C используют только при очень частой экстрасистолии, в случае отсутствия эффекта от терапии β-блокаторами, а также амидороном и соталолом (табл. 3)
Тахиаритмии
В зависимости от локализации источника аритмии различают наджелудочковые и желудочковые тахиаритмии. По характеру клинического течения выделяют 2 крайних варианта тахиаритмий (постоянные и пароксизмальные. Промежуточное положение занимают преходящие или рецидивирующие тахиаритмии. Чаще всего наблюдается мерцательная аритмия. Частота выявления мерцательной аритмии резко увеличивается с возрастом больных [1, 17, 18].
Мерцательная аритмия
Пароксизмальная мерцательная аритмия. В течение первых суток у 50% больных с пароксизмальной мерцательной аритмией отмечается спонтанное восстановление синусового ритма. Однако произойдет ли восстановление синусового ритма в первые часы, остается неизвестным. Поэтому при раннем обращении больного, как правило, предпринимаются попытки восстановления синусового ритма с помощью антиаритмических препаратов. В последние годы алгоритм лечения мерцательной аритмии несколько усложнился. Если от начала приступа прошло более 2 суток, восстановление нормального ритма может быть опасным — повышен риск тромбоэмболии (чаще всего в сосуды мозга с развитием инсульта). При неревматической мерцательной аритмии риск тромбоэмболий составляет от 1 до 5% (в среднем около 2%). Поэтому, если мерцательная аритмия продолжается более 2 суток, надо прекратить попытки восстановления ритма и назначить больному непрямые антикоагулянты (варфарин или фенилин) на 3 недели в дозах, поддерживающих показатель международного нормализованного отношения (МНО) в пределах от 2 до 3 (протромбиновый индекс около 60%). Через 3 недели можно предпринять попытку восстановления синусового ритма с помощью медикаментозной или электрической кардиоверсии. После кардиоверсии больной должен продолжить прием антикоагулянтов еще в течение месяца.
Таким образом, попытки восстановления синусового ритма предпринимают в течение первых 2 суток после развития мерцательной аритмии или через 3 недели после начала приема антикоагулянтов. При тахисистолической форме сначала следует уменьшить ЧСС (перевести в нормосистолическую форму) с помощью препаратов, блокирующих проведение в атриовентрикулярном узле: верапамила, β-блокаторов или дигоксина.
Для восстановления синусового ритма наиболее эффективны следующие препараты:
Сегодня с целью восстановления синусового ритма при мерцательной аритмии все чаще назначают однократную дозу амиодарона или пропафенона перорально. Эти препараты отличаются высокой эффективностью, хорошей переносимостью и удобством приема. Среднее время восстановления синусового ритма после приема амиодарона (30 мг/кг) составляет 6 ч, после пропафенона (600 мг) — 2 ч [6, 8, 9].
При трепетании предсердий кроме медикаментозного лечения можно использовать чреспищеводную стимуляцию левого предсердия с частотой, превышающей частоту трепетания, — обычно около 350 импульсов в минуту, продолжительностью 15–30 с. Кроме того, при трепетании предсердий очень эффективным может быть проведение электрической кардиоверсии разрядом мощностью 25–75 Дж после в/в введения реланиума.
Постоянная форма мерцательной аритмии. Мерцание предсердий является наиболее часто встречающейся формой устойчивой аритмии. У 60% больных с постоянной формой мерцательной аритмии основным заболеванием являются артериальная гипертония или ИБС. В ходе специальных исследований было выявлено, что ИБС становится причиной развития мерцательной аритмии примерно у 5% больных. В России существует гипердиагностика ИБС у больных с мерцательной аритмией, особенно среди людей пожилого возраста. Для постановки диагноза ИБС всегда необходимо продемонстрировать наличие клинических проявлений ишемии миокарда: стенокардии, безболевой ишемии миокарда, постинфарктного кардиосклероза.
Мерцательная аритмия обычно сопровождается неприятными ощущениями в грудной клетке, могут отмечаться нарушения гемодинамики и, главное, повышается риск возникновения тромбоэмболий, прежде всего в сосуды мозга. Для снижения степени риска назначают антикоагулянты непрямого действия (варфарин, фенилин). Менее эффективно применение аспирина [1, 17, 18].
Основным показанием для восстановления синусового ритма при постоянной форме мерцательной аритмии является «желание больного и согласие врача».
Для восстановления синусового ритма используют антиаритмические препараты или электроимпульсную терапию.
Антикоагулянты назначают, если мерцательная аритмия наблюдается более 2 суток. Особенно высок риск развития тромбоэмболий при митральном пороке сердца, гипертрофической кардиомиопатии, недостаточности кровообращения и тромбоэмболиях в анамнезе. Антикоагулянты назначают в течение 3 недель до кардиоверсии и в течение 3 — 4 недель после восстановления синусового ритма. Без назначения антиаритмических препаратов после кардиоверсии синусовый ритм сохраняется в течение 1 года у 15 — 50% больных. Применение антиаритмических препаратов повышает вероятность сохранения синусового ритма. Наиболее эффективно назначение амиодарона (кордарона) — даже при рефрактерности к другим антиаритмическим препаратам синусовый ритм сохраняется у 30 — 85% больных [2, 12]. Кордарон нередко эффективен и при выраженном увеличении левого предсердия.
Кроме амиодарона для предупреждения повторного возникновения мерцательной аритмии с успехом используются соталол, пропафенон, этацизин и аллапинин, несколько менее эффективны хинидин и дизопирамид. При сохранении постоянной формы мерцательной аритмии больным с тахисистолией для снижения ЧСС назначают дигоксин, верапамил или β-блокаторы. При редко встречающемся брадисистолическом варианте мерцательной аритмии эффективным может быть назначение эуфиллина (теопек, теотард).
Проведенные исследования показали, что две основные стратегии ведения больных с мерцательной аритмией — попытки сохранения синусового ритма или нормализация ЧСС на фоне мерцательной аритмии в сочетании с приемом непрямых антикоагулянтов — обеспечивают примерно одинаковое качество и продолжительность жизни больных [17].
Пароксизмальные наджелудочковые тахикардии
Пароксизмальные наджелудочковые тахикардии, встречающиеся гораздо реже, чем мерцательная аритмия, не связаны с наличием органического поражения сердца. Частота их выявления с возрастом не увеличивается.
Купирование пароксизмальных наджелудочковых тахикардий начинают с применения вагусных приемов. Наиболее часто используют пробу Вальсальвы (натуживание на вдохе около 10 с) и массаж сонной артерии. Очень эффективным вагусным приемом является «рефлекс ныряния» (погружение лица в холодную воду) — восстановление синусового ритма отмечается у 90% больных. При отсутствии эффекта от вагусных воздействий назначают антиаритмические препараты. Наиболее эффективны в этом случае верапамил, АТФ или аденозин.
У больных с легко переносящимися и сравнительно редко возникающими приступами тахикардии практикуется самостоятельное пероральное купирование приступов. Если в/в введение верапамила оказывается эффективным, можно назначить его внутрь в дозе 160–240 мг однократно, в момент возникновения приступов. Если более эффективным признается в/в введение новокаинамида — показан прием 2 г новокаинамида. Можно иcпользовать 0,5 г хинидина, 600 мг пропафенона или 30 мг/кг амиодарона внутрь.
Желудочковые тахикардии
Желудочковые тахикардии в большинстве случаев возникают у больных с органическим поражением сердца, чаще всего при постинфарктном кардиосклерозе [13, 14].
Лечение желудочковой тахикардии. Для купирования желудочковой тахикардии можно использовать амиодарон, лидокаин, соталол или новокаинамид.
При тяжелых, рефрактерных к медикаментозной и электроимпульсной терапии, угрожающих жизни желудочковых тахиаритмиях применяют прием больших доз амиодарона: внутрь до 4 — 6 г в сутки перорально в течение 3 дней (то есть по 20 — 30 табл.), далее по 2,4 г в сутки в течение 2 дней (по 12 табл.) с последующим снижением дозы [6, 10, 15, 16].
Предупреждение рецидивирования тахиаритмий
При частых приступах тахиаритмий (например, 1 — 2 раза в неделю) последовательно назначают антиаритмические препараты и их комбинации до прекращения приступов. Наиболее эффективным является назначение амиодарона в качестве монотерапии или в комбинации с другими антиаритмическими препаратами, прежде всего с β-блокаторами.
При редко возникающих, но тяжелых приступах тахиаритмий подбор эффективной антиаритмической терапии удобно проводить с помощью чреспищеводной электростимуляции сердца — при наджелудочковых тахиаритмиях — и программированной эндокардиальной стимуляции желудочков (внутрисердечное электрофизиологическое исследование) — при желудочковых тахиаритмиях. С помощью электростимуляции в большинстве случаев удается индуцировать приступ тахикардии, идентичный тем, которые спонтанно возникают у данного больного. Невозможность индукции приступа при повторной электрокардиостимуляции на фоне приема препаратов обычно совпадает с их эффективностью при длительном приеме [17, 18]. Следует отметить, что некоторые проспективные исследования продемонстрировали преимущество «слепого» назначения амиодарона и соталола при желудочковых тахиаритмиях перед тестированием антиаритмических препаратов класса I с помощью программированной электростимуляции желудочков или мониторирования ЭКГ.
При тяжелом течении пароксизмальных тахиаритмий и рефрактерности к медикаментозной терапии применяют хирургические способы лечения аритмий, имплантацию кардиостимулятора и кардиовертера-дефибриллятора.
Подбор антиаритмической терапии у больных с рецидивирующимим аритмиями
С учетом безопасности антиаритмических препаратов оценку эффективности целесообразно начинать с β-блокаторов или амиодарона. При неэффективности монотерапии оценивают действенность назначения амиодарона в комбинации с β-блокаторами [17]. Если нет брадикардии или удлинения интервала РR, с амиодароном можно сочетать любой β-блокатор. У больных с брадикардией к амиодарону добавляют пиндолол (вискен). Показано, что совместный прием амиодарона и β-блокаторов способствует значительно большему снижению смертности пациентов с сердечно-сосудистыми заболеваниями, чем прием каждого из препаратов в отдельности. Некоторые специалисты даже рекомендуют имплантацию двухкамерного стимулятора (в режиме DDDR) для безопасной терапии амиодароном в сочетании с β-блокаторами. Антиаритмические препараты класса I применяют только при отсутствии эффекта от β-блокаторов и/или амиодарона. Препараты класса I C, как правило, назначают на фоне приема бета-блокатора или амиодарона. В настоящее время изучается эффективность и безопасность применения соталола (β-блокатора, обладающего свойствами препаратов класса III).
П. Х. Джанашия, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
С. М. Сорокoлетов, доктор медицинских наук, профессор
РГМУ, Медицинский центр Банка России, Москва