Что такое острый флегмонозный аппендицит
Флегмонозный аппендицит
Флегмонозный аппендицит – это острое воспаление червеобразного отростка, сопровождающееся его выраженным отеком, скоплением гноя и отложением на поверхности фибрина. Проявляется сильной болью, преимущественно в правой нижней области живота, может сопровождаться тошнотой, рвотой, подъемом температуры. Диагноз ставят на основе анамнеза, осмотра, дополнительно назначают общий анализ крови, иногда УЗИ органов брюшной полости или компьютерную томографию. Лечение оперативное, необходимо экстренное хирургическое вмешательство с удалением аппендикса (классическое или лапароскопическое). Прогноз при своевременном оказании помощи благоприятный.
Общие сведения
Флегмонозный аппендицит представляет собой одну из стадий острого воспаления аппендикса. Возникает приблизительно через 12-24 часа после начала заболевание в результате прогрессирования патологии, характеризуется гнойным воспалением тканей и появлением на поверхности отростка фибриновых пленок. Острый аппендицит – одно из самых распространенных заболеваний в абдоминальной хирургии. Эта патология встречается у 4-5 человек на 1000 населения и составляет около 80% всех случаев острого живота. Количество флегмонозных форм при этом достигает 50%. Флегмонозный аппендицит наиболее часто диагностируется в возрастной группе 20-40 лет, у женщин в два раза чаще, чем у мужчин. Более высокий процент заболеваемости наблюдается у беременных.
Причины
Этиология флегмонозного аппендицита на сегодняшний день до конца не изучена. Выделяют несколько причин заболевания. Наиболее часто его связывают с тромбозом сосудов аппендикса, который ведет к ишемии тканей отростка. Со временем возникает воспаление, стенки становятся восприимчивыми к патогенным бактериям. Также активизируется условно патогенная флора внутри кишечника, поскольку защитная функция лимфоидной ткани аппендикса ослабевает.
Вторичный флегмонозный аппендицит может возникать как осложнение катаральной или гнойной формы. Также риск инфицирования повышается при механической обтурации отростка каловыми камнями, гельминтами. Увеличение лимфатических узлов вследствие воспаления тоже может привести к перекрытию просвета аппендикса и созданию благоприятной среды для роста бактерий. К механическим причинам относят спайки, которые образуются после операций на кишечнике, органах малого таза, при хронических заболеваниях (колите, аднексите, хроническом холецистите и т. д.).
Инфекция попадает в аппендикс в основном эндогенным путем, через кровь и лимфу, иногда из просвета кишечника. Воспаление проходит несколько стадий: от катаральной до флегмонозной и гангренозной. При флегмонозном аппендиците стенки отростка утолщены, гиперемированы, покрыты слоем фибрина. Процесс распространяется на окружающие ткани, фибринозные пленки можно увидеть на слизистой слепой кишки, прилегающих участках брюшины. Вокруг отростка образуется выпот, внутри аппендикса можно обнаружить зеленого цвета гной.
Симптомы флегмонозного аппендицита
Первым симптомом при флегмонозном аппендиците является боль. Она локализуется в правой подвздошной области. Боль довольно интенсивная, постоянная, иногда пульсирующая. У маленьких детей она можете распространяться на всю брюшную полость. Пациенты жалуются на тошноту, рвота для этой формы не характерна. Температура может оставаться нормальной, но часто поднимается до 38-38,5°С.
Несколько отличаются симптомы при атипичном расположении червеобразного отростка. Иногда он бывает очень длинным и опускается в таз. В таком случае боль концентрируется над лобком или в паховой области справа. При высоком подпеченочном расположении отростка болезненность может возникать в правом подреберье. Если отросток загнут назад (ретроградное расположение), больной жалуется на боли в спине. Очень редко, вследствие врожденного разворота органов брюшной полости, червеобразный отросток располагается слева, это значительно затрудняет диагностику. Болезненность по центру живота или ближе к левой стороне может отмечаться при смещении слепой кишки из-за слишком длинной брыжейки.
Диагностика флегмонозного аппендицита
В типичных случаях диагноз флегмонозного аппендицита поставить достаточно легко. Это может сделать не только хирург, но и врач гастроэнтеролог, к которому пациент обратится с болями в животе. Для уточнения диагноза исследуют общий анализ крови. В нем можно выявить увеличение скорости оседания эритроцитов, повышение количества лейкоцитов, преимущественно сегментоядерных и палочкоядерных.
При осмотре отмечается бледность кожи, иногда холодный пот, язык обложен белым налетом, пульс учащен до 80-90 ударов в минуту. Живот плоский, правая его половина отстает в акте дыхания. При пальпации отмечается напряжение мышц стенки живота, что свидетельствует о раздражении брюшины, так как при флегмонозном аппендиците процесс всегда затрагивает окружающие ткани.
На воспалении брюшины также указывает позитивный симптом Щеткина-Блюмберга. Если врач резко отдергивает руку во время пальпации в правом нижнем квадранте живота, больной чувствует усиление боли. Также позитивным будет симптом Вишневского, или скольжения: специалист проводит рукой по рубашке от ребра до подвздошной области сначала слева, потом справа, при этом отмечается резкое усиление боли с правой стороны.
Дифференцировать флегмонозный аппендицит у женщин нужно с правосторонним аднекситом, разрывом кисты яичника либо его апоплексией яичника, внематочной беременностью. Также под маской аппендицита может протекать воспаление дивертикула толстой кишки (дивертикулит), пиелонефрит, почечная колика. Из заболеваний, которые встречаются в гастроэнтерологии, чаще всего аппендицит дифференцируют с острым холециститом, гастритом и дуоденитом, прободной язвой желудка и двенадцатиперстной кишки, острым панкреатитом.
Уточнить диагноз можно с помощью УЗИ органов брюшной полости и малого таза. Для выявления воспаления червеобразного отростка исследование малоинформативно, однако оно позволяет исключить такие заболевания, как холецистит или панкреатит, кисты яичника, спайки и воспаление маточной трубы, внематочную беременность, камни мочеточника, пиелонефрит. При необходимости врач проводит вагинальное или ректальное исследование. Если верификация диагноза затруднительна, пациента могут направить на компьютерную томографию.
Лечение флегмонозного аппендицита
Для лапароскопической операции в стенке брюшной полости делают три прокола или маленьких надреза – один в области пупка, другой над лобком, третий над правой подвздошной областью. В них вводятся лапароскоп (трубка с видеокамерой) и необходимые инструменты. Врач проводит все манипуляции, наблюдая за операционным полем на экране монитора. Такая операция более щадящая, она позволяет выписать пациента домой уже через 1-2 дня. Кроме того, при лапароскопии можно более качественно провести ревизию брюшной полости, выявить гнойный выпот и очаги воспаления.
После операции по удалению флегмонозного аппендицита пациенту на несколько дней назначают антибиотики (внутривенно, а затем перорально). Если процесс не осложнен перитонитом, выздоровление проходит достаточно быстро. Уже через несколько дней больного выписывают домой, а через месяц он может вести привычный образ жизни. В первые недели после вмешательства советуют придерживаться диеты, избегать продуктов, которые вызывают вздутие живота, следить за регулярностью стула.
Прогноз и профилактика
При несвоевременном оказании медицинской помощи возможно прободение стенок аппендикса, процесс может перейти в гангренозную форму. Иногда вокруг отростка образуется инфильтрат либо аппендикулярный абсцесс, со временем на их месте могут сформироваться спайки. Опасное осложнение – пилефлебит, образование гнойных тромбов в венах брыжейки и брюшной полости. Самый неблагоприятный прогноз при осложнении аппендицита абдоминальным сепсисом.
Поскольку причины возникновения флегмонозного аппендицита очень разные, предотвратить заболевание трудно. Когда оно уже возникло, нужно вовремя обратиться к врачу и получить адекватную медицинскую помощь. Специфических мер профилактики нет.
Протокол лечения пациентов с острым аппендицитом
Протокол разработан на основе рекомендаций Российского общества хирургов и приказа Департамента здравоохранения города Москвы № 320 (2011г.)
Классификация:
Морфологическая форма: катаральный, флегмонозный, гангренозный.
Осложнения: аппендикулярный инфильтрат, перфорация, аппендикулярный абсцесс, перитонит (отграниченный, распространенный), забрюшинная флегмона, пилефлебит.
Диагностика.
В приемном отделении, после осмотра хирургом, в течение 1 часа со времени поступления, больному должны быть проведены следующие исследования: общий клинический анализ крови, биохимия крови, коагулограмма, общий анализ мочи, группа крови и резус-фактор, ЭКГ, рентгенография грудной клетки и брюшной полости, ультразвуковое исследование брюшной полости.
В случаях неясной клинической картины выполняется компьютерная томография органов брюшной полости и малого таза. Все пациенты женского пола подлежат осмотру гинекологом. При необходимости производятся консультации урологом и терапевтом.
При неясной клинической картине и отсутствии явных признаков другой острой хирургической патологии показано динамическое наблюдение в течение 12 часов с оценкой клинических, лабораторных инструментальных данных в динамике.
При сохраняющейся после 12-часовго наблюдения неясной клинической картине и невозможности исключить острый аппендицит, а также с целью дифференциальной диагностики с другими острыми заболеваниями органов брюшной полости и малого таза, в качестве заключительного этапа диагностики показано проведение диагностической лапароскопии, которая при необходимости может быть трансформирована в лапароскопическую аппендэктомию.
В любых сомнительных случаях, при невозможности исключить острый аппендицит, выбор лечения решается в пользу операции. При установленном диагнозе острого аппендицита оперативное лечение должно быть начато в течение 2 часов с момента установления диагноза.
Анестезия.
Приоритетным вариантом является комбинированный эндотрахеальный наркоз.
Хирургическая тактика.
Приоритетным является выполнение видеолапароскопической аппендэктомии.
Противопоказанием к видеолапароскопической аппендэктомии являются: тяжелая сердечно-сосудистая и дыхательная недостаточность, распространенный перитонит, выраженный спаечный процесс в брюшной полости, грубый рубцовый процесс на передней брюшной стенке вследствие ранее перенесенных операций. При наличии противопоказаний к видеолапароскопической аппендэктомии и отсутствии показаний к выполнению срединной лапаротомии (см. ниже) показано выполнение аппендэктомии из доступа по Волковичу-Дьяконову.
При лапароскопической аппендэктомии брыжейка червеобразного отростка по частям коагулируется с использованием биполярной электрокоагуляции Ligasure и пересекается. Основание отростка перевязывается тремя лигатурами с формированием узлов Редера. Между двумя дистальными лигатурами червеобразный отросток пересекается, культя обрабатывается йодом или спиртом, затем, в зависимости от диаметра, отросток извлекается из брюшной полости через троакар или в эндоконтейнере через троакарный разрез.
При наличии воспалительных изменений в области основания червеобразного отростка его культя, после предварительной перевязки лигатурой, погружается в кисетный и (или) «Z»-образный шов. В случае невозможности надежного укрытия культи червеобразного отростка кисетным и (или) «Z»-образным швом показано выполнение резекция купола слепой кишки с культей червеобразного отростка аппаратами Eshelon или EndoGia. Операция всегда завершается оставлением в полости малого таза как минимум одной дренажной трубки.
При визуальной картине катарального аппендицита и несоответствии клинической картины заболевания морфологическим изменениям, показана дополнительная ревизия подвздошной кишки (не менее 1 метра), придатков матки на предмет патологии этих органов.
При вторичном (поверхностном) аппендиците санируется основной (первичный) патологический процесс; аппендэктомия выполняется только при наличии деструктивной формы воспаления червеобразного отростка (флегмонозная, гангренозная).
Удаленный червеобразный отросток направляется на гистологическое исследование. Выпот и содержимое абсцессов направляется на бактериологическое исследование для идентификации микрофлоры и ее чувствительности к антибиотикам.
В случаях обнаружения во время операции распространенного фибринозного (гнойно-фибринозного) перитонита показано выполнение срединной лапаротомии, аппендэктомии (см. раздел «Перитонит»).
Применение антибиотиков при остром аппендиците.
Антибиотикопрофилактика показана во всех случаях операций по поводу острого аппендицита.
Антибиотикопрофилактика проводится цефалоспоринами генерации. Первая доза препарата (2 г) вводится внутривенно за 30 минут до начала операции.
При остром катаральном аппендиците повторно вводится 2г препарата через 12 часов.
При деструктивных формах аппендицита в послеоперационном периоде проводится антибактериальная терапия.
При остром флегмонозном аппендиците проводится терапия цефалоспоринами генерации в дозировке 2г х 2 раза в сутки – 5 суток.
При остром гангренозном аппендиците, при осложнениях в виде перфорации, абсцесса, перитонита показана комбинация из цефалоспаринов III поколения (4 г/сут), аминогликозидов (амикацин 7,5 мг/кг – 2 раза в сутки), метронидазола (2 г/сут).
Хирургическая тактика при аппендикулярном инфильтрате.
Статья добавлена 31 мая 2016 г.
Острый флегмонозный аппендицит
Что такое острый аппендицит, знают многие. Эта патология не считается серьезной, хотя лечится чаще всего оперативным путем. Но не все знают, что благоприятный прогноз операции будет только в том случае, если вовремя обратиться к врачу. Ведь воспалительный процесс быстро прогрессирует и проходит обычно четыре этапа. Если не начать лечение на начальных стадиях, развивается острый флегмонозный аппендицит, который может закончиться перитонитом и смертельным исходом. Поэтому такая патология требует немедленного хирургического вмешательства.
Общая характеристика
Острый аппендицит – это довольно распространенная патология, встречается она у детей и взрослых, примерно в 4–5 случаях из 1000. Чаще всего возникает в возрасте от 10 до 40 лет, а после 50 лет и у детей до года почти не встречается.
Воспаление червеобразного отростка обычно проходит через 4 этапа.
Флегмонозный аппендицит – это третья стадия воспаления червеобразного отростка. Есть несколько разновидностей этой патологии. Кроме острой гнойной формы, может развиваться эрозивно-язвенная, когда слизистая оболочка аппендикса поражена эрозиями.
Эта форма патологии встречается у 50% больных, чаще всего – у женщин 20–40 лет. Подвержены ей беременные женщины, ослабленные люди, с наличием вредных привычек или патологий органов пищеварения.
Симптомы
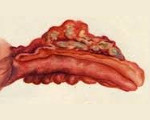
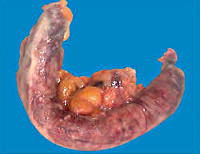
Гнойное воспаление при флегмонозном аппендиците развивается быстро. Оно приводит к расплавлению тканей, но стенки отростка чаще всего не нарушаются. Они утолщаются, становятся рыхлыми. Сам орган увеличивается в размерах, его наполняет гной, он становится красным и отечным. На поверхности заметно отложение фиброзных пленок, которые могут переходить на соседние органы. Внутри располагается зеленоватое или сероватое гнойное содержимое. Иногда оно выходит на поверхность органа в виде выпота.
Эти характерные признаки острого флегмонозного аппендицита можно увидеть во время операции, и разбираются в них только специалисты. Даже фото удаленного органа не поможет обычному человеку разобраться в симптомах.
На этой стадии аппендикс удалять нужно как можно скорее, чтобы не допустить его разрыва. Поэтому каждому человеку желательно знать общие признаки острого аппендицита. Это поможет вовремя обратиться к врачу:
При появлении таких признаков желательно обратиться к врачу. Не все делают это на первом этапе, так как дискомфорт может быть несильным. Но флегмонозная стадия часто развивается меньше чем за сутки, поэтому нужна срочная госпитализация, если тошнота и болезненность внезапно усиливаются. Боль при этом четко локализуется справа в подвздошной области. Она становится интенсивной, иногда приступообразной или пульсирующей. Больной принимает вынужденное положение на правом боку с согнутыми ногами.
У него резко повышается температура – до 38–39 градусов, появляется слабость, тахикардия, потливость, головная боль. Язык обложен серым налетом, кожа бледная, аппетит исчезает. Иногда наблюдается нарушение мочеиспускания.
Причины
Острый аппендицит может появиться у любого человека. До сих пор неизвестны точные причины такого состояния. Но флегмонозная стадия развивается после гнойной, если не проведено своевременное лечение. Причем счет времени идет на часы, поэтому очень важно при подозрении на аппендицит как можно скорее обратиться к врачу.
Гнойное воспаление может развиться по разным причинам. Это может быть попадание инфекции в червеобразный отросток из кишечника или через кровь. Кроме того, воспаление может развиться при закупорке просвета аппендикса каловыми массами, паразитами или инородными телами. Если в червеобразный отросток попадает содержимое кишечника, а выйти не может, это создает благоприятные условия для развития гнойного процесса. В таком случае часто развивается эмпиема аппендикса. Отросток сильно увеличивается в размерах из-за большого количества гноя в нем. При этом гнойный процесс может быстро распространяться на окружающие ткани.
Флегмонозное воспаление появляется также из-за нарушения кровоснабжения стенок аппендикса. При этом развивается ишемия тканей, приводящая к снижению защитных функций органа и к размножению гноеродных бактерий. В таком случае флегмонозная форма аппендицита развивается сразу, без начальных стадий.
Возрастает риск этой патологии при различных эндокринных патологиях, особенно при увеличении в кишечнике количества гормона серотонина. Предрасположены к воспалительному процессу люди, которые употребляют много белковой пищи, мяса и других животных продуктов. Причиной патологии может стать также наличие в кишечнике инородных тел, например, кожуры семечек, фруктовых косточек.
Последствия
При подозрении на острый флегмонозный аппендицит необходимо как можно скорее начинать хирургическое вмешательство. Без своевременного лечения эта патология может привести к серьезным осложнениям. Появляются они примерно в 5–10% случаев. В основном такое случается у ослабленных людей, женщин во время беременности, при атипичной форме аппендицита и у детей. Но при своевременном проведении операции этого можно избежать.
Самое распространенное осложнение этой патологии – это перитонит или воспаление брюшины. В небольшой степени оно наблюдается при флегмонозном аппендиците почти всегда. Но при прогрессировании гнойного процесса воспаление может распространиться.
Без медицинской помощи патология может осложниться прободением стенок аппендикса. Это вызывает появление абсцессов, гангренозного воспаления. Если процесс переходит на воротную вену, это вызывает появление пилефлебита. Иногда развивается аппендикулярный инфильтрат, который может привести к непроходимости кишечника.
Первая помощь
Обычному человеку сложно определить, что развился острый флегмонозный аппендицит. Диагноз ставится только специалистом при обследовании. Поэтому необходимо вызвать «скорую помощь», даже если боли немного утихли. До прибытия врача необходимо исключить употребление пищи и даже воды, обеспечить больному покой. Желательно не пить никаких обезболивающих препаратов, так как это может затруднить постановку диагноза. Для уменьшения боли и отека можно приложить к животу холодный компресс. Нельзя делать клизмы, прикладывать теплую грелку.
Предварительно хирург может определить патологию при внешнем осмотре. Живот больного сильно напряжен, при пальпации боль усиливается. У худого человека можно прощупать увеличенный аппендикс. Врач также проводит несколько тестов. Например, если при нажатии ладонью на живот и резкого отпускания боль усиливается – это подтверждает диагноз.
Дополнительно может быть назначено УЗИ брюшной полости, рентген и анализы крови. Это нужно, чтобы дифференцировать патологию от других острых состояний, сопровождающихся похожими симптомами: внематочная беременность, воспаление дивертикула толстой кишки, пиелонефрит, почечная колика, острый холецистит, прободение язвы желудка.
Лечение
При обнаружении острого флегмонозного аппендицита необходимо как можно скорее провести аппендэктомию. Это операция по удалению червеобразного отростка. Ведь на этой стадии возможно только такое лечение. Причем чем раньше проведена операция, тем меньше риск осложнений.
Чаще всего операция проводится под общим наркозом. Это позволяет врачу быстро среагировать в случае разрыва аппендикса. Только при наличии противопоказаний к общему наркозу хирургическое вмешательство проводится под местной анестезией. Операция при этой форме патологии чаще всего делается традиционным способом – путем разреза стенки брюшной полости. Ведь при флегмонозном аппендиците часто фиброзные пленки и гной распространяются на окружающие ткани, поэтому в процессе хирургического вмешательства они удаляются.
Более современный метод удаления аппендикса с помощью лапараскопии при этой форме используется нечасто. Его можно применять, только если воспалительный процесс не распространился на кишечник, нет спаек или инфильтрата. Не делают лапараскопию при беременности, наличии лишнего веса или при нестандартном расположении червеобразного отростка. Ведь этот вид операции представляет собой три небольших прокола в стенке брюшины, через которые вводится камера и инструменты. После нее пациент быстрее восстанавливается, шрамы почти незаметны, но невозможно предотвратить осложнения в случае разрыва аппендикса.
Поэтому чаще всего делается обычная аппендэктомия. Операция проводится через разрез длиной 10–12 см. Вскрывается брюшная полость, кроме воспаленного аппендикса, врач удаляет спайки, другие патологически измененные ткани. При наличии гнойного выпота требуется промыть брюшину антисептиками или ввести антибиотики. Иногда на 3–4 дня устанавливается дренаж. После такой операции требуется длительный восстановительный период.
Вставать больному обычно разрешается через несколько часов. Нельзя долго ходить, а физические нагрузки возможны только через 3 месяца. Ежедневно необходимо проводить перевязки, обрабатывая шов антисептиками. Снимаются швы примерно через неделю, тогда же больного обычно выписывают домой. Иногда рекомендуется носить послеоперационный бандаж. Это поможет предотвратить появление грыжи. В первые три месяца после операции обязательно нужно делать специальные упражнения ЛФК и дыхательной гимнастики. Это поможет восстановить тонус мышц и избежать появления спаек.
В послеоперационный период часто применяется медикаментозная терапия. В основном это обезболивающие препараты, выбор которых зависит от интенсивности болевых ощущений. Назначаются также антибиотики, например, Эритромицин или Цефазолин. Иногда врач может порекомендовать другие препараты, например, слабительные для нормализации стула, ферменты для ускорения переваривания пищи, прокинетики для устранения тошноты. Это поможет улучшить состояние больного и ускорить выздоровление.
Очень важна в послеоперационный период особая диета. В первые дни – это жидкие каши на воде и протертое овощное пюре. Потом добавляется кисель, кефир, отвары шиповника, черный хлеб с маслом. После нормализации самочувствия рацион расширяется, нельзя только есть выпечку, кондитерские изделия, кофе, острые и пряные продукты, жареные блюда, маринады, консервы. Исключаются газированные напитки и другая пища, которая может привести к метеоризму. Соблюдать диету нужно на протяжении месяца, чтобы избежать запоров и раздражения кишечника.
Выводы
Острый флегмонозный аппендицит – это такая патология, лечение которой возможно только в условиях стационара. Причем обратиться к врачу необходимо как можно раньше. Только своевременная операция поможет избежать серьезных осложнений.
Острый аппендицит другой и неуточнённый (K35.8)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Примечание
В данную подрубрику включен острый аппендицит:
— без прободения;
— без перитонеального абсцесса;
— без перитонита;
— без разрыва.
Период протекания
Минимальный период протекания (дней): не указан
Максимальный период протекания (дней): 2
Примечание. Указанные сроки характерны для большинства случаев прогрессирующего острого аппендицита, но они не абсолютны. В клинической практике нередко встречаются те или иные отклонения в течении заболевания.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Инфекционная теория связывает возникновение острого аппендицита с активацией кишечной флоры и нарушением барьерной функции слизистой аппендикса.
Факторы, снижающие резистентность стенки или способствующие ее повреждению:
— каловые камни;
— гельминты;
— инородные тела;
— хронический колит;
— дискинезия кишечника;
— перегибы и перекрут отростка.
Сосудистая теория связывает острый аппендицит с системными васкулитами.
Эпидемиология
Признак распространенности: Очень распространено
Аппендицит может проявляться в любом возрасте, однако чаще отмечается у пациентов в возрасте 10-30 лет.
Заболеваемость острым аппендицитом составляет 4-5 случаев на 1000 человек в год.
Острый аппендицит занимает первое место среди острых хирургических заболеваний органов брюшной полости (75-89,1% случаев).
Мужчины и женщины болеют одинаково часто, за исключением возрастной группы от 12-14 до 25 лет, в которой соотношение заболеваемости мужчин и женщин составляет 3:2.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Общие симптомы
Острый аппендицит имеет разнообразные клинические проявления. Это обусловлено различными вариантами его расположения и формами воспалительных изменений аппендикса (см. раздел «Классификация»), частым развитием осложнений, неодинаковым состоянием реактивности организма больных. В связи с этим острый аппендицит может повторять клиническую картину практически всех хирургических заболеваний брюшной полости и забрюшинного пространства, а также ряда терапевтических заболеваний.
В подавляющем числе наблюдений отмечаются описанные ниже проявления острого аппендицита (выраженность клинических проявлений усиливается при нарастании степени воспалительных изменений в аппендиксе).
Отмечается усиление боли при кашле, обусловленное толчкообразными движениями внутренних органов вследствие повышения внутрибрюшного давления на воспаленную брюшину аппендикса.
2. Диспепсические явления (наблюдаются у 30-40% пациентов):
2.1 В начале заболевания типична однократная рвота. Наличие рвоты характерно для деструктивной формы острого аппендицита. В редких случаях рвота предшествует возникновению боли.
2.2 Вследствие интоксикации организма появляется сухость во рту.
2.3 Тошнота возникает вслед за появлением боли и чаще бывает без рвоты.
Катаральный острый аппендицит
Симптомы:
4. Подпеченочный острый аппендицит.
Высокое медиальное (подпеченочное) расположение аппендикса встречается редко и значительно затрудняет диагностику острого аппендицита.
У пациентов отмечаются болезненность и напряжение мышц в области правого подреберья, а также другие симптомы раздражения брюшины. Такая локализация проявлений больше указывает на острый холецистит, а не на острый аппендицит. При постановке диагноза следует обратить внимание на наличие типичного для приступа острого аппендицита анамнеза. Помимо этого при остром аппендиците не удается пальпировать какое-либо патологическое образование в животе (за исключением случаев аппендикулярного инфильтрата), а большинстве случаев острого холецистита пальпируется увеличенный желчный пузырь.
7. Острый аппендицит у детей.
Начало острого аппендицита у маленьких детей зачастую остается незаметным для родителей, поскольку ребенку сложно точно объяснить первоначальные боли и описать их локализацию. В результате от начала заболевания до его выявления проходит определенный отрезок времени, что создает впечатление внезапного и бурного возникновения аппендицита.
В начальный период для маленьких детей характерно преобладание общих явлений над местными. У детей младшей возрастной группы, в отличие от детей старшего возраста, более часто наблюдаются многократная рвота, высокая температура, жидкий стул (выраженность данных явлений зависит от особенностей индивидуальной резистентности).
Как правило, рвота появляется через 12-16 часов от начала заболевания. Часто отмечается фебрильная температура. Диарея возникает не менее чем в 25% случаев. Поскольку у детей до 3 лет данные явления обычны при любом заболевании, возможна постановка ошибочного диагноза.
У детей младшего возраста локализация боли вначале может быть неопределенной; как правило, дети указывают на область пупка. Боль в большинстве случаев достаточно интенсивная, поэтому дети часто принимают вынужденное положение на правом боку с приведенными к туловищу ногами. Выбрав это положение, ребенок лежит спокойно и не жалуется, но у него можно заметить страдальческое, настороженное выражение лица.
Болезненность, локализованная в правой подвздошной области, выявляется у 2/3 больных; у остальных отмечается болезненность, разлитая по всему животу. Важно правильно и тщательно обследовать живот с целью определения локальной болезненности и характера болей.
При пальпации определить возросшую интенсивность боли можно по выражению лица ребенка и характеру плача. При переходе руки с левой половины на правую подвздошную область на лице ребенка появляется гримаса боли, а плач становится громче.
Если ребенок сопротивляется осмотру, симптом мышечной защиты лучше определять во время сна, во время которого мышечное напряжение и болезненность при ощупывании живота сохраняются. При отсутствии острого аппендицита живот можно свободно пальпировать во всех отделах, он остается мягким и безболезненным. При наличии аппендицита справа живота наблюдается мышечная защита и ребенок просыпается от боли.
Характерные для острого аппендицита симптомы Щёткина-Блюмберга, Ровзинга, Раздольского, Воскресенского и другие у маленьких детей часто неинформативны.
Возможные варианты клинической картины острого аппендицита у детей:
— ребенок с водянистой диареей и рвотой (острый аппендицит может выступать как осложнение гастроэнтерита);
— мальчик с блуждающими болями в животе, отказывающийся от любимой еды;
— ребенок 8-и лет без болей, со спутанным сознанием.
Диагностика
1. Рентгенологические методы (обзорная рентгенография, ретроградная контрастная рентгенография) имеют очень низкую диагностическую значимость и проводятся исключительно с целью дифференциальной диагностики.
С помощью КТ могут быть легко идентифицированы следующие альтернативные диагнозы:
— колит;
— дивертикулит;
— непроходимость тонкого кишечника;
— воспалительные заболевания кишечника;
— кисты придатков;
— острый холецистит;
— острый панкреатит;
— обструкция мочеточника.
По понятным причинам метод не рекомендуется беременным; ограничено применение у детей и небеременных женщин детородного возраста.
Шкалы диагностики
Шкала Alvarado
| Симптомы | Баллы |
| Миграция боли в правую подвздошную ямку | 1 |
| Отсутствие аппетита | 1 |
| Тошнота, рвота | 1 |
| Болезненность в правой подвздошной ямке | 2 |
| Положительные симптомы раздражения брюшины | 1 |
| Повышенная температура | 1 |
| Лейкоцитоз | 2 |
| Смещение лейкоцитарной формулы влево | 1 |
| Всего | 10 |
Оценка по шкале Alvarado
| Менее 5 баллов | Аппендицит маловероятен |
| 5-6 баллов | Возможен аппендицит |
| 7-8 баллов | Вероятен аппендицит |
| 9-10 баллов | Аппендицит наиболее вероятен |
Лабораторная диагностика
3. Биохимия проводится с целью дифференциальной диагностики.
4. Тесты на беременность, в частности, человеческий хорионический гонадотропин (HCG) обязательны. Положительный тест (беременность) не исключает возможности развития острого аппендицита.
У детей и молодых людей достаточно точным подтверждением диагноза острого аппендицита считается лабораторная триада: лейкоцитоз, нейтрофилез, повышение уровня С-реактивного белка. В группе пациентов старше 60 лет чувствительность и специфичность данной комбинации для подтверждения диагноза снижаются.
Дифференциальный диагноз
Объективное исследование. Болезненность в эпигастральной области иногда выражена не сильно, что не соответствует тяжести общего состояния пациента. В правой подвздошной области болезненность в большинстве случаев отсутствует. Симптомы, симулирующие острый аппендицит, могут появиться только на поздних стадиях острого панкреатита, по мере распространения выпота из сальниковой сумки и правого подреберья в сторону правого бокового канала и подвздошной области.
Установлению правильного диагноза способствуют:
— анамнез заболевания;
— наличие максимальной болезненности в эпигастральной области;
— характерные для острого панкреатита симптомы: отсутствие пульсации брюшной аорты в эпигастрии, наличие болезненной резистентности брюшной стенки чуть выше пупка и болезненности в левом реберно-позвоночном углу.
Затруднения могут возникать при дифференциальной диагностике острого аппендицита и прикрытого прободения язвы. При прикрытом прободении содержимое желудка, попавшее в брюшную полость, и появившийся выпот постепенно опускаются в правую подвздошную ямку и задерживаются там. Таким же образом происходит смещение болей: после прикрытия прободения боли стихают в эпигастрии и появляются в правой подвздошной области.
Вследствие такого ложного симптома Кохера-Волковича возможно ошибочное заключение о наличии острого аппендицита. Ошибкам в диагностике способствует также и то, что в правой подвздошной области отмечаются мышечное напряжение и другие симптомы раздражения брюшины.
Осуществляется оценка ближайшего и отдаленного анамнеза заболевания. В пользу прободной язвы свидетельствуют:
— существующий желудочный дискомфорт;
— прямые указания на предшествующую язвенную болезнь;
— начало заболевания не с тупых, а с очень резких болей в эпигастрии;
— не частая рвота.
Разрешить сомнения помогает перкуторное или рентгенологическое выявление свободного газа в брюшной полости.
Острый холецистит
Острый холецистит начинается с очень острых болей в правом подреберье с типичной иррадиацией в правое плечо и лопатку. Также начало заболевания, как правило, характеризуется наличием желчной (печеночной) колики, которая нередко сопровождается многократной рвотой пищей и желчью.
Анамнез. При расспросе больного обычно выясняется, что приступы болей случались неоднократно, а их возникновение связано с изменением обычной диеты (прием большого количества жирной пищи, алкоголя и пр.). В некоторых случаях удается установить наличие преходящей желтухи, появлявшейся вскоре после приступа болей.
При проведении объективного исследования следует иметь в виду, что при высоком положении аппендикса максимальная болезненность и напряжение мышц локализуются в латеральных отделах правого подреберья, а при холецистите эти признаки выявляют медиальнее.
При остром холецистите зачастую пальпируется увеличенный и резко болезненный желчный пузырь.
Температура тела значительно выше по сравнению с аппендицитом.
УЗИ позволяет выявить типичные для воспаления желчного пузыря признаки (увеличение объема пузыря, толщины его стенок, слоистость стенок и пр.).
Правосторонняя почечная колика
Начинается не с тупых, а с чрезвычайно острых болей в правой поясничной или правой подвздошной области. Нередко на фоне болей возникает рвота, которая носит рефлекторный характер. В типичных случаях боли иррадиируют в правое бедро, промежность, половые органы.
Отмечаются дизурические расстройства в виде болезненного учащенного мочеиспускания. Следует иметь в виду, что дизурические расстройства наблюдаются и при остром аппендиците (в случае близкого соседства воспаленного аппендикса с правой почкой, мочеточником или мочевым пузырем), но менее выражены, чем при почечной колике.
Анамнез. В отличие от почечной колики, при аппендиците никогда не бывает очень сильных приступообразных болей с указанной ранее иррадиацией.
Физикальное обследование. У пациента с почечной коликой не выявляются интенсивная болезненность в животе и симптомы раздражения брюшины.
Для окончательной постановки диагноза проводят лабораторное исследование мочи, срочную экстренную урографию или хромоцистоскопию.
Правосторонний пиелит (пиелонефрит)
Заболевание, как правило, имеет подострое начало и характеризуется тупыми распирающими болями в пояснично-подвздошной или мезогастральной области. Рвота и дизурия в начале заболевания нередко отсутствуют. Через 1-2 дня после начала заболевания наблюдается резкий подъем температуры тела до 39 о С и выше).
Анамнез. Пиелит в основном является следствием нарушенного мочеотделения, обусловленного мочекаменной болезнью, беременностью, аденомой простаты и другими заболеваниями.
Объективное исследование. Резкая болезненность при пальпации живота и симптомы раздражения брюшины не выявляются даже при наличии явных признаков гнойной интоксикации. При пиелите нередко присутствует болезненность в мезогастральной области, подвздошной области и положительный симптом Образцова.
Анамнез. Задержка менструации (внематочная беременность) или середина менструального цикла (апоплексия).
Гипертермия и лейкоцитоз отсутствуют, выявляют анемию.
При пальпации живота напряжение мышц передней брюшной стенки не выявляют, но отдергивание руки сопровождается усилением болей (симптом Куленкампфа).
Острый аднексит
Представляет собой воспалительное поражение придатков матки, имеющее схожие с острым аппендицитом проявления.
Отличия:
— отсутствие симптома Кохера-Волковича;
— наличие выделений из половых путей;
— часто высокая температура.
Объективное исследование: несоответствие достаточно выраженных признаков интоксикации минимальным проявлениям со стороны живота; симптом Щёткина-Блюмберга в основном отрицателен.
Вагинальное исследование выявляет увеличенные и болезненные придатки, болезненность при тракции шейки матки.
УЗИ и лапароскопия также имеют большое значение для выявления заболеваний женской половой сферы.