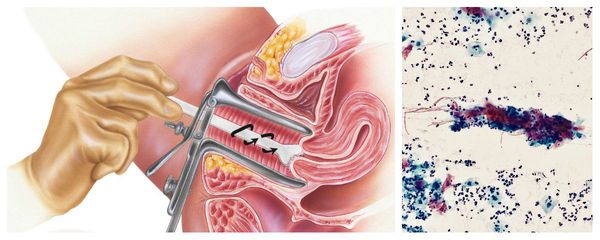
Что такое острый цервицит
Цервицит
Статья проверена врачом-акушером-гинекологом высшей категории Лисичкиной Е.Г., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
В Клиническом госпитале на Яузе можно пройти гинекологическое обследование (все анализы, кольпоскопию) для раннего выявления и лечения цервицита (воспаления шейки матки) и иных заболеваний женской половой системы. Своевременная комплексная общая и местная фармакотерапия позволяет справиться с заболеванием и не допустить осложнений.
О том, что такое цервицит, его симптомах и лечении можно прочитать в данной статье.
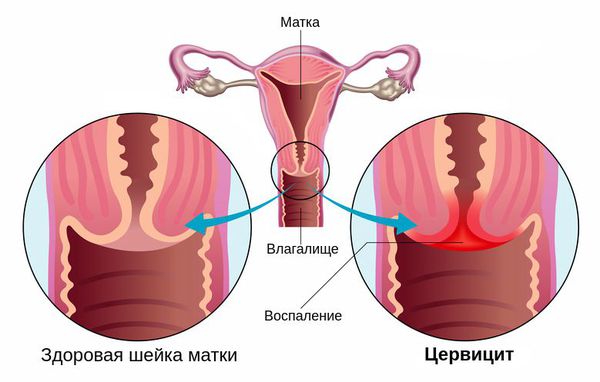
Цервицит — это воспаление шейки матки, которое возникает при проникновении микроорганизмов из влагалища, либо из-за механического или химического воздействия.
Причиной цервицита могут стать:
Чаще всего цервицит развивается на фоне других хронических воспалительных процессов в женской половой системе – кольпитов (воспаления влагалища), бартолинита (воспаления бартолиновых желёз в преддверии влагалища).
На фоне климакса возможны атрофические изменения в женских половых органах, в том числе развитие атрофического цервицита.
Виды цервицита
Симптомы цервицита
Признаки острого цервицита и обострения хронического:
В целом симптоматика варьирует в зависимости от возбудителя заболевания.
Цервицит может протекать бессимптомно или иметь смазанные признаки. В таком случае узнать о развитии болезни можно только во время осмотра гинеколога. Запишитесь на прием к врачу, чтобы выявить скрытые патологии и вернуть женское здоровье.
Осложнения цервицита
Эрозия шейки матки
Отсутствие лечения и переход заболевания в хроническую стадию способствует возникновению и развитию на воспалённой слизистой участков эрозии шейки матки – разрушения эпителиального слоя, утолщению слизистой. Эрозия – частое осложнение цервицита.
Эктопия шейки матки
Если разрушения целостности слизистой оболочки нет, а есть смещение слизистой, типичной для цервикального (внутришеечного) канала шейки матки, в область влагалищной её части, говорят об эктопии слизистой. Это не осложнение цервицита, а физиологическая особенность, не требующая лечения. Но на фоне эктопии шейки матки возможно развитие цервицита. Равно, как и на фоне хронического цервицита, возможно изменение клеток эпителия, замена многослойного плоского эпителия влагалищной части шейки матки на цилиндрический и формирование эктопии.
Кисты, полипы, атрофия
Воспалительные изменения на слизистой шейки матки могут приводить к формированию кист в этой области, полипов, атрофических изменений.
Восходящая инфекция
Распространение инфекционного процесса на матку и придатки может вызывать развитие эндометрита (воспаления внутренней оболочки матки), сальпингоофорита (воспаление яичников и маточных труб).
Бесплодие
Цервицит может стать причиной развития бесплодия (проблем с зачатием, невынашивания беременности).
Осложнения беременности
Хронический цервицит при беременности может стать причиной невынашивания беременности, внутриутробного инфицирования плода и нарушения его развития, преждевременных родов. А после родов повышает риск гнойно-воспалительных осложнений у женщин. Своевременное полное обследование при подготовке к беременности и на ранних её сроках, своевременная санация шейки матки сводит к минимуму риск подобных осложнений.
Чтобы остановить прогрессирование заболевания и не допустить осложнений, важно вовремя обратиться к специалисту.
Цервицит крайне редко бывает изолированным. В подавляющем большинстве случаев он сопровождается выворотом шейки матки, бартолинитом, эрозией, вульвинитом и другими патологиями репродуктивной системы. Запишитесь на прием к врачу клиники на Яузе. Получите точную диагностику и эффективное лечение цервицита и всех сопутствующих проблем.
Диагностика цервицита в Клиническом госпитале на Яузе
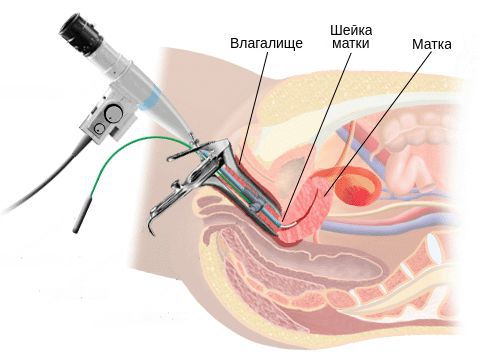
Гинекологи Клинического госпиталя на Яузе диагностируют цервицит после осмотра, на основе анамнеза, результатов кольпоскопии, лабораторных исследований (микроскопии мазка, бактериологического посева на микрофлору и чувствительность к антибиотикам, ПЦР и др.).
При осмотре при цервиците может присутствовать гиперемия (покраснение) слизистой, её отёчность, воспалительные выделения, эктопия. Детально изучить состояние слизистой, отследить динамику в процессе лечения позволяет кольпоскопия.
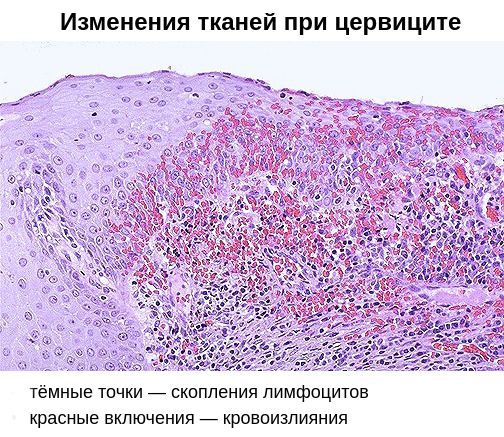
При остром цервиците в цитограмме мазка из цервикального канала и соскоба с шейки матки обнаруживается большое количество лейкоцитов, лимфоцитов, клеток изменённого эпителия. При этом важно не пропустить предраковые изменения клеток, особенно, если при ПЦР диагностике выявлены онкогенные штаммы вируса папилломы (ВПЧ).
ПЦР поможет выявить и другие опасные инфекции (вирус герпеса, хламидии, микоплазмы и др.) по генетическому материалу их возбудителей.
Лечение цервицита в Клиническом госпитале на Яузе
Специалисты Клинического госпиталя на Яузе проводят комплексное лечение цервицита (воспаления шейки матки) и сопутствующих патологических процессов.
Консервативное.
При остром цервиците врач назначает пациентке лечение антибактериальными препаратами с учётом чувствительности выявленного возбудителя заболевания к антибиотикам, либо противовирусную терапию, а также противовоспалительные препараты.
Проводится как общая фармакотерапия, так и местное лечение цервицита – свечи с антибактериальными, противогрибковыми и другими средствами.
Если выявлена инфекционная природа заболевания, лечение цервицита у женщин необходимо проводить одновременно с лечением её полового партнера. Через 2-3 недели после окончания курса лечения цервицита проводится контрольное обследование по лабораторным анализам.
Хирургическое.
Если одной из причин хронического цервицита является рубцовая деформация шейки матки, после купирования воспаления, устранения инфекции женщине может быть проведена хирургическая (лазерная или радиоволновая) коррекция.
Цервицит — это заболевание, которого можно избежать, соблюдая простые правила профилактики. Записывайтесь на консультацию к гинекологу клиники на Яузе. Во время приема вы получите исчерпывающую информацию о профилактике цервицита и других болезней мочеполовой системы.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Лечение цервицита у женщин
Стойкий воспалительный процесс в шейке матки, спровоцированный травмой или патогенной средой в результате вагинального инфицирования. Воспаление проявляется болью при сексуальном контакте, менструациях, специфическими выделениями и кровотечениями. Опасность заболевания состоит в снижении защитной функции шейки, распространении инфекции на мочеполовую систему и перерастании поврежденных клеток в онкологию. Важно знать факторы риска для разных категорий женщин, чтобы начать лечение цервицита на раннем этапе.
Причины появления цервицита
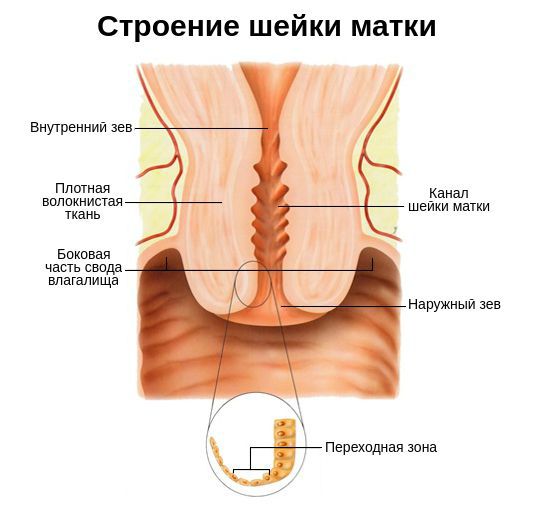
Шейка матки представляет собой связующий канал от влагалища к матке. Ее функция – создавать барьер для нежелательных микроорганизмов, поэтому поверхность матки покрыта слизистой оболочкой. Если у женщины происходит гормональный сбой или снижение иммунитета, защитная реакция ослабевает, и организм легко поддается заражению патогенной средой.
Цервицит определяется как острая или хроническая форма воспаления шейки матки. Заболевание наблюдается чаще у женщин с 20 до 45 лет, но также встречаются в климактерическом периоде. Зависимость типа цервицита и возрастной категории определяется факторами, вызывающими изменения в органе. Причинами патологических нарушений становятся внутренние процессы или последствия внешнего воздействия:
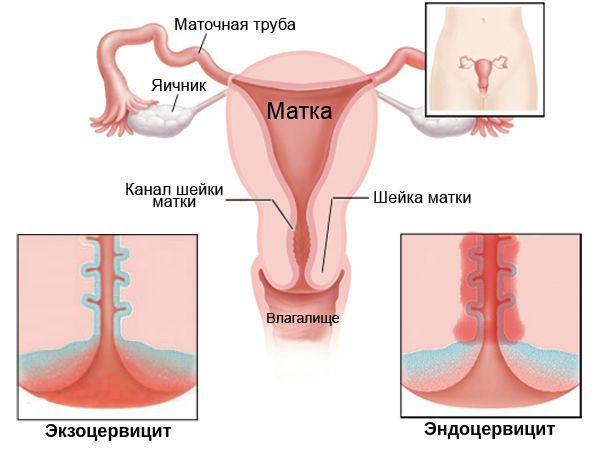
В зависимости от того, в какой области воспалена слизистая шейки, причины цервицита отличаются. Эндоцервицит канала появляется при родовых травмах, распространении патогенной среды из-за воспаления в матке. Экзоцервицит развивается на фоне инфекций половой системы или мочевыводящих путей, дисбактериоза, травмах шейки матки при хирургических манипуляциях.
Цервицит формируется на внутренней стенке шейки, либо снаружи в зоне влагалища. При этом воспалительный процесс не ограничивается одной областью, а сопровождается осложнениями в виде эндометрита, вагинита, вульвита. Степень охвата зависит от формы распространения – очаговая или диффузная.
Последствия воспаления опасны и порой трудно обратимы. Со временем у женщины развивается гипертрофия стенок матки, растет риск онкологических перерождений клеток, дисплазии половых органов, бесплодия.
Бызова Татьяна Евгеньевна
Михальчук Диана Васильевна
Покшубина Светлана Дмитриевна
Заведующая отделением, акушер-гинеколог высшей квалификации, хирург-гинеколог
Ступина Светлана Вадимовна
Зарайская Зоя Петровна
Врач-гинеколог высшей квалификации
Классификация видов цервицита
Цервицит подразделяют на несколько основных видов:
Тип цервицита при определении методов лечения играет решающую роль. От места локализации, степени осложнений и причин зависит продолжительность терапии, выбор группы препаратов. Для медицинского заключения и назначения полного курса необходима предварительная диагностика у гинеколога.
Диагностика цервицита
Некоторые виды болезни протекают без явных симптомов, поэтому диагностика занимает важное место для формирования полной клинической картины. Диагностика цервицита включает:
После получения результатов врач сможет составить план лечения, спрогнозировать возможные осложнения. Этот этап составляет основу этапа подготовки и требует ответственного подхода. Важно выбрать врача с хорошим опытом в области гинекологии. В нашей клинике мы обеспечиваем не только комфортные условия, но и гарантируем результат для пациентов, прошедших полный курс терапии.
Методы лечения, особенности острой и хронической формы
Начинать терапию цервицита рекомендуется сразу после подтверждения диагноза у гинеколога. Курс лечения зависит от стадии воспаления, формы протекания и присутствия осложнений. Главная цель – ликвидировать провоцирующий фактор: грибок, инфекцию, вирус или другую причину.
Лечение цервицита основывается на антибактериальных и противовирусных препаратах, угнетающих нежелательную патогенную флору. Определив точную природу заболевания, врач назначает группу препаратов, соответствующую каждому случаю:
Острый диффузный цервицит требует комплексного подхода. Обширное распространение очагов негативно сказывается на репродуктивной системе и опасно патологическими осложнениями. Консервативная терапия дополняется лечением сопутствующих заболеваний: сальпингоофрита, вагинита. Пациенту назначаются антибиотики и спазмолитики. Поэтому лечение острого цервицита рекомендуется проходить полностью или частично в стационаре под контролем врача.
В качестве дополнения применяется местная обработка антисептиками, компрессы и ванночки. Если болезнь перешла в хроническую форму, и наблюдаются значительные очаги поражения, актуальной становится аппаратное лечение: лазер, криотерапия, диатермокоагуляция током (прижигание).
Нерожавшим пациентам детородного возраста, если в эндометрии нет атипичных признаков, в дополнении проводят физиопроцедуры электрофорезом. Для второй стадии развития подходит радиоволновое удаление поврежденных тканей. Метод используется в современных клиниках, отличается безопасностью и быстрым заживлением.
Лечение неспецифического цервицита и других его инфекционных форм проводится у обоих партнеров одновременно. Интимный контакт на период употребления медикаментов приостанавливается. После окончания курса врач проводит повторные исследования для подтверждения положительного эффекта.
Показания и противопоказания
Показаниями для обращения к врачу являются основные симптомы:
Детальное обследование определит подходящую схему терапии, эффективные препараты и методики. При выборе медикаментов важно учитывать аллергические реакции пациента, чувствительность к антибиотикам.
В случае обнаружения противопоказаний, гинеколог производит замену препарата на аналоги. Применение физиотерапии, аппаратной техники запрещено при подтверждении онкологии, эпилепсии, беременности, сахарного диабета, а также в период менструации.
Что такое цервицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаршиной О. И., гинеколога со стажем в 17 лет.
Определение болезни. Причины заболевания
Длительный и вялотекущий дисбиоз влагалища (бактериальный вагиноз) также рассматривается как одна из возможных причин цервицита, поскольку на фоне изменения уровня кислотности влагалища меняется и соотношение видов влагалищной микрофлоры.
В зоне риска по возникновению цервицита находятся женщины, которые:
Также доказано, что фоном для развития воспаления шейки матки и его хронизации является местный иммунодефицит, связанный с нарушением защитной функции слизистой оболочки.
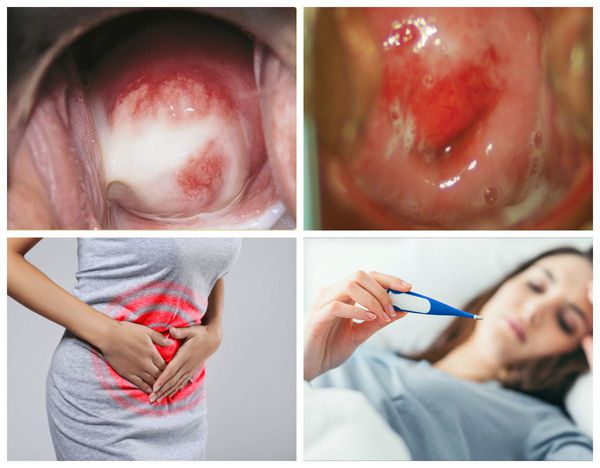
Симптомы цервицита
При бессимптомном процессе диагноз «цервицит» может быть поставлен:
При симптомном течении заболевания женщину могут беспокоить:
Патогенез цервицита
Когда речь идет о патогенезе цервицита, прежде всего необходимо обозначить понятия, о которых пойдёт речь.
Циклическое воздействие половых гормонов на женский организм позволяет сохранять микрофлору влагалища в норме, тем самым защищать шейку матки:
При снижении барьерных свойств микрофлоры влагалища и слизистой шейки матки в организм женщины проникают различные патогенные возбудители, которые приводят к развитию цервицита. Их активному проникновению и распространению в полости малого таза способствуют сперматозоиды в качестве клеток-переносчиков инфекционных агентов, а также трихомонады и установка внутриматочной спирали на фоне воспалительного процесса.
Острый цервицит
Чаще возникает при поражении шейки матки специфическими возбудителями (например, гонококком), а также после искусственного прерывания беременности, в осложнённом послеродовом периоде (возбудителями чаще становятся стафилококковая и стрептококковая инфекции) и при вирусном поражении шейки матки. На ранней стадии заболевания возникают:
В результате дистрофических изменений клеток на поверхности слизистой оболочки шейки матки появляется гнойный и серозно-гнойный экссудат — сероватые или бледно-жёлтые выделения.
Хронический цервицит
Помимо специфического возбудителя, немалую роль в возникновении хронического цервицита играет вторичный иммунодефицит. Он заключается в неполноценности клеточного и гуморального иммунитета. На клеточном уровне снижается количество Т- и В-лимфоцитов, а также нарушается фагоцитарная активности клеток, позволяющая им поглощать и переваривать патогенные микроорганизмы. В результате возбудители остаются в организме, снижается содержание антител IgG и IgM, увеличивается выработка антител IgA, что ведёт к изменению качества цервикальной слизи.
Послеродовой цервицит
Отдельно такую форму не выделяют, цервицит после родов ничем не отличается от обычного. Разница может быть лишь в лечении: не все антибиотики можно принимать при грудном вскармливании.
Классификация и стадии развития цервицита
Классификация цервицита зависит от типа возбудителей, локализации и давности патологических процессов. Так, в зависимости от типа возбудителя цервициты подразделяют на инфекционные и неинфекционные. Инфекционные цервициты бывают:
Кроме того, по локализации цервицит подразделяют на:
По длительности протекания процесса цервицит может быть:
Осложнения цервицита
Цервицит и беременность
Если беременность возникла на фоне цервицита, возбудитель заболевания может привести к преждевременному прерыванию беременности в связи с проникновением инфекции в водную оболочку, обращённую к плоду, затем в хорион (плаценту), околоплодные воды и сам плод.
При инфицировании ребёнка на ранних сроках беременности могут сформироваться врождённые пороки развития, возникает риск первичной плацентарной недостаточности и внутриутробной гибели плода. При позднем инфицировании наблюдаются следующие осложнения беременности:
Диагностика цервицита
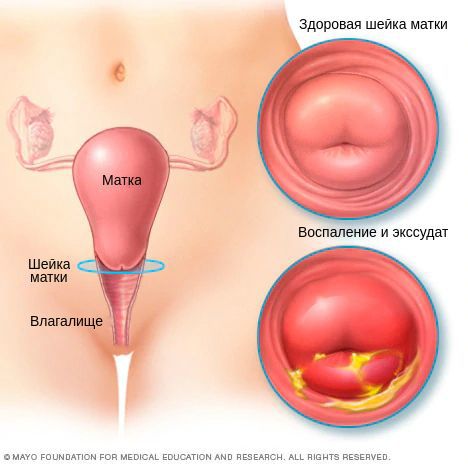
Диагностическими критериями цервицита при осмотре в зеркалах являются:
При микроскопическом исследовании наблюдается увеличение количества лейкоцитов, также можно обнаружить возбудителей трихомониаза и гонореи.
Однозначными признаками цервицита при вульвоцервикоскопии служат:
Бактериологическое исследование с поверхности шейки матки и заднего свода влагалища позволяет оценить не только соотношение лактофлоры, создающей нормальную кислотность влагалища, но и выявить рост условно-патогенных возбудител ей, таких как кишечные палочки, стрептококки, стафилококки, анаэробные кокки и др. Причём клинически значимым является рост микроорганизмов в колич естве более чем 10 4 КОЕ/мл.
Цитологическое исследование клеточного материала позволяет оценить структуру клеток, характер и уровень их повреждения, а также эффективность лечения в динамике. При длительно текущем воспалении шейки матки в цитограмме преобладают гистиоциты, плазмациты, фибробласты и лимфоидные элементы. При продуктивном воспалении (защитной реакции организма) преобладают клеточные инфильтраты — макрофагальные, г игантоклеточные, плазмоклеточные, лимфоцитарно-моноцитарные. В 40 % случаев цитологическая диагностика позволяет выявить возбудителя заболевания (хламидии, кандиды, трихомонады, цитомегаловирус), более чем в 50 % случаев диагностируется папилломавирус и вирус простого герпеса.
При ультразвуковом исследовании признаками эндоцервицита являются увеличение толщины М-эхо шейки матки более 4 мм и реактивный отёк подэпителиальных о тделов УЗИ. рекомендуется выполнять на 5-7 день менструального цикла.
Следует помнить, что обследование гинекологом и взятие мазков проводятся перед началом менструации или через несколько дней после её окончания: оптимальный срок — пятый день, когда нет мажущих кровянистых выделений. Накануне и в день процедуры не следует использовать вагинальные свечи, тампоны, мази, средства интимной гигиены, поскольку это может стать причиной получения недостоверных данных. Кроме того, необходимо отказаться от спринцевания и воздержаться от половых контактов в течение одного-двух дней до сдачи анализа.
Лечение цервицита
Препараты для лечения цервицита
Главной проблемой лечения цервицита шейки матки являются наличие нескольких возбудителей (микст-инфекции) и устойчивость возбудителей к антибактериальным препаратам. В таких случаях необходимо прибегнуть к приёму комбинации антибиотиков. Конкретные препараты назначает врач.
Помимо лечения пациентки параллельно в обязательном порядке проводится лечение её полового партнёра. Во время терапии необходимо пользоваться барьерной контрацепцией.
Физиотерапия
Кроме того, в ряде случаев назначается физиолечение:
Деструктивные методы лечения цервицита
Прогноз. Профилактика
С целью профилактики воспаления шейки матки рекомендуется:
За дополнение статьи благодарим Антона Ильина — онколога-гинеколога, научного редактора портала «ПроБолезни».
Цервицит
Цервицит лечить легче, чем его осложнения, не тяните с визитом к врачу!
Цервицит – это распространенное гинекологическое заболевание воспалительного характера, при котором областью поражения является шейка матки (лат. слово «цервикс» переводится как «шейка»). Цервицит может возникнуть как вследствие инфицирования, так и по ряду других причин, которые мы разберем в этой статье.
Ранняя диагностика и своевременное лечение цервицита у женщин– важнейшие мероприятия для предотвращения последствий данного заболевания, которые могут быть очень тяжелыми. Это невынашивание беременности, онкологические недуги и др. При подозрении на цервицит и наличии соответствующей симптоматики необходимо обратиться к специалисту. В ММЦ ОН КЛИНИК в Москве высококвалифицированные врачи-гинекологи, используя новейшие методы диагностики, в сжатые сроки поставят верный диагноз и назначат адекватную терапию.
Причины цервицита
Шейка матки располагается между влагалищем и телом матки, это своеобразный барьер, призванный оградить женские репродуктивные органы от попадания инфекции и травмирования. Внутри цервикса проходит так называемый цервикальный канал, который анатомически соединяет полость матки с влагалищем.
Воспалительный процесс может развиться здесь вследствие попадания инфекции, передаваемой половым путем (гонококков, трихомонад, хламидий, бледной трепонемы – возбудителя сифилиса, вируса герпеса и т.д.). Также причинами цервицита зачастую становятся неоплазии (опухолевые заболевания), травмирование, воздействие хим. веществ, дефицит эстрогена, сниженный иммунный ответ организма, системные заболевания (например, синдром Бехчета), дисбактериоз влагалища. Встречаются и аллергические реакции: на гигиенические средства (гели, мыла, дезодоранты) и противозачаточные (спермициды, латекс, содержащийся в презервативах).
Спровоцировать возникновение острого цервицита могут сопутствующие болезни, сложные роды, аборты, установка или удаление внутриматочной спирали.
Группы риска
Чтобы выявить цервицит на начальной стадии и вовремя приступить к лечению необходимо знать, принадлежите ли вы к группе риска.
Острый или хронический цервицит наиболее часто выявляют у представительниц следующих групп:
Симптоматика цервицита
Если у вас есть цервицит, симптомы могут быть явно выражены, но наблюдается также бессимптомное течение заболевания.
Следует знать, какие бывают симптомы цервицита, чтобы вовремя обратиться за медицинской помощью. При данном недуге женщины часто жалуются на:
При отсутствии симптоматики врач может заподозрить цервицит, основываясь на следующих данных:
Классификация
Существует несколько классификаций цервицита. Во-первых, по течению заболевания данная патология подразделяется на острый и хронический варианты. В некоторых случаях наблюдается подострое течение.
Острый недуг начинается быстро, симптомы появляется в короткие сроки (до 6 недель). Чаще всего острый цервицит вызывается специфическими возбудителями (пример – гонококковая инфекция). Кроме того, острое течение болезни встречается после аборта, после родов (тут может присутствовать неспецифическая инфекция – стрептококковая или стафилококковая).
Хроническим называется цервицит, который длится более 6 месяцев. Хронизацию процесса часто дает хламидийная инфекция, а в 25-40% случаев хроническая форма возникает на фоне длительно текущего бактериального вагиноза. Врач при осмотре замечает, что шейка матки отечная и покрасневшая (явные признаки воспаления). Кроме того, слизистая оболочка легко травмируется, что также свидетельствует в пользу хронического воспаления.
Хронический цервицит нередко появляется при наличии вторичного иммунодефицита – неполноценности гуморального и клеточного иммунного ответа.
По причине возникновения цервицит бывает:
По локализации различают эндоцервицит (задействована слизистая оболочка канала шейки матки) и экзоцервицит (локализован на переходной части от влагалища к каналу).
По распространенности встречается очаговый вариант заболевания (канал поражается локально) и диффузный (имеет несколько очагов, располагающихся в области шейки).
Выявление типа цервицита играет очень важную роль при выборе тактики лечения. Лекарственные средства и срок терапии определяют в зависимости от причины, местоположения воспалительного процесса, наличия осложнений.
Насонова Нина Викторовна, акушер-гинеколог, врач первой категории.
Услуги по гинекологии в ОН КЛИНИК.
Методы диагностики
Первым делом врач производит опрос, собирает анамнез, далее осматривает пациентку при помощи гинекологического зеркала. Признаками воспаления шейки при визуальном осмотре являются отек и покраснение слизистой, творожистое отделяемое (характерно для грибкового поражения), зеленоватые или серые обильные выделения.
Далее производится микроскопическое исследование мазка, где обнаруживается лейкоцитоз и некоторые возбудители болезни (трихомонады, гонококки).
При бактериологическом исследовании оценивается состояние лактофлоты, а также рост условно-патогенной микрофлоры (анаэробные кокки, кишечная палочка, стрепто- и стафилококки).
ПЦР-диагностика позволяет найти в мазке специфических возбудителей (хламидии, гарднереллы и др.).
Для выявления возбудителей заболевания также производится цитологическое исследование, оно же используется для наблюдения процесса лечения в динамике.
Информативным исследованием является вульвоцервикоскопия. Существуют некоторые признаки, позволяющие выявить цервицит и с большой долей вероятности определить возбудителя.
Тесты на чувствительность к антибиотикам позволяют наметить тактику антибиотикотерапии, а УЗИ, выполненное через неделю после начала менструации, дает врачу информацию о степени утолщения шейки матки и выраженности отека.
Гинекологическое обследование и забор материала для мазков рекомендуется делать либо на 5-7 день цикла, либо перед началом менструации. Перед посещением врача не пользуйтесь вагинальными свечами, мазями. Даже средства интимной гигиены могут исказить результаты, поэтому воздержитесь от их употребления, равно как и от половых контактов за 1-3 дня до взятия анализов.
Лечение цервицита
Лечение цервицита у женщин зависит от причины воспаления, кроме того, имеет значение и стадия заболевания. В ММЦ ОН КЛИНИК в Москве врачи-гинекологи используют новейшие схемы терапии недуга. Грамотно подобранное сочетание антибиотиков, противовирусных средств, методов физиотерапии позволяет в сжаты сроки избавиться от болей и дискомфорта, вызванных цервицитом.
Даже если выявляется микст-инфекция, когда одновременно присутствуют несколько возбудителей, или при их устойчивости к некоторым антибиотикам, наши гинекологи подберут вам комбинацию лекарств, фитопрепаратов и биодобавок, что в сочетании с физиотерапией и нормализацией режима работы и отдыха даст оптимальные результаты.
Врачи центра в комплексном лечении используют витаминотерапию, противогрибковые препараты, иммуномодуляторы. Они позаботятся о восстановлении нормальной микрофлоры влагалища, проведут диагностику и оценят результативность лечения.
При неэффективности терапевтических мероприятий применяются хорошо зарекомендовавшие себя хирургические методики. А в случае доказанного инфекционного происхождения заболевания необходимо пройти лечение вместе с партнером.
Если обнаруживается сопутствующее заболевание, пациентке рекомендуется посетить других специалистов (эндокринолога, кардиолога, уролога).
Профилактические мероприятия
С таким заболеванием, как цервицит, сталкивается более 30% женщин. При слабом иммунитете даже после выздоровления зачастую встречаются рецидивы. Чтобы оградить себя от появления недуга или повторного заболевания, необходимо соблюдать следующие профилактические меры:
Каждая женщина хочет быть здоровой, для этого не так уж сложно соблюдать правила профилактики, в том числе регулярно посещать гинеколога при появлении первых признаков отклонений в органах мочеполовой системы. Не допускайте хронизации болезней, помните, что профилактика лучше, чем лечение.