Чума что это оспа
Что такое чума? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Чума («чёрный мор», «чёрная смерть») — острое заболевание, вызываемое бактерией Yersinia pestis. Относится к группе особо опасных карантинных инфекций. Клинически характеризуется синдромом общей инфекционной интоксикации, лихорадкой, поражением лимфоузлов, ретикулоэндотелиальной системы (тканей, богатых макрофагами, например микроглии), лёгких и других тканей человека. Передаётся различными путями, из которых наиболее опасен воздушно-капельный. Без адекватного лечения чума может привести к смерти. Описаны случаи применения в качестве биологического оружия: в летописях XIV, XVIII века и японцами в 1939 и 1942 гг.
Этиология
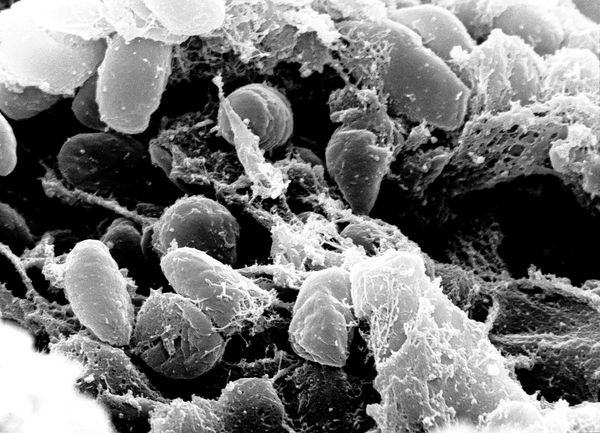
Возбудитель чумы — чумная палочка (Yersinia pestis), открытая в июне 1894 года в Гонконге французом Александром Йерсеном и японцем Китасато Сибасабуро. Выявлено, что чумной микроб возник при мутации бактерии псевдотуберкулёза (Y. Pseudotuberculosis) не более 20 000 лет назад. Впервые чумные эпидемии описаны в летописях древнего мира, упоминаются в Библии.
Вид: Yersinia pestis (чумная палочка)
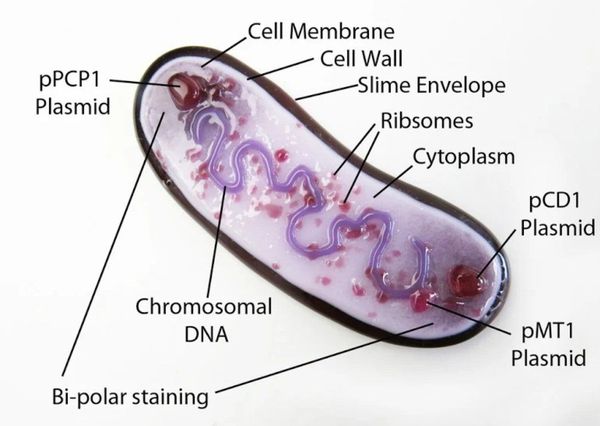
Y. pestis — неподвижная грамотрицательная палочка размером 0,3-0,6 × 1-2 мкм, округлой, нитевидной или удлинённой формы. Покрыта капсулой из слизистого вещества, окрашивается биполярно: интенсивно на концах и бледнее в центре. Не имеет жгутиков и не образует спор. Факультативный внутриклеточный анаэроб — способна развиваться как в клетках, так и за их пределами.
Факторы патогенности (вещества, определяющие способность бактерии вызывать инфекционный процесс):
Y. pestis умеет расщеплять углеводы и вырабатывает ферменты, помогающие заселять организм: гиалуронидазу, коагулазу, гемолизин, фибринолизин, пестицин. Существует несколько подвидов возбудителя чумы, различных по способности заражать организм.
Бактерии растут на обычных питательных средах с добавлением гемолизированной крови или сульфита натрия для стимуляции роста при температуре 28-30°С, рН среды 7,0-7,2 с видимым результатом через 12-14 ч.
Содержит более 30 антигенов, V- и W-антигены подавляют иммунные реакции, в частности фагоцитоз. Капсула защищает микроорганизм от растворения полиморфно-ядерными лейкоцитами, контролирующими различные стадии воспаления.
Чумная палочка сохраняется в выделениях больных людей и на объектах внешней среды:
Выдерживает низкие температуры: при 0 °С сохраняется шесть месяцев, в замороженных трупах — год и более. Не переносит:
Эпидемиология
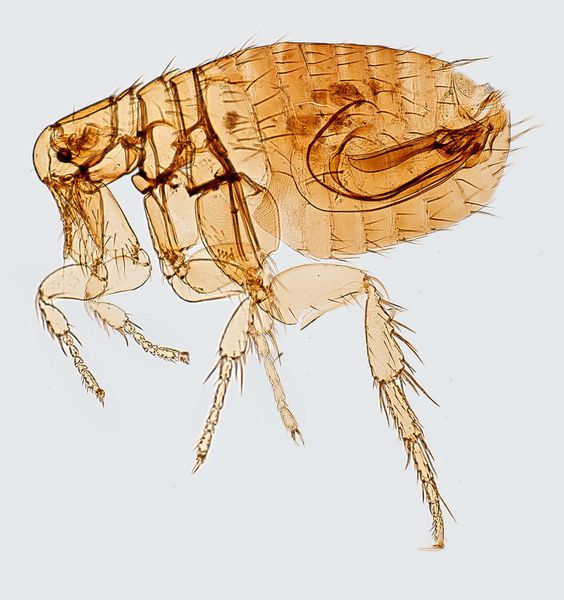
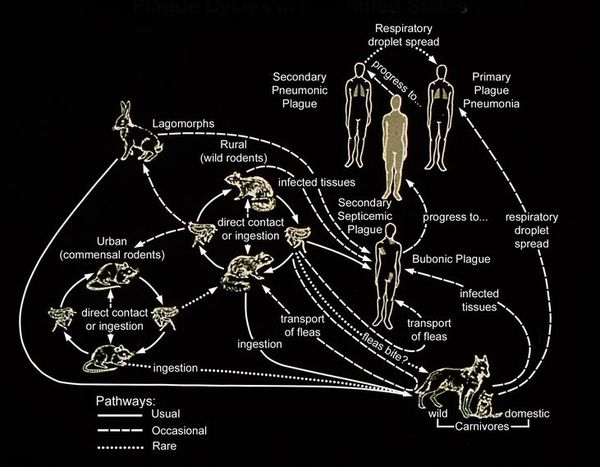
Резервуар и основной источник инфекции — грызуны. Реже болеют зайцы, кролики, лисы и верблюды. Ранее эпидемии чумы вызывали миграции крыс, заражающихся в природных очагах. Переносчики чумы — крысиные блохи (Xenopsylla cheopis).
Распространённость чумы
В XXI веке эпидемии чумы не возникают, выявляют лишь единичные случаи:
Основные природные очаги в РФ:
Механизмы передачи:
Человеческая форма чумы редко поражает животных. Заболевание, как правило, проходит в лёгкой форме. Подозреваться заражение можно, если появился кашель с кровью и в скором времени животное погибло.
Симптомы чумы
Инкубационный период при заражении от укуса блохи и контакта с инфицированным материалом длится от 3 до 6 дней. При аэрогенном заражении лёгочной формой — 1-2 дня. У привитых пациентов этот период растягивается до 12 дней. Прививка действует около года, обеспечивая относительную защиту. Затем, в течение непродолжительного времени, болезнь развивается в более лёгкой форме, по окончанию периода — как у непривитых.
Чума часто протекает в среднетяжёлой и тяжёлой форме. Болезнь начинается остро, внезапно. Симптомы заболевания:
С развитием болезни возбуждение сменяется апатией и адинамией, появляется сыпь на коже, выраженная тахикардия, нарушение ритма сердца, прогрессирующее падение артериального давления. Развивается учащённое поверхностное дыхание (тахипноэ), снижается количество отделяемой мочи вплоть до анурии.
Выделяют четыре клинические формы чумы: кожную, бубонную, первично-септическую, лёгочную.
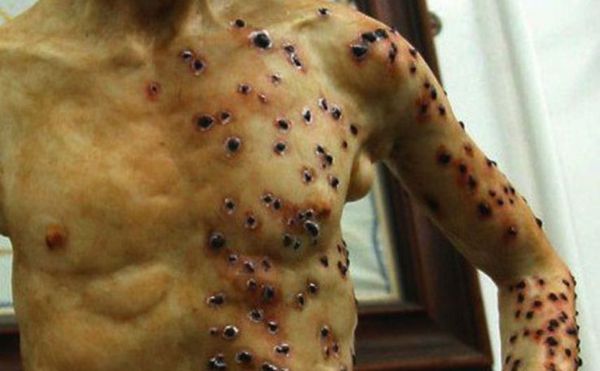
Кожная форма чумы
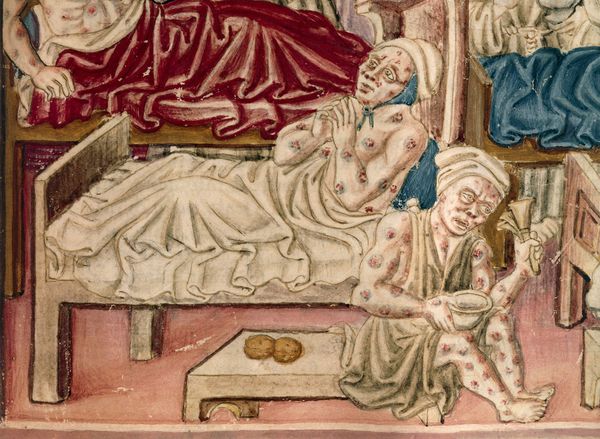
На коже последовательно формируются: пятно, папула, пузырёк, гнойный пузырёк (пустула) с конечным превращением в язву. Пустула болезненна, наполнена гнойно-кровавым содержимым, окружена зоной воспаления и находится посреди плотного багрово-красного основания. При разрыве возникает язва с дном тёмного цвета. После выздоровления в этой области формируется рубец. При своевременной антибиотикотерапии смертность не превышает 1 %.
Бубонная чума
Для бубонной формы чумы характерно появление и развитие бубона — болезненного лимфоузла (или группы лимфоузлов), расположенного в любой зоне, чаще в паху. Бубон плотный на ощупь с нечёткими неровными контурами, спаян с подкожной жировой клетчаткой и ограничивает движение конечностей. Кожа в этой области сухая, горячая на ощупь, с течением болезни приобретает багрово-синюшный оттенок. При развитии заболевания бубоны размягчаются, нагнаиваются, появляются гнойные свищи. Возможно распространение инфекции и возникновение вторичных бубонов в других областях. Вокруг поражённых лимфоузлов развиваются вторичные пузырьки с кровянистой жидкостью (фликтены чумы). При своевременном лечении смертность не более 5 %. При отсутствии терапии летальность — 90 %.
Первично-септическая форма
Лёгочная форма
Чума при беременности
Патогенез чумы
Иммунная система человека практически неспособна противостоять натиску чумной палочки. Это связано со стремительным размножением возбудителя, выработкой им факторов патогенности и антифагинов, подавляющих фагоцитоз (поглощение бактерий клетками иммунной системы) на начальных этапах, и слабым образованием антител.
Входные ворота при кожно-бубонной форме — кожа в месте укуса или втирания фекалий блох в повреждённую кожу, конъюнктивы, слизистые оболочки ротоглотки. При лёгочной форме чумы — слизистые оболочки респираторного тракта.
Этапы развития заболевания:
При попадании возбудителя в ткань лёгких (20 % случаев) возникает вторично-лёгочная форма заболевания. Стремительно развивается гангренозно-геморрагическая пневмония, увеличиваются и воспаляются трахеобронхиальные лимфоузлы, в плевральной полости скапливается жидкость (плевральный выпот).
Классификация и стадии развития чумы
Классификация и стадии развития
2. По клинической форме:
3. По степени тяжести:
Без лечения болезнь часто протекает в тяжёлой форме и заканчивается смертью.
Осложнения чумы
Диагностика чумы
Все действия с потенциально инфицированными материалами при подозрении на чуму проводятся в специализированной лаборатории особо опасных инфекций, работающей с патогенами I класса биологической опасности (в западных странах IV класса).
Лабораторная диагностика:
Дифференциальная диагностика:
2. Лёгочная чума (в т.ч. септическое течение):
3. Кожная форма чумы:
Лечение чумы
Независимо от формы болезни, необходима строгая изоляция пациента в инфекционном отделении больницы или ОРИТ (отделение реанимации и интенсивной терапии) боксового типа.
Режим — палатный, постельный или полупостельный. Диета — №2 или №7 по Певзнеру с ограничением поступления ионов натрия и контролем уровня потребляемой жидкости.
Антибиотикотерапию необходимо начать сразу, не дожидаясь лабораторного подтверждения диагноза. Даже при лёгочной форме чумы в первые 12-15 часов болезни есть шансы на выздоровление. Назначаются препараты:
Длительность введения антибиотиков — не менее 10 дней или до двух дней после исчезновения лихорадки.
Параллельно проводится применяют сорбенты и противоаллергические препараты. Для улучшения состояния ЖКТ принимают пищеварительные ферменты и пробиотики.
Критерии выздоровления при чуме:
Прогноз. Профилактика
Прогноз благоприятный, если начать лечение лёгкой и среднетяжёлой формы чумы своевременно. При развитии тяжёлой формы, особенно лёгочной чумы, пациент часто погибают.
Меры профилактики:
Чума, оспа, «испанка»: как проходили и чем закончились эпидемии прошлого (спойлер: некоторые так и не закончились)
Рано или поздно история с коронавирусом закончится, и прочитать о нем можно будет только в «Википедии» и на медицинских сайтах. Сегодня мы решили вспомнить, что стало с болезнями, когда-то уничтожившими миллионы людей.
Зародилась чума где-то в монгольских степях в результате мутации псевдотуберкулезной палочки. Переносчиками выступали грызуны и живущие на них блохи. Миграции грызунов и армии степных завоевателей разносили болезнь по миру, и сегодня на планете практически нет регионов, никогда не знавших чумы.
В современном мире чума никуда не исчезла. Последние случаи заболевания в России зафиксированы в 2016 году на Алтае. Регулярно происходят вспышки болезни на Мадагаскаре. Хранилища чумной палочки — природные очаги инфекции с живущими там грызунами и блохами, общая площадь которых только в России 253 тысячи квадратных километров.
К счастью, сегодня чума лечится антибиотиками, а эффективные карантинные меры позволяют вовремя локализовать очаги инфекции. Тем не менее от чумы до сих умирают, последние два летальных случая зафиксированы в 2019 году в Монголии.
Холера
Холера считается гостьей из глубокого Средневековья. Но парадокс в том, что как раз средневековая Европа холеры не знала. Болезнь, зародившаяся среди мутных потоков Ганга, свирепствовала в Индии, и хотя и была известна еще Гиппократу, в другие регионы почти не проникала.
Все изменилось после «зимы без лета» 1816 года. Колоссальное извержение индонезийского вулкана Тамбора подняло в воздух тонны пепла, затмивших солнце и приведших к самому холодному лету за всю историю наблюдений.
Возможно, именно холод заставил возбудителя холеры мутировать, обрести стойкость к морозам и начать распространяться по планете. Начиная с 1817-го по миру прокатило семь холерных пандемий, каждая из которых унесла миллионы жизней. Распространялась холера через воду, в которую попадали фекалии зараженных.
С санитарией в мире стало лучше — тем не менее, по мнению многих ученых, мы сейчас живем во время седьмой холерной пандемии. Ежегодно о вспышках заболевания сообщают более 50 стран мира. В России холерный вибрион в последний раз обнаруживался в 1970 году под Новосибирском. По оценке ВОЗ, в год от холеры умирает от 21 до 143 тысяч человек. Хотя сегодня, благодаря антибиотикам и терапии, летальность заболевания существенно снизилась.
Натуральная оспа
Самым заразным заболеванием на свете считается корь, ей заболевают 98% встретившихся с носителем вируса. Но куда более опасная натуральная, или черная оспа, лишь чуть менее вирулентна. Ей заражаются 85% людей, оказавшихся на пути вируса.
Зародилась оспа на Ближнем Востоке, мутировав из вируса, поражавшего верблюдов, — но первая эпидемия пришлась на Китай и Японию. В 737 году от оспы вымерла треть населения Страны восходящего солнца.
В Европе она появляется в средине первого тысячелетия, а начиная с XV века эпидемии практически не прекращаются. В конце XVIII века появляется вакцина, и в течение последующих 200 лет с помощью поголовных прививок болезнь удалось полностью уничтожить. Последняя вспышка была зарегистрирована в 1977 году в Сомали.
В СССР последняя вспышка оспы случилась в 1959 году, когда художник, лауреат Сталинской премии Алексей Кокорекин привез из Индии сувениры и одарил ими жену и любовницу. После этого Кокорекин заболел. Врачи, забывшие уже об оспе лечили его от гриппа. Истинную причину выявили только в морге. После этого началась грандиозная операция по перехвату всех, с кем Кокорекин имел контакт. Изолированы оказались 9 342 человека. У 19 из них была выявлена оспа. Через месяц вспышку ликвидировали.
Оспа не имела других носителей, кроме человека, и сегодня вирус считается вымершим. При этом в новосибирском ГНЦ «Вектор» и Центре по контролю и профилактике заболеваний США все еще хранятся пробирки с живым вирусом.
Сыпной тиф
Термин «тиф» ввел еще Гиппократ, подразумевая под этим словом болезнь, мутящую сознание и вызывающую бред. Долгое время тиф считался единой болезнью, и только к концу XIX века ученые выяснили, что сыпной и брюшной тифы — две разные хвори.
Сыпной был настоящим бичом воюющих армий. Бактерию-возбудителя переносила платяная вошь, которой кишели бивуаки и окопы. Считается, что именно «сыпняк» уничтожил треть наполеоновской армии, вошедшей в Россию. В Первую мировую тиф успешно соревновался в борьбе за звание главного убийцы с артиллерийскими системами и пулеметами.
Сегодня сыпного тифа почти нет. Причина тому — серьезное снижение «завшивленности» населения и появление антибиотиков, при применении которых летальность тифа снижается до 1%. Сегодня ВОЗ не считает «сыпняк» болезнью, угрожающей человечеству.
Брюшной тиф
Если от вшей люди кое-как избавились, то грязная вода, увы, остается насущной проблемой для миллионов жителей Азии и Африки. Благодаря этому брюшной тиф, распространяющийся через попавшие в водоем фекалии, остается серьезной проблемой.
По данным ВОЗ, в год брюшным тифом заболевает до 20 миллионов человек. До 161 тысячи умирает.
Испанский грипп
Он же «синяя смерть» — мутация вируса гриппа, унесшая в начале XX века более 40 миллионов жизней. Пандемия охватила весь мир, и не было на планете страны, где не свирепствовала бы «испанка». Несмотря на название, штамм впервые зарегистрирован на территории Франции, но полноценная эпидемия началась именно в Испании.
Особенностью «испанки» было то, что чаще всего от нее умирали молодые и здоровые люди, а слабые, как правило, выживали. Облетев планету, вирус исчез так же внезапно, как и появился. Однако в 1997 году на Аляске было найдено тело женщины, из которого удалось выделить и восстановить тот самый штамм.
Выяснилось, что испанский грипп — близкий родственник другой нашумевшей болезни, свиного гриппа. Человечеству «испанка» уже не страшна, но легко мутирующий вирус гриппа вполне может породить новый смертоносный штамм.
Война с «черной смертью»: от обороны к наступлению
В. С. Ганин, канд. мед. наук,
Иркутский научно-исследовательский противочумный институт Сибири и Дальнего Востока
«Наука и жизнь» №7, 2006
История эпидемий
Первая достоверная пандемия чумы, вошедшая в литературу под названием «юстиниановая», возникла в VI веке в эпоху расцвета культуры Восточно-Римской империи, во время царствования императора Юстиниана, самого погибшего от этой болезни. Чума пришла из Египта. За период с 532-го по 580 год она охватила множество стран. Эпидемия распространялась в двух направлениях: в западном – в сторону Александрии, вдоль берегов Африки, и в восточном – через Палестину и Сирию на территорию Западной Азии. Чума шла торговыми путями: вначале по морским берегам, затем в глубь государств, граничивших с морским побережьем. Своего пика она достигла, проникнув в 541–542 годах в Турцию и Грецию, а затем на территорию нынешних Италии (543), Франции и Германии (545–546). Тогда погибло более половины населения Восточной Римской империи – почти 100 миллионов человек.
Вторая пандемия, известная как «черная смерть», пришла в XIV веке (1348–51). Ни одно государство Европы не избежало нашествия инфекции, даже Гренландия. Эта пандемия хорошо документирована во многих авторских источниках. Она открыла период эпидемий, не оставлявших Европу в покое на протяжении пяти столетий. Во время второй пандемии, охватившей почти все страны света, на земном шаре погибло около 40 миллионов человек. Грязь, нищета, отсутствие элементарных гигиенических навыков и скученность населения были причинами беспрепятственного распространения заболевания. Чума «передвигалась» со скоростью лошади – основного транспорта того времени.
Трагическую картину эпидемии чумы в 1348 году в Италии нарисовал Джованни Боккаччо в первой новелле «Декамерона»: «Славную Флоренцию, лучший город Италии, посетила губительная чума. От этой болезни не помогали и не излечивали ни врачи, ни снадобья. Так как для великого множества мертвых тел, которые каждый час подносили к церквам, не хватало освященной земли, то на переполненных кладбищах при церквах рыли огромные ямы и туда опускали целыми сотнями трупы. Во Флоренции умерло, как уверяют, 100 тысяч человек. Сколько знатных родов, богатых наследств, огромных состояний осталось без законных наследников! Сколько сильных мужчин, красивых женщин, прелестных юношей, которых даже Гален, Гиппократ и Эскулап признали бы совершенно здоровыми, утром завтракало с родными, товарищами и друзьями, а вечером ужинало со своими предками на том свете».
Действительно, за годы второй пандемии от болезни погибли многие известные люди: Людовик IX (Святой), Жанна Бурбонская – супруга Филиппа Валуа, Жанна Наварская – дочь Людовика X, Альфонс Испанский, император Германский Гюнтер, братья короля Швеции, художник Тициан.
Природа болезни оставалась неизвестной, но уже тогда медики понимали, что для прекращения распространения болезни необходимо разобщение больных и здоровых. Так был придуман карантин. Слово «карантин» происходит от итальянского «quaranta» — сорок. В Венеции в 1343 году для приезжающих были построены специальные дома, в которых они содержались сорок дней, ни при каких обстоятельствах не выходя на улицу. Морскому транспорту, прибывавшему из опасных мест, также предписывалось стоять на рейде сорок дней. Карантин стал одним из первых барьеров на пути инфекции.
Третья пандемия чумы началась в конце XIХ века в китайской провинции Юнь-Нань. Распространяясь по южному побережью Китая, она к 1894 году достигла вначале города Кантона, а затем Гонконга. Пандемия стремительно набирала темпы. За шесть месяцев умерло около 174 тысяч человек. В 1896 году был поражен индийский город Бомбей. Только в Индии с 1896 по 1918 год от чумы умерли 12,5 млн человек. Замена парусных торговых судов на корабли с паровыми двигателями с большей мощностью и скоростью способствовала быстрому распространению инфекции на другие континенты, вызывая вспышки в портовых городах, лежащих на основных международных судоходных линиях. Крупные эпидемии чумы возникали в Южной Африке, Южной и Северной Америке.
«Китайская» пандемия сильно отличалась от всех предыдущих вспышек чумы. Во-первых, это была «портовая чума», в подавляющем большинстве случаев не проникавшая в глубь материка. Во-вторых, это была «крысиная чума», так как источником ее распространения были судовые и портовые крысы. В третьих, это была, преимущественно «бубонная» чума. Осложнения вторичной, легочной чумой наблюдались редко. Поняв, что крысы каким-то образом разносят «портовую чуму», карантинные врачи настояли на том, чтобы все швартовые канаты в портах и на судах имели металлические диски, служившие непреодолимой преградой для миграции этих грызунов.
Не обошла «черная смерть» стороной и Россию. На протяжении XIII—XIV столетий она посещала Киев, Москву, Смоленск, Чернигов. В Смоленске из всех жителей города осталось в живых пять человек, которые выбрались из города, закрыли городские ворота и ушли. В XIV веке в Пскове и Новгороде чума уничтожила две трети населения, а в Глухове и Белозерске вымерли все жители. Вот как описывал древний летописец эпидемию чумы в Пскове в 1352 году: «А мерли старые и малые, мущины и женщины все железою. А ще, кто что у кого возьмет, в той час неисцельно умирает. Мнози же послужити хотяще умирающим и ти скоро неисцельно умираху, и того ради мнози отбегающее послужити умирающим». Если верить летописям, то за два года в Псковских и Новгородских землях чума унесла жизни 250 652 человек.
Н.М. Карамзин в своем труде «История государства Российского» писал: «В 1349 году зараза из Скандинавии пришла в Псков и Новгород. Болезнь обнаруживалась железами в мягких частях тела. Человек харкал кровью и на другой или третий день издыхал. Нельзя вообразить зрелища столь ужасного: юноши и старцы, супруги и дети лежали в гробах друг подле друга, в один день исчезали семейства многочисленные. Каждый иерей по утру находил в своей церкви тридцать и более усопших; отпевали всех вместе, и на кладбищах уже не было места для новых могил: погребали за городом в лесах. Одним словом, думали, что всем умереть должно». В эпидемию «черной смерти» XIV века погибли многие из коронованных особ, исторических личностей и аристократов. Ушли в небытие великий князь Симеон Иоанович Гордый с братом Георгием и семью детьми, новгородский архиепископ Василий, великий князь Василий Владимирович, князь Ярослав, его княгиня и сын, наместник московского царя боярин Пронский, казанский митрополит Корнилий и астраханский архиепископ Пахомий.
В 1718 году Петр I, понимая, какую опасность представляет чума, издал указ: «Зараженные чумой селения окружать заставами и лишать всякого сообщения с другими, а дома, в которых вымирали, сжигать со всей рухлядью, даже с лошадьми и скотом. по большим дорогам поставить виселицы, и, кто прокрадется тайно, вешать не списываясь. Письма от курьеров принимать через огонь, переписывать три (!) раза и только последнюю копию пересылать по назначению; доставлять сведения о заболевших под угрозой лишения жизни и имущества». Под страхом смертной казни запрещалось входить в зараженные дома и брать от больных вещи.
К началу зимы 1770 года болезнь проникла в Москву. За время московской эпидемии умерли 130 тысяч человек. В самый разгар чумной эпидемии была создана «Комиссия для предотвращения и врачевания от моровой заразительной язвы». По окончании эпидемии Комиссия поручила одному из своих членов старшему врачу Главного сухопутного госпиталя Афанасию Шафонскому составить подробный отчет. А. Шафонский выполнил возложенную на него задачу, и в 1775 году вышла книга «Описание моровой язвы, бывшей в столичном городе Москве с 1770-го по 1772 год с приложением всех для прекращения оной тогда установленных учреждений».
И в XIX веке чума неоднократно посещала южные территории России – Астраханскую губернию, Одессу, Кавказ, – но из местных временных очагов в центральные районы не распространялась. Последней эпидемией чумы в России считают вспышку ее легочной формы в Приморском крае в 1921 году, пришедшую из Китая. С 30-х годов прошлого века заболеваемость чумой резко пошла на снижение: уменьшилось как количество заболевших, так и число стран, в которых фиксировались случаи чумы.
Но болезнь не отступила совсем. Согласно ежегодным сводкам ВОЗ, с 1989 по 2003 год в 25 странах Азии, Африки и Америки зарегистрировано 38 310 случаев заболеваний чумой. В восьми странах (Китае, Монголии, Вьетнаме, Демократической Республике Конго, Объединенной Республике Танзании, на Мадагаскаре, в Перу и США) случаи чумы среди людей отмечаются почти ежегодно.



/https://assets.prmira.ru/content//2020/3/23/%D1%87%D1%83%D0%BC%D0%B0.jpg)
/https://assets.prmira.ru/content//2020/3/23/%D1%85%D0%BE%D0%BB%D0%B5%D1%80%D0%B0.jpg)
/https://assets.prmira.ru/content//2020/3/23/%D0%BE%D1%81%D0%BF%D0%B0%20.jpg)
/https://assets.prmira.ru/content//2020/3/23/%D0%B1%D0%BB%D0%BE%D1%85%D0%B0.jpg)
/https://assets.prmira.ru/content//2020/3/23/%D1%82%D1%82%D1%82.jpg)

