Экстравазация что это в медицине
Экстравазация что это в медицине
Экстравазация — случайное попадание лекарственных средств в подкожные ткани при их внутривенном введении. Одно из наиболее частых осложнений в интенсивной терапии, которое может приводить к частичному некрозу кожи, инфекционным осложнениям, повреждению нервов или сухожилий и, как результат, косметическому или функциональному дефекту.
Растворы для парентерального питания, антибиотики, например нафциллин, препараты кальция и калия, раствор бикарбоната натрия и вазопрессорные препараты часто вызывают такие осложнения. Ранняя диагностика и соответствующее лечение — наиболее важные составляющие для предупреждения последствий повреждений.
1-я стадия последствий экстравазации:
— Боль в месте катетеризации (плач во время промывания катетера).
— Промывание катетера затруднено.
— Гиперемия или отек отсутствуют
2-я стадия последствий экстравазации:
— Боль.
— Гиперемия и незначительный отек в месте катетеризации.
— Быстрое наполнение капилляров
3-я стадия последствий экстравазации:
— Боль.
— Отек средней степени выраженности.
— Побледнение в месте катетеризации.
— Холодная на ощупь кожа.
— Хорошее наполнение капилляров ниже места катетеризации.
— Хороший пульс ниже места катетеризации
4-я стадия последствий экстравазации:
— Боль.
— Выраженный отек вокруг места катетеризации.
— Побледнение.
— Холодная на ощупь кожа.
— Участок некроза кожи или образование пузырей.
— Удлинение времени наполнения капилляров (>4 с).
— Ослабление или отсутствие пульса
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Экстравазация что это в медицине
Библиографическая ссылка на статью:
Кузнецова Н.В., Назарьева А.В. Риски развития экстравазации у пациентов при проведении парентеральной терапии // Современные научные исследования и инновации. 2020. № 1 [Электронный ресурс]. URL: https://web.snauka.ru/issues/2020/01/91286 (дата обращения: 18.12.2021).
Парентеральная терапия – это способ введения лекарственного вещества в организм пациента. Вопрос становится актуальным лишь в том случае, если лечащий врач назначает своему пациенту какие-либо лекарственные средства, которые необходимо принимать именно таким образом. Существуют и другие, но редко применяемые парентеральные способы. Для такого метода введения медицинских средств обычно используют внутримышечные и внутривенные инъекции, а также уколы под кожу, в серозные органы и прочие. При этом вводимые лекарственные вещества оказывают более быстрое и резкое общее действие, нежели при оральном применении таблеток.[2]
На сегодняшний день постановка инъекции, является одной из самых распространенных манипуляций в медицинских учреждениях. Шприцы, иглы, системы, катетеры постоянно совершенствуются, но в технике проведения парентеральных инъекций практически ничего не изменилось.
Особенностью этой методики стало щадящее воздействие на органы ЖКТ, поскольку вводимый препарат и его химические компоненты минуют желудочно-кишечный канал, а это значит – количество противопоказаний и побочных явлений заметно сокращается. К тому же парентеральная процедура обеспечивает ускоренное лечебное действие и мощный терапевтический эффект, что крайне важно и актуально для каждого клинического больного. Суточные дозы и продолжительность лечения сугубо индивидуальные, однако, в любом случае для проведения данной процедуры требуется квалифицированный медицинский подход. [7]
Не смотря на то, что процедурные медицинские сестры следуют стандартным операционным процедурам (СОПАМ) по введению лекарственных веществ, риск экстравазации продолжает увеличиваться. Таким образом, вместо того, чтобы поступать в вену, лекарственное вещество попадает в кожу и подкожную клетчатку.
Как только препарат попадает не в венозное русло, ещё до появления видимых признаков, таких как отёк и покраснение, пациенты могут чувствовать жжение, распирание, ломоту и даже резкую боль. Кроме того, может резко замедлиться скорость движения препарата в капельнице. Ранняя диагностика и соответствующее лечение — наиболее важные составляющие для предупреждения последствий повреждений.
В целях определения необходимого вмешательства следует объективно оценить стадию экстравазации.
1-я стадия последствий экстравазации: боль в месте катетеризации, гиперемия или отек отсутствуют.
2-я стадия последствий экстравазации: гиперемия и незначительный отек в месте катетеризации, быстрое наполнение капилляров.
3-я стадия последствий экстравазации: отек средней степени выраженности, побледнение в месте катетеризации, холодная на ощупь кожа, хорошее наполнение капилляров ниже места катетеризации.
4-я стадия последствий экстравазации: выраженный отек вокруг места катетеризации холодная на ощупь кожа участок некроза кожи или образование пузырей. Внешне проявляется образованием отека на руке в области введения в/в инъекции катетера. Это опасно тем, что вводимые препараты разрушают биологические ткани, что может привести к крайне тяжелым осложнениям таким, как инфицирование, ожоги, и некроз тканей, вплоть до потери функций руки. [2]
Исследование показало, что специфика парентеральной терапии в лечении и профилактики населения такова, что даже хорошо просматривающиеся и комфортные для периферического доступа вены истончаются после 2-3 процедур, а стенки их уплотняются. Всё это приводит к дискомфорту как со стороны пациента, которому «искололи все руки» так и со стороны медсестры, «попасть в вену» для которой – крайне сложная задача.
Поврежденные в результате частых вмешательств вены – основной фактор риска развития экстравазации. [6]
Медицинские работники несут ответственность таким образом не только за ошибку, но и за возникшие осложнения. Крайне важно, чтобы перед началом проведения парентеральной терапии каждый пациент знал о риске экстравазации и её возможных последствиях. Проведение всех инъекций, должны осуществлять только высококвалифицированные сотрудники, знающие свою работу.
Связь с автором (комментарии/рецензии к статье)
Оставить комментарий
Вы должны авторизоваться, чтобы оставить комментарий.
Устранение экстравазации IIICS типа передней межжелудочковой артерии стент-графтом. Клинический случай
Полный текст:
Аннотация
Введение. Каждое чрескожное коронарное вмешательство (ЧКВ) потенциально может привести к грозным осложнениям, которые могут возникать в ходе операции. Рутинные манипуляции катетером, различными проводниками, системой доставки и стентом могут повредить стенку сосуда, вследствие чего незамедлительно развивается такое осложнение, как экстравазация. По данным интервенционных кардиологов, разрывы происходят в 0,19–0,93 % случаев ЧКВ. Эндоваскулярный хирург, столкнувшийся с данным осложнением во время операции, должен незамедлительно проанализировать ситуацию и принять решение о дальнейших действиях, чтобы устранить разрыв коронарной артерии.
Материалы и методы. В данной статье приведен клинический пример осложнения при ЧКВ — экстравазация IIICS типа при рутинном стентировании передней межжелудочковой артерии. С учетом и анализом всех факторов было принято решение имплантировать стентграфт в зоне перфорации.
Результаты и обсуждение. При выполнении чрескожного коронарного вмешательства необходимо быть готовым к любым осложнениям, исключением не являются и рутинные интервенции. Такое осложнение, как экстравазация, является прогнозируемым. Эндоваскулярный хирург должен обладать достаточным опытом для принятия решения и определения тактики дальнейших действий. Результат после имплантации стент графта является удовлетворительным.
Заключение. При возникновении осложнений во время ЧКВ в виде экстравазации IIICS типа методом выбора может стать имплантация стентграфта.
Ключевые слова
Для цитирования:
Логинов М.О., Файзуллин Э.С., Шакуров Д.Ф., Мхитарян Г.У. Устранение экстравазации IIICS типа передней межжелудочковой артерии стент-графтом. Клинический случай. Креативная хирургия и онкология. 2020;10(4):296-301. https://doi.org/10.24060/2076-3093-2020-10-4-296-301
For citation:
Loginov M.O., Fayzullin E.S., Shakurov D.F., Mhitaryan G.U. Stent-Graft Treatment of Anterior Interventricular Artery Extravasation Type IIICS: a Clinical Case. Creative surgery and oncology. 2020;10(4):296-301. (In Russ.) https://doi.org/10.24060/2076-3093-2020-10-4-296-301
Введение
Перфорация коронарных артерий является редким осложнением чрескожного коронарного вмешательства. По данным интервенционных кардиологов, разрывы происходят в 0,19-0,93 % случаев ЧКВ. Смертность после разрыва коронарной артерии составляет от 7 до 17 % [1][2][3][4]. Данная частота встречаемости преимущественно формировалась в эпоху баллонной ангиопластики. На сегодня во многом поменялись как подходы к лечению коронарных артерий, так и спектр инструментов, которыми манипулирует эндоваскулярный хирург во время операции.
Основными факторами риска и предикторами развития коронарных разрывов являются:
Разрыв коронарной артерии приводит к гемоперикарду, который может осложниться тампонадой сердца, также к кардиогенному шоку, различным аритмиям, инфаркту миокарда и даже летальному исходу. Отсюда имеется необходимость понимать тип и тяжесть перфорации. Классификация Эллиса, которую он и его коллеги предложили в 1994 году, является наиболее распространенной при классификации экстравазаций [5]:
I тип — образование экстралюминального кратера (затека) без экстравазации (8 % риск тампонады).
II тип — пропитывание (blushing) миокарда или перикарда (13 % риск тампонады).
IIICS (CavitySpilling) тип — перфорация диаметром 1 мм и более с выходом контрастного вещества за пределы стенки артерии; перфорация в анатомическую полость (до 63 % риск тампонады) [2].
Таким образом, при выявлении экстравазации эндоваскулярному хирургу необходимо определить тип разрыва и, учитывая морфологию сосуда и гемодинамические параметры, выбрать тактику дальнейшего лечения [6][7][8][9].
Материалы и методы
На примере клинического случая в данной статье мы демонстрируем эффективность имплантации стентграфта в коронарную артерию при экстравазации IIICS типа.
Клинический случай
Пациентка В.К., 57 лет, поступила в стационарное лечение в отделение кардиологии, где был выставлен диагноз. Основной: ИБС. Стенокардия напряжения
ФК III. Сопутствующие: Нарушение ритма по типу пароксизмальной формы фибрилляции предсердий. ХСНIIА, ФК II., гипертоническая болезнь 3-я стадия, 1-я степень, 4-й риск.
Активные жалобы при поступлении: прогрессирующая одышка при физической нагрузке, чувство жжения за грудиной при подъеме на 2-й этаж, частые приступы сердцебиения, слабость, головная боль, повышение артериального давления до 180/100 мм рт. ст.
Объективно: Состояние средней тяжести. Сознание ясное. Положение активное. В контакт вступает легко. Телосложение правильное, умеренного питания. Нормостеник. Грудная клетка правильной формы, вспомогательная мускулатура в акте дыхания не участвует. Правая, левая половина грудной клетки в акте дыхания не отстают. Аускультативно дыхание везикулярное. Хрипов нет. Частота дыхания — 17 в минуту. Границы сердца: правая по правому краю грудины, левая на 1,5 см кнутри от левой срединно-ключичной линии, верхняя на уровне II межреберья. Тоны сердца приглушены, ритм правильный. Частота сердечных сокращений 70 в минуту. Пульс ритмичный, частота 70 ударов в минуту. Артериальное давление слева 140/90 мм рт. ст., справа 140/90 мм рт. ст. Отеков нет.
Данные лабораторных и инструментальных методов исследований
Общий анализ крови: эритроциты — 4,9×10 12 /л, тромбоциты — 258×10 9 /л, гемоглобин — 131 г/л, лейкоциты — 8,2×10 9 /л, лимфоциты — 19 %, моноциты — 0,9 %, палочкоядерные — 4 %, сегментоядерные — 68 %, эозинофилы — 1 %. СОЭ — 28 мм/ч.
Биохимический анализ крови: общий белок — 75,4 г/л, креатинин — 78 мкмоль/л, глюкоза — 5,42 ммоль/л, общий холестерин — 6,41 ммоль/л, липопротеины низкой плотности — 4,6 ммоль/л, липопротеины высокой плотности — 1,07 ммоль/л, креатинкиназа — 63,3 МЕ/л, АЛТ — 20,5 ЕД/л, АСТ — 19,1 ЕД/л, K + — 4,1 ммоль/л, Na + — 143 ммоль/л.
ЭКГ: Синусовая брадикардия с частотой 55 ударов в минуту. Диффузные нарушения процессов реполяризации в миокарде левого желудочка, более выражено по передне-перегородочной, верхушечной, боковой областям.
Эхо-КГ: Уплотнение восходящего отдела аорты, фиброзных колец и створок аортального и митрального клапанов. Дилатация левого предсердия. Толщина стенок левого желудочка на верхней границе нормы. Незначительный выпот в полости перикарда. Фракция выброса — 63 %.
Ход операции (видео 1)
Видео 1. Устранение экстравазации IIICS типа передней межжелудочковой артерии
Video 1. Treatment of Anterior Interventricular Artery Extravasation Type IIICS
После трехкратной обработки операционное поле обложено стерильным бельем. Раствором новокаина 0,5 % — 7,0 мл выполнена местная анестезия. Выполнена пункция правой лучевой артерии. По методике Сельдингера в правую лучевую артерию установлен интродьюсер MeritMedical Prelude 6F. На проводнике Cordis Emerald 0.035 — 175,0 см коронарными катетерами MeritMedical PerformaJL 3.5, JR 3.5 6F поочередно катетеризированы левая и правая коронарные артерии. Выполнены серии снимков в стандартных проекциях. На снимках: тип кровоснабжения правый.
При контрастировании из устья правой коронарной артерии визуализируются: правая коронарная артерия, ветвь синусового узла, ветвь острого края, задняя межжелудочковая артерия. Отмечается извитость артерии, склонность к спазму.
Учитывая клинику, данные ЭКГ, данные коронарографии, решено выполнить стентирование передней межжелудочковой артерии.
Проведен проводниковый катетер MeritMedical SBS 3.0 6F, катетеризирована левая коронарная артерия. К проводниковому катетеру присоединен Y-коннектор Angioline 7F. Проводник Asahi Fielder 0.014 — 180 см проведен за зону стеноза в дистальный сегмент передней межжелудочковой артерии. По проводнику поочередно проведены стент-системы Abbott Xience Alpine 2,5×18 мм, Biosensors Biomatrix Flex 3,5×28 мм, стенты имплантированы в зоне стеноза 8-го сегмента передней межжелудочковой артерии, раскрытие на 12,0 атм индефлятором Angioline. Выполнена коронарография — определяется недораскрытие ранее имплантированного стента до 35 %. По проводнику проведен баллонный катетер Abbott NC Trek 3,5×15 мм, выполнена постдилатация ранее имплантированных стентов, раскрытие на 14,0 атм индефлятором Angioline (рис. 2).
Выполнена контрольная коронарография — определяется экстравазация контрастного вещества в полость левого желудочка, частично в перикардиальную полость (рис. 3).
По проводнику проведен стент-графт Biotronik PK Papyrus SOS 3,5×26 мм, стент-графт имплантирован в зону экстравазации передней межжелудочковой артерии, раскрытие на 10,0 атм индефлятором Angioline. Выполнена коронарография — определяется недораскрытие ранее имплантированного стент-графта до 30 %. По проводнику проведен баллонный катетер Abbott NC Trek 3,5×15 мм, выполнена постдилатация ранее имплантированного стент-графта, раскрытие на 14,0 атм индефлятором Angioline.
Контрольная коронарография — кровоток в передней межжелудочковой артерии TIMI 3, признаков диссекции, экстравазации контрастного вещества, дислокации стентов не выявлено (рис. 4).
Проводник, катетер, интродьюсер удалены. Давящая асептическая повязка на сутки.
Результаты и обсуждение
Описанный клинический случай уникален тем, что удалось избежать тампонады сердца, частота которой при экстравазации III типа достигает 64%. Благодаря своевременной герметизации коронарной артерии этого не произошло. В послеоперационном периоде производился мониторинг гемодинамических показателей, в том числе Эхо-КГ, четырехкратно в течение двух суток: в первые сутки выпот в полость перикарда измерялся в объеме 150 мл, на вторые сутки — 40 мл.
Вероятной причиной разрыва артерии была постдилатация некомплаенсным баллонным катетером, при раздутии которого было достигнуто высокое соотношение баллон—артерия.
Стент-графт — это безопасная и эффективная альтернатива открытой кардиохирургической операции,
которая может быть использована для герметизации крупного очага разрыва. В случае разрыва коронарной артерии наличие стент-графта является обязательным инвентарем каждой рентген-операционной. Использование стент-графта наименее инвазивно, быстрее и эффективнее по сравнению с открытыми хирургическими вмешательствами и обычно считается «золотым стандартом» в лечении экстравазаций, это обосновано технической быстротой использования данного метода. Тем не менее аортокоронарное шунтирование включает в себя экстренное дренирование полости перикарда и восстановление целостности артерии в ситуациях, когда гемостаз не может быть достигнут эндоваскулярными хирургами, а также у пациентов с нарушением гемодинамики, у которых эффект от перикардиоцентеза не является существенным [10][11][12][13].
В данном клиническом случае результат после имплантации стент-графта удовлетворительный.
Несомненно, в послеоперационном периоде пациенту необходимо обеспечить непрерывное наблюдение за гемодинамикой: Эхо-КГ, ЭКГ. Необходимо обеспечить оксигенотерапию, восполнить объем циркулирующей крови и обеспечить инотропную поддержку. Кардиохирургическая служба должна быть оповещена о данном пациенте с осложнением, и в случае неэффективности эндоваскулярного лечения и консервативной терапии больной должен быть экстренно переведен в операционную [14][15].
Заключение
Как отмечалось выше, при любых чрескожных коронарных вмешательствах нужно быть готовым к любым осложнениям, исключением не являются и рутинные интервенции. Необходимо учитывать и взвешивать предикторы, например такие, как морфология, локализация атеросклеротической бляшки, учитывать все возможные риски — клинические и операционные. Эндоваскулярный хирург должен обладать достаточным опытом для принятия решения и определения тактики дальнейших действий, знать все методики для устранения данного осложнения. Таким образом, при возникновении осложнений во время ЧКВ в виде экстравазации IIICS типа методом выбора является имплантация стент-графта.
Список литературы
1. Lemmert M.E., van Bommel R.J., Diletti R., Wilschut J.M., de Jaegere P.P., Zijlstra F., et al. Clinical characteristics and management of coronary artery perforations: a single-center 11-year experience and practical overview. J Am Heart Assoc. 2017;6(9):e007049. DOI: 10.1161/JAHA.117.007049
2. Claessen B.E., Mehran R. Hope for the best, prepare for the worst: How to manage coronary perforations. Catheter Cardiovasc Interv. 2019;93(4):E255–6. DOI: 10.1002/ccd.28055
3. Shaukat A., Tajti P., Sandoval Y., Stanberry L., Garberich R., Nicholas Burke M., et al. Incidence, predictors, management and outcomes of coronary perforations. Catheter Cardiovasc Interv. 2019;93(1):48–56. DOI: 10.1002/ccd.27706
4. Chowdhury M.A., Sheikh M.A. Coronary bypass graft perforation during percutaneous intervention. Cardiovasc Revasc Med. 2016;17(1):48–53. DOI: 10.1016/j.carrev.2015.11.004
5. Ellis S.G., Ajluni S., Arnold A.Z., Popma J.J., Bittl J.A., Eigler N.L., et al. Increased coronary perforation in the new device era. Incidence, classification, management, and outcome. Circulation. 1994;90(6):2725–30. DOI: 10.1161/01.cir.90.6.2725
6. Krishnegowda C., Puttegowda B., Krishnappa S., Ananthakrishna R., Mahadevappa N.C., Siddegowda S.K., et al. Incidence, clinical and angiographic characteristics, management and outcomes of coronary artery perforation at a high volume cardiac care center during percutaneous coronary intervention. Indian Heart J. 2020;72(4):232–8. DOI: 10.1016/j.ihj.2020.07.012
7. Васильева О.И., Мазуренко С.О. Осложнения чрескожных коронарных вмешательств — задачи, требующие решения. Клиническая больница. 2019;(2):36-9.
8. Гречишкин А.А., Майнгарт С.В., Некрасов А.С., Федорченко А.Н., Порханов В.А. Возможные подходы к лечению дистальной перфорации коронарных артерий. Инновационная медицина Кубани. 2020;17(1):66–70. DOI: 10.35401/2500-0268-2020-17-1-66-70
9. Плечев В.В., Рисберг Р.Ю., Бузаев И.В., Олейник Б.А., Харасова А.Ф. Осложнения чрескожных коронарных вмешательств (современное состояние проблемы). Медицинский вестник Башкортостана. 2016;11(6):102–8.
10. Mirza A.J., Taha A.Y., Aldoori J.S., Hawas J.M., Hassan K.W. Coronary artery perforation complicating percutaneous coronary intervention. Asian Cardiovasc Thorac Ann. 2018;26(2):101–6. DOI: 10.1177/0218492318755182
11. Solomonica A., Kerner A., Feld Y., Yalonetsky S. Novel technique for the treatment of coronary artery perforation. Can J Cardiol. 2020;36(8):1326.e1–e3. DOI: 10.1016/j.cjca.2020.03.017
12. Nairooz R., Parzynski C.S., Curtis J.P., Mohsen A., McNulty E., Uretsky B.F., et al. Contemporary trends, predictors and outcomes of perforation during percutaneous coronary intervention (from the NCDR Cath PCI Registry). Am J Cardiol. 2020;130:37–45. DOI: 10.1016/j.amjcard.2020.06.014
13. Giannini F., Candilio L., Mitomo S., Ruparelia N., Chieffo A., Baldetti L., et al. A practical approach to the management of complications during percutaneous coronary intervention. JACC Cardiovasc Interv. 2018;11(18):1797–810. DOI: 10.1016/j.jcin.2018.05.052
14. Shi H., Wang J., Vorvolakos K., White K., Duraiswamy N. Pre-clinical evaluation of surface coating performance in guidewire surrogates: potential implications for coated interventional surgical devices. J Biomater Appl. 2020;34(7):928–41. DOI: 10.1177/0885328219884453
15. Lee M.S., Shamouelian A., Dahodwala M.Q. Coronary artery perforation following percutaneous coronary intervention. J Invasive Cardiol. 2016;28(3):122–31. PMID: 26945255
Об авторах
Республиканская клиническая больница им. Г.Г. Куватова
Россия
отделение рентгенохирургических методов диагностики и лечения
Республиканская клиническая больница им. Г.Г. Куватова
Россия
отделение рентгенохирургических методов диагностики и лечения
Республиканская клиническая больница им. Г.Г. Куватова
Россия
отделение рентгенохирургических методов диагностики и лечения
Республиканская клиническая больница им. Г.Г. Куватова
Россия
отделение рентгенохирургических методов диагностики и лечения
Дополнительные файлы
Для цитирования:
Логинов М.О., Файзуллин Э.С., Шакуров Д.Ф., Мхитарян Г.У. Устранение экстравазации IIICS типа передней межжелудочковой артерии стент-графтом. Клинический случай. Креативная хирургия и онкология. 2020;10(4):296-301. https://doi.org/10.24060/2076-3093-2020-10-4-296-301
For citation:
Loginov M.O., Fayzullin E.S., Shakurov D.F., Mhitaryan G.U. Stent-Graft Treatment of Anterior Interventricular Artery Extravasation Type IIICS: a Clinical Case. Creative surgery and oncology. 2020;10(4):296-301. (In Russ.) https://doi.org/10.24060/2076-3093-2020-10-4-296-301
Особенности применения контрастных препаратов в лучевой диагностике
Дата публикации – 05.04.2018
Формат и размер – PDF/3,2 МБ
О-75 Гомболевский В.А., Лайпан А.Ш., Бадюл М.И., Инджиев А.А., Буренчев Д.В., Шапиев А.Н., Ким С.Ю., Морозов С.П. Особенности применения контрастных препаратов в лучевой диагностике / Серия «Лучшие практики лучевой и инструментальной диагностики». – Вып. 15. – М., 2018. – 55 с.
ISSN 2618-7124
УДК 615.84+616-073.75
ББК 53.6
О-75
Организация-разработчик: Государственное бюджетное учреждение здравоохранения города Москвы «Научно-практический центр медицинской радиологии Департамента здравоохранения города Москвы»
Гомболевский В.А. – к.м.н., руководитель отдела развития качества радиологии ГБУЗ «НПЦМР ДЗМ»
Лайпан А.Ш.– врач-рентгенолог, аналитик отдела координации научной деятельности ГБУЗ «НПЦМР ДЗМ»
Бадюл М.И. – врач-рентгенолог
Инджиев А.А. – врач-рентгенолог, заведующий отделением лучевой диагностики ГБУЗ «КДП №121 ДЗМ»
Буренчев Д.В. – д.м.н., заведующий отделением рентгенодиагностических и радиоизотопных методов исследований ГБУЗ «ГКБ им. А.К. Ерамишанцева ДЗМ»
Шапиев А.Н. – аналитик отдела координации научной деятельности ГБУЗ «НПЦМР ДЗМ»
Ким С.Ю. – к.м.н., врач-рентгенолог
Морозов С.П. – д.м.н., профессор, главный внештатный специалист по лучевой и инструментальной диагностике в ЦФО РФ, главный внештатный специалист по лучевой диагностике ДЗМ, директор ГБУЗ «НПЦМР ДЗМ»
О-75 Гомболевский В.А., Лайпан А.Ш., Бадюл М.И., Инджиев А.А., Буренчев Д.В., Шапиев А.Н., Ким С.Ю., Морозов С.П. Особенности применения контрастных препаратов в лучевой диагностике / Серия «Лучшие практики лучевой и инструментальной диагностики». – Вып. 15. – М., 2018. – 55 с.
Николай Васильевич Нуднов – д.м.н., профессор, профессор кафедры рентгенологии и радиологии РМАНПО, заместитель директора по научной работе ФГБУ «РНЦРР» МЗ РФ
Денис Николаевич Проценко – к.м.н., доцент кафедры анестезиологи и реаниматологии ФДПО РНИМУ им. Н.И.Пирогова, главный специалист по анестезиологии – реаниматологии ДЗМ, главный врач ГБУЗ «ГКБ им. С.С. Юдина ДЗМ»
Предназначение: методические рекомендации предназначены для врачей-рентгенологов, рентгенолаборантов, медицинских и процедурных сестер, руководителей здравоохранения в медицинских учреждениях амбулаторно-поликлинического звена и разработаны с целью стандартизации принципов применения контрастных препаратов при проведении диагностических исследований.
Данный документ является собственностью Департамента здравоохранения города Москвы, не подлежит тиражированию и распространению без соответствующего разрешения
© Департамент здравоохранения города Москвы, 2018
© ГБУЗ г. Москвы «Научно-практический центр медицинской радиологии
Департамента здравоохранения города Москвы», 2018
© Коллектив авторов, 2018
СОДЕРЖАНИЕ
НОРМАТИВНЫЕ ССЫЛКИ
В настоящем документе использованы ссылки на следующие нормативные документы (стандарты):
ОБОЗНАЧЕНИЯ И СОКРАЩЕНИЯ
ЙН – йодная нагрузка
КИН – контраст-индуцированная нефропатия
КП – контрастный препарат
КТ – компьютерная томография
ЛТ – лучевая терапия
МРТ – магнитно-резонансная томография
НСФ – нефрогенный системный фиброз
ПВК – периферический внутривенный катетер
РИ – рентгеновские исследования
РКП – рентгеноконтрастный препарат
СКФ – скорость клубочковой фильтрации
СМП – скорая медицинская помощь
УЗИ – ультразвуковое исследование
ХЛТ – химиолучевая терапия
ВВЕДЕНИЕ
Применение контрастных препаратов (КП) при различных методах диагностической визуализации, таких как: рентгеновские исследования (РИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ), ультразвуковые исследования (УЗИ), является основным компонентом, повышающим качество получаемых изображений и расширяющим диапазон получаемой диагностической информации, которая, в большинстве случаев, определяет тактику ведения пациентов любого профиля заболевания. В современной лучевой диагностике от своевременного и грамотного применения контрастных препаратов будут зависеть не только точность диагноза, но и оценка динамики процесса, оценка результатов лечения и прогноз заболевания. Для получения качественных и информативных изображений необходимы: правильный выбор контрастного препарата, его дозы, параметров введения, настройки диагностического прибора и автоматического инжектора.
С каждым днем количество исследований с внутривенным контрастированием увеличивается, все больше контрастных исследований выполняется в амбулаторных условиях, что обусловливает необходимость информирования врачей-рентгенологов на местах о правильном и безопасном применении контрастных препаратов.
Как и с любыми другими медикаментами, применение контрастных препаратов сопряжено с определёнными рисками, в частности, с рисками развития побочных реакций. Основная задача данных методических рекомендаций – помочь рентгенологам и рентгенолаборантам своевременно распознавать и правильно управлять этими рисками в интересах безопасности пациента. В данных рекомендациях не будут рассмотрены вопросы безопасного внутриартериального введения КП при эндоваскулярных исследованиях, хотя побочные реакции при данных исследованиях существенно не отличаются от реакций на препараты, изложенных в настоящих рекомендациях.
Основными источниками информации для данного издания стали публикации международных экспертов по контрастным средствам и два основных руководства по безопасности их применения: Руководство по контрастным средствам Американского колледжа радиологов (ACR) от 2017 г. (версия 10.3) и Рекомендации по безопасности контрастных средств Европейского Общества Урогенитальной Радиологии (ESUR) от 2015 г.
Настоящие рекомендации созданы в помощь практикующему врачу-рентгенологу с целью повышения качества проводимых контрастных исследований, а также для эффективного и более безопасного использования контрастных препаратов в ежедневной практике.
Консультация и экспертная оценка
Первая, вторая и третья версии проектов данных рекомендаций были созданы в 2014 и 2015 гг. Последняя редакция настоящих рекомендаций была представлена для обсуждения на секции по контрастным средствам в рамках ежегодного съезда Российского Общества Рентгенологов и Радиологов 8 ноября 2016 года, а также на заседании Профильной комиссии по лучевой диагностике Министерства здравоохранения Российской Федерации 8 ноября 2016г. Данные рекомендации были разработаны в 2017-2018гг.
Проект рекомендаций был рецензирован также независимыми экспертами, которые высказали свои замечания и пожелания при их формировании.
Комментарии, полученные от экспертов и редакционного комитета, тщательно систематизировались и обсуждались авторами рекомендаций и членами рабочей группы.
ОСНОВНАЯ ЧАСТЬ
1. Стратегии отбора и принципы подготовки пациентов к исследованиям с внутривенным контрастированием
1.1 Общие положения
При работе с пациентами, нуждающимся в проведении исследования с внутривенным контрастированием, важно следовать трем общим принципам безопасности:
Соблюдение этих принципов зависит от получения подробной клинической информации о каждом пациенте, адекватной подготовки пациента к исследованию и наличия опытного персонала, четко знающего алгоритмы оказания помощи при возникновении неблагоприятных реакций.
Для оптимизации работы в амбулаторном звене необходимо формирование внутреннего приказа. Пример приказа с приложениями представлен в Приложении №1.
1.2 Стратегии отбора пациентов
Несмотря на то, что нежелательные реакции легкой степени на контрастные препараты относительно распространены, они почти всегда разрешаются самостоятельно или при минимальной медикаментозной терапии и существенно не влияют на состояние пациента.
Опасные для жизни пациента нежелательные реакции тяжелой степени развиваются крайне редко, однако, могут возникать при использовании любых видов контрастных препаратов и при отсутствии каких-либо конкретных факторов риска.
Изучение истории болезни каждого пациента должно быть нацелено на выявление противопоказаний к применению контрастных препаратов, а также выявление факторов риска развития неблагоприятных реакций на его введение.
Врачу-рентгенологу необходимо уточнять у пациента перед исследованием, проводились ли ранее исследования с контрастированием, были ли какие-либо неблагоприятные реакции на контрастный препарат, уточнить марку контрастного препарата и т.д.
При записи пациентов на исследование всегда стоит напоминать им о возможном наличии подобного «архива» исследований и о необходимости его предоставления.
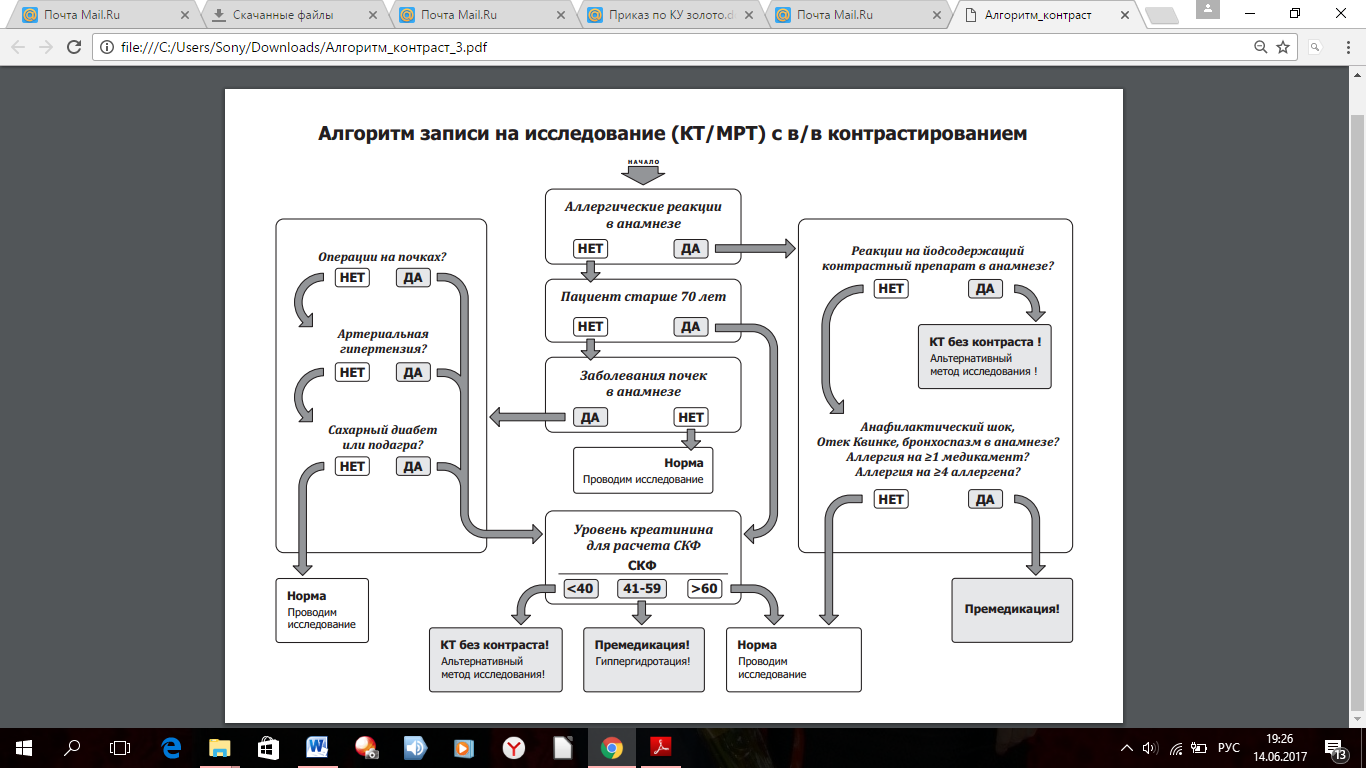
Непосредственно при записи пациентов на исследование также следует сразу уточнить наличие основных противопоказаний к исследованию с внутривенным контрастированием или выявить необходимость дополнительного обследования (например, анализ креатинина крови).
Для этого можно воспользоваться алгоритмом записи пациентов на исследования с внутривенным контрастированием, приведенным в
Нежелательные реакции от применения контрастных препаратов могут варьировать от физиологического дискомфорта до, крайне редко возникающих, тяжелых жизнеугрожающих состояний. Реакции на контрастный препарат могут развиться у пациента без наличия предрасполагающих факторов риска, однако, это происходит крайне редко, и принципы отбора пациентов и выявления факторов риска позволяют значительно сократить количество неблагоприятных реакций на контрастные препараты до минимума.
Перед каждым исследованием врачу-рентгенологу необходимо иметь достаточно клинической информации о пациенте; изучая историю болезни, необходимо следовать следующим принципам:
Врач-рентгенолог должен действовать в интересах пациента и проводить максимально полноценное исследование, соответствующее клиническим показаниям. Рентгенолог должен объяснить пациенту необходимость исследования с внутривенным констратированием; по возможности, провести контрастирование (при отсутствии объективных препятствий этому) или рекомендовать дообследование.
1.3 Принципы подготовки пациентов к исследованиям с внутривенным контрастированием
Никаких строгих правил по подготовке пациентов к исследованию с внутривенным контрастированием не существует.
Пациентов часто просят приходить на исследование с контрастированием натощак. В рутинной практике доказано, что необходимости в полном голоде накануне исследования нет, достаточно ограничить прием пищи за 2-3 часа до исследования. Это необходимо для предотвращения развития вазо-вагальных реакций или тошноты – пища в желудке может спровоцировать рвоту.
Если планируется исследование с внутривенным контрастированием под внутривенной седацией, необходимо выполнять требования анестезиологов, которые формулируются в зависимости от вида планируемой седации.т.е. не менее 6 часов голода и 4 часа без приема жидкостей.
При наличии у пациента факторов риска развития побочных нежелательных реакций на КП, следует:
Варианты премедикации для пациентов с риском возникновения аллергической реакции на КП:
Характер премедикации будет зависеть от условий проведения исследования. Если исследование экстренное и необходима подготовка, либо невозможно проведение пероральной подготовки, – стоит рассмотреть возможность проведения премедикации (в том числе и экстренной) и самого исследования в условиях стационара.
Премедикация для пациентов с умеренным снижением функции почек (СКФ = 41-59) (или «Гипергидратация»):
2. Виды и классификация контрастных средств
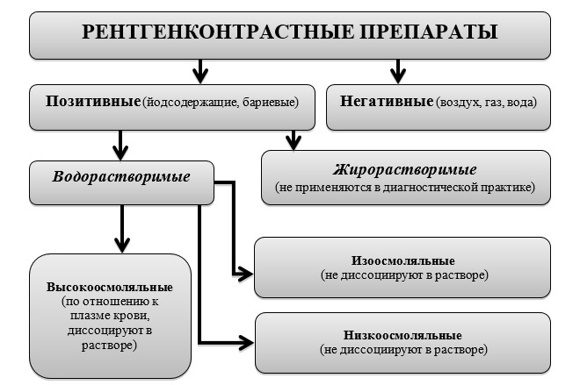
2.1 Рентгеноконтрастные препараты
Современные рентгеноконтрастные препараты (РКП) подразделяются на несколько групп (схема 1).
Наиболее часто в диагностической практике применяются водорастворимые йодсодержащие контрастные препараты (в том числе для внутрисосудистого введения). Более безопасными для применения являются низко- и изоосмолярные контрастные препараты – они не диссоциируют в крови, легче переносятся пациентами и значительно реже вызывают побочные реакции.
Наиболее известными высокоосмоляльными РКП являются препараты диатризоата.
Известные в нашей стране низкоосмоляльные РКП: йопромид, йогексол, йопамидол, йоверсол, йотролан, йомерон, а также некоторые другие.
Изоосмоляльные РКП: йодиксанол.
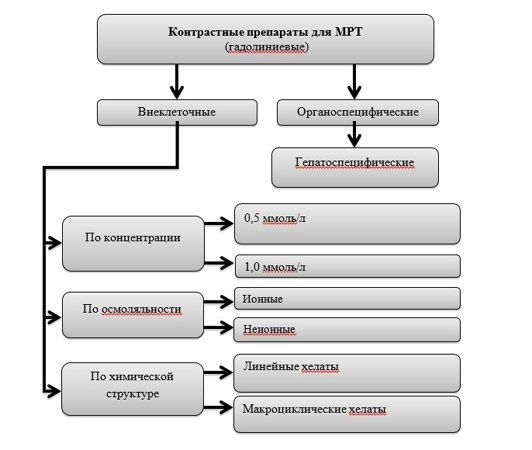
Контрастные препараты для магнитно-резонансной томографии
Контрастные препараты для МРТ делятся на следующие группы (см. Схема 2):
Внеклеточные гадолиниевые контрастные препараты:
В случае МРТ различия препаратов по осмолярности не имеют существенного клинического значения, это связано с меньшим объемом введения препарата по сравнению с КТ.
По химической структуре:
Органоспецифические контрастные препараты
В настоящий момент единственным контрастным препаратом для УЗИ, зарегистрированным в России, является серы гексафторид.
Применение контрастных препаратов в диагностической практике: цели, показания, дозировка
3.1 Общие положения
При выборе целей использования контрастных препаратов, показаний и противопоказаний к его введению и его дозировке, в первую очередь, необходимо ориентироваться на прилагаемую к нему или опубликованную в справочных изданиях (бумажных или сетевых) «Инструкцию по применению» (см. Федеральный закон № 61-ФЗ от 12.04.2010 г. «Об обращении лекарственных средств»).
Необходимо помнить, что инструкция по применению КП представляет собой официальное, утвержденное уполномоченным органом в сфере обращения лекарственных средств, описание химических, фармацевтических, фармакологических свойств лекарственного препарата и сведений о его клиническом применении, показаниях к исследованию, дозировке, предосторожностях при использовании и возможных побочных реакциях.
Этим она отличается от различных рекомендаций по применению КП, излагаемых в статьях, тезисах, монографиях, учебниках и других изданиях. Инструкция, одобренная Министерством здравоохранения Российской Федерации, является официальным документом и выдается предприятию – производителю (фирме-заявителю) одновременно с регистрационным удостоверением. Инструкция не может быть изменена без дополнительного согласования с Министерством.
Цели применения КП
С практической точки зрения, контрастные препараты в диагностической практике применяются с учетом следующих целей:
Проведение целого ряда лучевых исследований невозможно без введения контрастных препаратов, например, инвазивной (транскатетерной) или неинвазивной (с помощью КТ и МРТ) ангиографии (в случае МРТ имеется также и вариант бесконтрастного исследования), а также все методики исследований с контрастированием естественных или искусственных полостей (гастрография, колонография, урография, артрография, гистеросальпингография, сиалография, фистулография, панкреатохолангиография, миелография, бронхография и пр.).
Иногда патологические изменения в том или ином органе видны и без введения КП. Однако современные стандарты лучевой диагностики в большинстве случаев диагностических исследований требуют введения КП, так как информативность исследований в этом случае существенно возрастает.
Так, абсолютным показанием к внутривенному контрастированию является подозрение или уже подтвержденное онкологическое заболевание. Без контрастирования невозможно достоверно оценить местную распространенность процесса, отдаленное метастазирование, острые, жизнеугрожающие осложнения основного заболевания.
Основными показаниями для контрастирования являются: первичная диагностика опухолей, оценка местной и отдаленной распространенности, оценка послеоперационных изменений, а также оценка ответа на лечение в процессе проводимой терапии (ХТ, ЛТ, ХЛТ). Применение КП у пациентов данной группы существенно влияет на тактику лечения и на его прогноз, а отказ от применения КП при исследовании повышает риск ложноположительных заключений, подвергающих огромному риску здоровье и жизнь пациентов.
Исследования органов грудной клетки
Исследования органов брюшной полости
Исследования органов малого таза
Исследования костно-мышечной системы
Исследования периферических сосудов
В краткой форме невозможно полностью изложить все особенности использования КП в вышеперечисленных случаях, для этого имеется соответствующая научно-практическая литература.
Основная задача врача-рентгенолога при определении необходимости применения контрастного препарата в каждом отдельном случае – с учетом клинической картины и анамнеза − действовать в интересах пациента, адекватно взвешивать риски, как от недостаточного обследования пациента и возможной последующей отсрочки начала лечения, так и от применения контрастного препарата.
Важным аспектом применения контрастных препаратов при диагностических исследованиях является дозировка препарата.
Выбор концентрации, объема и скорости введения КП, как уже указывалось, определятся инструкцией по его использованию (пример представлен в Таблице 1), целью исследования, оборудованием, применяемым для исследования и индивидуальными особенностями пациента (пол, вес, состояние сосудов и сердца и др.).
| Возраст | Доза | Объем | Общее количество йода обычно составляет 60 г. |
| Взрослые | 140 мг йода /мл | 100-400 мл | |
| 200мг йода/мл | 100-300 мл | ||
| 240мг йода/мл | 100-250 мл | ||
| 300 мг йода/мл | 100-150 мл | ||
| Дети | 240мг йода /мл | 2-3 мл/кг массы тела до 40 мл | В отдельных случаях возможно введение до 100 мл. |
При КТ органов брюшной полости и забрюшинного пространства доза РКП с концентрацией 300-400 мг йода/мл должна составлять не менее 1 мл на килограмм веса тела взрослого пациента. Лучше ориентироваться на йодную нагрузку (ЙН). Рекомендуемые значения ЙН при КТ брюшной полости составляют 35-45 г йода. Показана возможность снижения дозы на 50% при «догоняющем» болюсе физраствором. Учитывая, что риск тяжелых нежелательных реакций прямо пропорционален количеству одномоментно введенного контраста – уменьшение дозы необходимо там, где это возможно.
Для КТ-ангиографии при использовании быстрых современных томографов с двухколбовыми автоматическими шприцами, объем препарата может быть снижен до 40-60 мл (в случае применения КП с высокой концентрацией йода (350-400 мг йода/мл)).
Однако для исследований паренхиматозных органов (например, печени) подобное снижение дозы КП категорически не рекомендуется, так как необходимо достаточное насыщение ткани органа йодом в портально-венозную фазу.
При МРТ стандартной дозой гадолиниевого КП является 0,2 ммоль/кг массы тела пациента (0,5 ммоль/кг массы тела при применении гепатотропного КП). Эта доза не должна занижаться, так как, в противном случае, существует опасность того, что степень контрастирования изучаемой структуры окажется недостаточной для обнаружения ее на томограммах.
В некоторых случаях препарат используется в повышенной – двойной дозировке (если это допустимо в Инструкции по его использованию). Например, более высокие дозировки гадолиниевых КП применяют (при необходимости) для выявления мелких метастазов в головном мозге, рассеянном склерозе, выполнении МР-ангиографии, МР-маммографии. Они отражены в соответствующей узкоспециализированной литературе.
Побочные нежелательные реакции на контрастные препараты классифицируются следующим образом:
Побочные реакции зависят также от типа КП (рентгеноконтрастные, гадолиниевые, ультразвуковые препараты).
Острые реакции – это реакции, возникающие в течение 1-го часа после введения контрастного препарата.
Известно, что более высокий риск развития острых побочных реакций на КП имеют пациенты, в анамнезе которых отмечены:
Именно эту информацию необходимо искать в истории болезни или при непосредственном собеседовании с пациентом, а также включать в информированные согласия перед контрастными исследованиями.
Прогностическая ценность наличия у пациентов специфических аллергических реакций, особенно пищевой аллергии на морепродукты (таких как моллюски) или молочные продукты, признана ненадежной ввиду отсутствия доказательств о наличии перекрестной реакции между пищевыми аллергенами и контрастными препаратами.
Любой пациент, который описывает «аллергию» на пищевые продукты или контрастные препараты, должен подвергаться подробному опросу, чтобы уточнить тип и выраженность «аллергии» или реакции. Эти пациенты могут быть подвержены повышенному риску развития неблагоприятных реакций на введение контрастного препарата. Большинство форм атопических реакций приводят к 2 – 3-кратному увеличению риска развития побочных эффектов по сравнению со здоровыми пациентами.
У пациентов с выраженной сердечно-сосудистой недостаточностью, тяжелыми сердечными заболеваниями риск развития реакций на контрастные препараты повышен. К ним относятся симптоматические пациенты (например, пациенты с симптомами стенокардии или застойной сердечной недостаточности), а также пациенты с тяжелым стенозом аорты, первичной легочной гипертензией или тяжелой, но хорошо компенсированной кардиомиопатией. У всех таких пациентов следует обратить внимание на ограничение объема и осмоляльности контрастных сред.
Заслуживает внимание также эмоциональное состояние пациента. Существует мнение, что серьезные неблагоприятные реакции на контрастные препараты или процедуры могут быть уменьшены, по крайней мере, частично, путем уменьшения степени беспокойства пациента. Поэтому стоит обращать внимание на эмоциональный фон пациента и его тревожность, успокаивать этого пациента перед введением контрастного препарата. От персонала требуется спокойное доброжелательное поведение, проявление эмпатии к переживаниям пациента, четкое информирование о ходе предстоящего исследования, инструктаж относительно ощущений, которые могут возникнуть, и реакции на данные ощущения. Грамотное поведение персонала с эмоциональными пациентами позволит сократить степень тревожности и уменьшить риск развития побочных реакций на введение контрастного препарата. Примеры острых побочных реакций представлены в таблице №2.