Эктазия холедоха что это такое
Болезнь Кароли ( Кавернозная эктазия желчевыводящих путей )
Болезнь Кароли — это редкое генетически обусловленное заболевание, при котором происходит расширение внутрипеченочных желчных протоков. Патология проявляется интенсивными болями в области правого подреберья, желтухой, изменениями цвета мочи и кала. Для болезни Кароли также характерны сильный кожный зуд, лихорадка, слабость. Диагностика заболевания предполагает биохимический анализ крови, инструментальную визуализацию (УЗИ, КТ, холангиографию). Для верификации диагноза проводится генетическое обследование. Используется симптоматическое медикаментозное лечение, а также радикальные хирургические вмешательства.
МКБ-10
Общие сведения
Болезнь описана французским врачом Дж. Кароли в 1958 году. В современной гастроэнтерологии принято синонимичное название — кавернозная эктазия желчевыводящих путей. Если помимо дилатации протоков наблюдается врожденный печеночный фиброз, такая форма заболевания называется синдромом Кароли. Патология относится к категории орфанных: частота встречаемости составляет 1 случай на 1 млн. населения. Кавернозная эктазия ЖВП чаще диагностируется у мужчин. Средний возраст клинической манифестации болезни — 40-50 лет.
Причины
Поражение гепатобилиарной системы обусловлено мутацией гена PKHD1, локализованного на коротком плече 6-й хромосомы. Этот ген отвечает за синтез белка фиброцистина, который формирует первичные реснички эпителиальных клеток, выстилающих желчные ходы. Фиброцистин также содержится в почечном эпителии, поэтому при аномалиях гена PKHD1 болезнь Кароли нередко сопровождается поликистозом почек. Тип наследования − аутосомно-рецессивный.
Патогенез
Морфологическую основу болезни составляют фиброзно-кистозные мешотчатые расширения внутрипеченочных желчных ходов. При этом области поражения чередуются с участками нормального анатомического строения. Такие патологические изменения происходят в периоде внутриутробного развития ребенка и заканчиваются к моменту рождения. В результате формирования эктазий происходит застой желчи в протоках, образуются желчные камни.
Для синдрома Кароли характерно поражение печени на уровне мельчайших портальных протоков. Одновременно с дилатацией протоков начинается разрастание соединительной ткани в печеночной паренхиме, что приводит к портальному фиброзу. Помимо нарушений выделения желчи у таких больных формируются коллатерали для шунтирования венозной крови в обход печени. Типично венозное переполнение брюшных органов.
Симптомы болезни Кароли
Хотя анатомические дефекты присутствуют у человека с рождения, появление клинической симптоматики болезни более характерно для взрослых людей. Наиболее частая жалоба — возникновение острых спастических болей в правом подреберье. Боли развиваются без видимых причин. Типична иррадиация болевого синдрома в область поясницы, правой лопатки. Иногда боли настолько сильные, что напоминают приступ желчной колики.
Реже первым проявлением болезни Кароли является желтуха. Важный признак — кожа приобретает желто-зеленый оттенок, обусловленный накоплением пигмента биливердина. Одновременно начинается мучительный кожный зуд, из-за которого больные не могут заснуть, расчесывают кожу до крови. Пациенты замечают потемнение мочи. Кал приобретает светло-серый цвет, содержит большое количество непереваренного жира (стеаторея).
Зачастую вышеописанные симптомы болезни сопровождаются повышением температуры тела и ознобом. Наблюдается резкая слабость, снижение аппетита. Больных беспокоит горечь во рту и несвежее дыхание. На высоте боли возможна рвота желудочным содержимым, иногда с примесью желчи. У страдающих синдромом Кароли в рвотных массах может появляться кровь, что указывает на разрывы варикозно расширенных вен пищевода.
Осложнения
Заболевание отличается неуклонным прогрессированием и циклическим характером обострений. Без лечения каждое последующее обострение протекает тяжелее, провоцирует серьезные нарушения работы гепатобилиарной системы. Частыми осложнениями болезни Кароли являются гнойные холангиты. Скопление желчи и гноя в протоках под высоким давлением создает риск развития множественных внутрипеченочных абсцессов, при разрыве которых начинается гнойный перитонит.
Более высокая вероятность осложнений для тяжелого варианта болезни — синдрома Кароли. У больных наблюдается прогрессирующий фиброз печени с переходом в цирроз. Возникает тяжелая печеночно-клеточная недостаточность, печеночная энцефалопатия. Опасным состоянием является кровотечение из пищеводных вен, которое без должной медицинской помощи заканчивается смертью. При наличии болезни Кароли риск появления холангиокарциномы в 100 раз выше, чем средний показатель в популяции.
Диагностика
Физикальное обследование при болезни Кароли неинформативно, поэтому врач-гастроэнтеролог использует ряд лабораторно-инструментальных методик. Учитывая наследственный характер патологии, после проведения классической диагностики, пациента направляют на консультацию генетика. Для исследования анатомических и функциональных особенностей гепатобилиарной системы назначаются:
Лечение болезни Кароли
Консервативная терапия
Общепринятых рекомендаций по лекарственной терапии не существует. Лечение пациентов в основном направлено на купирование клинических проявлений при обострении и предотвращение серьезных осложнений. Чтобы уменьшить вероятность образования камней в просвете желчных протоков, назначают курсы уродезоксихолевой кислоты. При холангитах показана антибактериальная и противовоспалительная терапия.
Хирургическое лечение
Оперативные вмешательства являются наиболее оптимальными методами при болезни и синдрома Кароли. Они улучшают долговременный прогноз выживаемости. При обнаружении конкрементов в желчных протоках прибегают к эндоскопической папиллосфинктеротомии с последующим удалением камней. Метод отличается минимальной травматичностью, не требует длительного реабилитационного периода.
При запущенном процессе и локализации патологических изменений в ограниченном участке печени операцией выбора является сегментэктомия или резекция пораженной доли органа. При синдроме Кароли с диффузным поражением печеночной паренхимы наилучшие результаты показывает трансплантация печени. Иногда для улучшения оттока желчи проводят наложение гепатикоеюноанастомозов.
Экспериментальное лечение
Ученые активно изучают патогенетические механизмы болезни Кароли в лабораторных условиях. В ходе исследований установлена способность специфических хемокинов останавливать прогрессирование печеночного фиброза и уменьшать воспалительный процесс. Существуют перспективы разработки генно-модифицированных лекарств, которые будут разрешены к применению, начиная с детского возраста.
Прогноз и профилактика
При использовании современных хирургических методов лечения прогноз болезни относительно благоприятный, наблюдается длительная ремиссия (10 и более лет). Вызывают опасения осложненные формы синдрома Кароли, при которых возникает билиарный цирроз печени. Меры первичной профилактики патологии не разработаны. Учитывая высокую вероятность развития холангиокарциномы, пациенты с болезнью Кароли подлежат регулярным рентгенологическим и биохимическим скринингам.
Холедохолитиаз
Холедохолитиаз – это наличие в желчных протоках конкрементов, вызывающих нарушение желчеоттока. Симптомы холедохолитиаза определяются степенью перекрытия протока камнем и включают боль, желтуху, иногда повышение температуры тела. На начальных стадиях заболевание может проходить бессимптомно. Для постановки точного диагноза проводят УЗИ печени и желчного пузыря, холедохоскопию, эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию, МР-холангиопанкреатографию, оценивают биохимические пробы печени. Удаляют камни хирургическим путем либо эндоскопическим методом.
МКБ-10
Общие сведения
Холедохолитиаз – это одна из форм желчнокаменной болезни, при которой камни образуются в холедохе или попадают туда из желчного пузыря. Конкременты в желчном пузыре – явление очень распространенное. Они встречаются приблизительно у трети женщин и у четверти мужчин на территории Европы и Северной Америки. Среди пациентов с желчнокаменной болезнью около 5-15% страдают холедохолитиазом.
После удаления желчного пузыря риск холедохолитиаза увеличивается, но протекает он в таких случаях в основном бессимптомно. Важность этой проблемы также связана с частыми осложнениями, которые требуют неотложной помощи и создают риск для жизни пациента. Диагностику и лечение холедохолитиаза проводят в отделениях гастроэнтерологии и абдоминальной хирургии.
Причины холедохолитиаза
Основная причина холедохолитиаза – миграция камней небольшого размера из желчного пузыря в протоки. По статистике, данное явление провоцирует приблизительно 85% всех случаев заболевания. Перемещение конкрементов осуществляется за счет увеличения давления в желчном пузыре, усиления сократительной функции его стенок. Большое значение имеет размер камня: чем меньше конкремент, тем больше шансов, что он мигрирует в протоки.
Непосредственно в холедохе камни образуются приблизительно у 10-15% пациентов. Предрасполагает к камнеобразованию в желчных путях:
Патогенез
В основе патогенеза холедохолитиаза лежит повышение давления в желчных протоках. В результате камень перемещается из одного отдела в другой, вызывая раздражение стенок, отек и дальнейшее перекрытие просвета холедоха. Если камень небольшой, а в холедохе и в области фатерова сосочка нет стриктур, он может самостоятельно выйти в просвет двенадцатиперстной кишки. В противном случае произойдет полная либо частичная закупорка желчного протока. В результате нарушается эвакуация желчи, холедох выше места закупорки расширяется, возникает воспаление, формируется благоприятная среда для роста бактерий.
Симптомы холедохолитиаза
Около 15% всех случаев холедохолитиаза протекают бессимптомно. Такое течение наблюдается у пациентов с удаленным желчным пузырем и в тех случаях, когда камни небольшого размера быстро эвакуируются из холедоха в двенадцатиперстную кишку, не вызывая закупорки, с которой связаны основные проявления заболевания.
Одним из первых симптомов холедохолитиаза является боль. Она носит глубокий висцеральный характер, частично напоминает боль при остром холецистите; может быть тупой, ноющей или достаточно резкой, с небольшими изменениями интенсивности. Боль локализуется в эпигастрии или в правом подреберье, часто отдает в спину. Когда камень опускается в область фатерова сосочка, болевой синдром может приобрести опоясывающий характер, как при остром панкреатите. Если в этом отделе камень не блокируется, он выходит в просвет двенадцатиперстной кишки, и все симптомы самостоятельно исчезают до следующего приступа.
Второй симптом холедохолитиаза – желтуха. Развивается она приблизительно через 12 часов после появления боли, иногда процесс может затянуться на сутки. При этом болевой синдром уменьшается или исчезает полностью. Особенность желтухи при холедохолитиазе – ее перемежающийся характер. Интенсивность желтизны кожи и слизистых то усиливается, то ослабевает. Это позволяет дифференцировать заболевание с раком головки поджелудочной железы, острыми вирусными гепатитами, лептоспирозом, которые тоже могут иногда протекать с выраженным болевым синдромом. При затяжном течении холедохолитиаза со значительной закупоркой протока у пациентов обесцвечивается кал, вплоть до ахолии, темнеет моча.
Осложнения
Осложняется холедохолитиаз холангитом, панкреатитом, при длительном течении – вторичным билиарным циррозом. При присоединении холангита (воспаления желчных путей), кроме основных симптомов, у больного наблюдается повышение температуры, признаки интоксикации (тошнота, рвота, сильная общая слабость). Иногда пациенты жалуются на интенсивную боль в спине. Панкреатит проявляется сильными болями с левой стороны либо болями опоясывающего характера, непрерывной рвотой, снижением перистальтики или полным парезом кишечника. В крови повышается уровень ферментов поджелудочной железы. Цирроз печени развивается долго, после частых рецидивов холедохолитиаза, осложнявшихся холангитом.
Диагностика
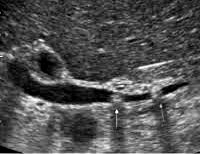
Для уточнения диагноза холедохолитиаза проводят ряд исследований. Начинают с УЗИ печени и желчного пузыря, биохимических проб печени.
Лечение холедохолитиаза
Наиболее часто при холедохолитиазе проводится экстракция конкрементов желчных протоков при РХПГ. Во время эндоскопии через сфинктер Одди вводят специальный баллонный катетер, который расширяет проток и дает возможность легко удалить камень. Если камень большой, проводят холедохотомию или сфинктеротомию. Методика ЭРХПГ позволяет удалить камень в 85% случаев. Конкременты размером больше 18 мм предварительно подвергают дроблению. Делают это с помощью механического литотриптора, методом лазерной либо магнитно-волновой литотрипсии. После дробления эффективность экстракции конкрементов желчных протоков при РХПГ повышается до 90%.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургическому вмешательству. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят холедохотомию или полное удаление желчного пузыря (холецистэктомию). Удалять желчный пузырь рекомендуют во всех случаях повторного возникновения холедохолитиаза. Консервативное лечение холедохолитиаза проводится редко, только в тех случаях, если оперативное вмешательство невозможно.
Прогноз и профилактика
После удаления камня рецидивы на протяжении пяти лет развиваются приблизительно у четверти всех пациентов. При повторном приступе холедохолитиаза рекомендуют удалять желчный пузырь. Для профилактики назначают урсодезоксихолевую кислоту. Принимать ее нужно не меньше, чем шесть месяцев в году, иначе эффективность лечения окажется сомнительной.
Холедохолитиаз
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Причём они либо попадают туда из желчного пузыря, либо образуются непосредственно в холедохе. Как правило, лечение такого заболевания оперативное. Отметим, что заболевание является достаточно серьёзным особенно в тех случаях,когда развиваются тяжёлые осложнения в виде перекрытия протока, тогда возникает угроза жизни пациенту.
Как камни появляются в желчном протоке?
Обычно они формируются в желчном пузыре и перемещаются с током желчи через пузырный проток. При этом общий вид камней, находящихся в пузыре и в протоках, их микроструктура и химический состав идентичны. Доказательством пузырного происхождения конкрементов считается наличие на их поверхности граней, которые формируются вследствие соприкасания нескольких камней в желчном пузыре. Вероятность перемещения камней в холедох тем больше, чем шире диаметр пузырного протока. В некоторых случаях камнеобразование может происходить непосредственно в просвете самого холедоха. Это возникает при условии затруднения оттока желчи по протокам.
Причинами образования камней в желчевыводящих путях могут быть:
Диагностика холедохолитиаза не может основываться только на клинике. Пузырные камни в общем желчном протоке клинически выявляются не всегда, и могут существовать бессимптомно длительное время. Только появление приступа печеночной колики с последующей желтухой наводит на мысль о возможной проблеме в желчевыводящих путях. Характер печеночной колики при холедохолитиазе ничем не отличается от таковой, исходящей из желчного пузыря. Хотя иногда боль может локализоваться несколько выше и медиальнее, чем при холецистолитиазе, в надчревной области. Еще реже наблюдается непереносимая боль при внезапной закупорке камнем области дуоденального сосочка (так называемый “сосочковый илеус”).
При наличии мелких (менее 5-7 мм) конкрементов в желчном пузыре у любого больного с желчнокаменной болезнью следует подозревать присутствие камней в холедохе, так как такие размеры позволяют им беспрепятственно мигрировать через пузырный проток. Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Лабораторная диагностика.
Бессимптомный холедохолитиаз может не сопровождаться изменениями в лабораторных анализах. При развитии воспаления в крови повышается уровень лейкоцитов, СОЭ. При нарушении оттока желчи наблюдают повышение концентрации билирубина (за счёт прямой фракции), повышение уровня аминотрансфераз (трансаминаз) и щелочной фосфатазы в биохимическом анализе крови, увеличивается содержание жёлчных пигментов в моче. Может отсутствовать стеркобилин в кале. Очень грозным лабораторным симптомом является повышение амилазы крови, так как это говорит о поражении поджелудочной железы.
Инструментальная диагностика.
Поэтому во многих случаях приходится прибегать к дополнительным методам:
Следующие два метода диагностики являются инвазивными, поэтому могут применяться только при нахождении пациента в стационаре. Речь идет об эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) и чрескожной чреспеченочной холангиографии (ЧЧХГ).
К дополнительным методам обследования можно отнести компьютерную томографию и видеодуоденоскопию.
Основные проявления холедохолитиаза
При латентном холедохолитиазе характерны жалоба на тупую боль под правой реберной дугой.
При диспептической форме холедохолитиаза больной жалуется на нехарактерную давящую боль под правой реберной дугой или в надчревной области, на диспепсию, тошноту, отрыжку, газы и непереносимость жирной пищи.
Подробнее об осложнениях холедохолитиаза
2. Желтуха. Всегда имеет застойный характер. Закупорка, как правило, бывает неполной и интенсивность повышения билирубина колеблется. Подозрительной в отношении холедохолитиаза должна быть не только любая желтуха на фоне печеночной колики, но и мимолетная субиктеричность, особенно, если она часто повторяется. Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
Лечение холедохолитиаза может быть только хирургическим. Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
Наиболее часто при холедохолитиазе проводится удаление конкрементов желчных протоков эндоскопическим способом.
В стационаре пациенту проводят ЭРХПГ для уточнения наличия камня, его локализации и других параметров. Если диагноз холедохолитиаза подтвержден, это исследование превращается из диагностического в лечебное. Выполняется рассечение суженной зоны Фатерова сосочка (папиллосфинктеротомия), дробление камней (литотрипсия) или их удаление (экстракция). Тактика хирурга зависит от размеров камня. Камни более 2 см обычно дробят, менее 1 см чаще отходят самостоятельно в течение 2 суток. Но как показывает практика, в большинстве случаев, чтобы удалить или обеспечить самостоятельное отхождение камней, приходится прибегать к эндоскопической папиллосфинктеротомии. Редко удается этого избежать.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургической операции. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят рассечение холедоха (холедохотомию) специальным инструментом и удаление камней. Во всех случаях лечения холедохолитаза одномоментно проводят удаление желчного пузыря (если он не был удален ранее). В дальнейшем после хирургического лечения необходимо проходить послеоперационное обследование, соблюдать рекомендации по режиму, питанию и приему медикаментов, которые будут назначены лечащим врачом в стационаре.
В любом случает тактика обследования и лечения должна определяться специалистом и направляться от простых методов диагностики и лечения к более сложным.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических и эндоскопических технологий.
Постхолецистэктомический синдром: диагностика и лечение
Желчнокаменная болезнь (ЖКБ) чрезвычайно распространена в цивилизованных странах, в том числе и в России. Особенно высока заболеваемость среди женщин в возрасте 35–40 лет и старше. ЖКБ характеризуется образованием желчных
Желчнокаменная болезнь (ЖКБ) чрезвычайно распространена в цивилизованных странах, в том числе и в России. Особенно высока заболеваемость среди женщин в возрасте 35–40 лет и старше. ЖКБ характеризуется образованием желчных камней в билиарной системе, главным образом в желчном пузыре, и осложнениями, возникающими в связи с прогрессированием патологического процесса.
Основным методом лечения данного заболевания является холецистэктомия. У 25% перенесших холецистэктомию больных или сохраняются, или через некоторое время появляются абдоминальные боли и диспепсические расстройства, требующие лечения. Адекватная терапия больных зависит от правильного понимания патогенеза клинических симптомов, развивающихся после холецистэктомии. Особенности их формирования связаны, с одной стороны, с нарушениями в обмене холестерина, присущими желчнокаменной болезни, с другой — тем обстоятельством, что патологический процесс протекает в новых анатомо-физиологических условиях, т. е. при отсутствии желчного пузыря.
Известно, что удаление желчного пузыря по поводу калькулезного холецистита не избавляет больных от обменных нарушений, в том числе от печеночно-клеточной дисхолии, которая сохраняется и после операции. У большинства больных после холецистэктомии определяется литогенная желчь с низким холатохолестериновым коэффициентом. Выпадение физиологической роли желчного пузыря, а именно концентрация желчи в межпищеварительный период и выброс ее в двенадцатиперстную кишку во время еды, сопровождается нарушением пассажа желчи в кишечник и расстройством пищеварения. Изменение химического состава желчи и хаотическое ее поступление в двенадцатиперстную кишку нарушают переваривание и всасывание жира и других веществ липидной природы, уменьшают бактерицидность дуоденального содержимого, что приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста и функционирования нормальной кишечной микрофлоры, расстройству печеночно-кишечной циркуляции и снижению общего пула желчных кислот. Под влиянием микрофлоры желчные кислоты подвергаются преждевременной деконъюгации, что сопровождается повреждением слизистой оболочки двенадцатиперстной, тонкой и толстой кишки с развитием дуоденита, рефлюкс-гастрита, энтерита и колита. Дуоденит сопровождается дуоденальной дискинезией и, в первую очередь, дуоденальной гипертензией с развитием дуодено-гастральных рефлюксов и забросом содержимого в общий желчный проток и проток поджелудочной железы.
В результате формируются дискинезии сфинктера печеночно-поджелудочной ампулы, желчного и панкреатического протоков (сфинктера Одди), а деконъюгированные желчные кислоты обусловливают развитие диареи. Таким образом, у больных с удаленным желчным пузырем имеющиеся клинические проявления могут быть связаны с изменением химического состава желчи, нарушенным пассажем ее в двенадцатиперстную кишку, дискинезией сфинктера Одди, а также с избыточным бактериальным ростом в кишечнике, синдромами мальдигестии и мальабсорбции, дуоденитом и другими патологическими нарушениями в системе пищеварения. Кроме того, у ряда больных могут сохраняться или развиваться вновь органические препятствия для оттока желчи, связанные с проведенной холецистэктомией. Патологические состояния, которые наблюдаются у больных после холецистэктомии, можно разделить на 3 группы.
В настоящее время термином «постхолецистэктомический синдром» принято обозначать только дисфункцию сфинктера Одди, обусловленную нарушением его сократительной функции и препятствующую нормальному оттоку желчи и панкреатического секрета в двенадцатиперстную кишку при отсутствии органических препятствий. При этом предлагается, вместо принятых ранее определений «постхолецистэктомический синдром», «билиарная дискинезия» и др., использовать термин «дисфункция сфинктера Одди».
Клинические проявления дисфункции сфинктера Одди зависят, в первую очередь, от вовлечения в процесс той или иной его структуры. При изолированной дисфункции сфинктера холедоха развиваются билиарные, при преимущественном вовлечении в процесс сфинктера панкреатического протока — панкреатические, а при патологии общего сфинктера — сочетанные билиарно-панкреатические боли. Для дисфункции сфинктера Одди характерны рецидивирующие приступы сильных или умеренных болей продолжительностью 20 и более минут, повторяющиеся в течение 3 и более месяцев. При билиарном типе боль локализуется в эпигастрии или правом подреберье с иррадиацией в спину и правую лопатку, при панкреатическом типе — в левом подреберье с иррадиацией в спину уменьшающаяся при наклоне вперед, при сочетанном типе — имеет опоясывающий характер. Боль может сочетаться со следующими признаками: а) начало после приема пищи; б) появление в ночные часы; в) тошнота и/или рвота.
Однако оценка только клинических симптомов недостаточна для исключения органической патологии билиарной системы. С этой целью используются ряд скрининговых и уточняющих методов (табл.).
Неинвазивные методы, позволяющие предположить дисфункцию сфинктера Одди, включают определение в крови уровня билирубина, щелочной фосфатазы, аминотрансфераз, амилазы и липазы. Лабораторные исследования необходимо проводить во время или не позднее 6 ч после окончания болевого приступа, а также в динамике. Транзиторное повышение в 2 и более раз уровня печеночных или панкреатических ферментов в период не менее чем при 2 последовательных приступах болей является важным в подтверждении дисфункции сфинктера Одди.
Аналогичное значение имеет провокационный морфино-простигминовый тест, когда парентеральное введение препаратов провоцирует развитие болевого приступа, чаще смешанного билиарно-панкреатического типа в сочетании с повышением в крови уровня аминотрансфераз, щелочной фосфатазы, панкреатических ферментов. Однако диагностическая ценность данного теста ограничена его низкой чувствительностью и специфичностью.
При УЗИ важное значение придается расширению холедоха и главного панкреатического протока, которое свидетельствует о нарушении тока желчи и панкреатического секрета на уровне сфинктера Одди. В то же время у 3-4% больных, перенесших холецистэктомию и не имеющих симптомов, отмечается расширение общего желчного протока. Определенное значение имеет ультразвуковое исследование диаметра общего желчного протока с использованием жирных завтраков, стимулирующих выработку эндогенного холецистокинина и увеличивающих холерез. После пробного завтрака измерение диаметра холедоха проводится каждые 15 мин в течение 1 ч. Увеличение его диаметра на 2 мм и более по сравнению с исходным позволяет предположить наличие неполной обтурации холедоха как в результате дисфункции сфинктера Одди, так и из-за органической патологии билиарной системы.
Для оценки состояния панкреатических протоков используется проба с введением секретина в дозе 1 мг/кг. В норме после стимуляции панкреатической секреции секретином при УЗИ отмечается расширение панкреатического протока в течение 30 мин с последующим его уменьшением до исходного уровня. Если проток остается расширенным более 30 мин, это свидетельствует о нарушении его проходимости.
При билисцинтиграфии о наличии дисфункции сфинктера Одди свидетельствует увеличение времени транзита радиофармпрепарата от ворот печени до двенадцатиперстной кишки, при этом оно пропорционально уровню базального давления сфинктера Одди. В то же время при расширенном холедохе данное исследование малоинформативно для оценки функции сфинктера Одди.
К инвазивным методам оценки функции сфинктера Одди относится непрямой способ — эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Косвенными признаками повышения тонуса сфинктера Одди являются диаметр холедоха более 12 мм, задержка контраста в холедохе свыше 45 мин. О дисфункции сфинктера главного панкреатического протока свидетельствуют расширение последнего до более чем 5 мм и замедление эвакуации контраста из его просвета. Однако аналогичные изменения могут наблюдаться и при наличии органической патологии.
Наиболее точным методом, подтверждающим дисфункцию сфинктера Одди, является манометрия. При этом возможно канюлирование раздельно холедоха и вирсунгова протока с проведением манометрии их сфинктеров, что позволяет выделить преимущественно билиарный или панкреатический тип расстройств, а также установить этиологию рецидивирующих панкреатитов у больных, перенесших холецистэктомию и папиллотомию. Признаками дисфункции сфинктера Одди при манометрическом исследовании являются:
Манометрия сфинктера Одди показана далеко не всем больным. Выбор данного исследования основывается на оценке тяжести клинических проявлений и эффективности консервативной терапии.
Таким образом, предположить, что речь идет о дисфункции сфинктера Одди можно в следующих ситуациях:
Примерные формулировки диагнозов у больных, перенесших холецистэктомию:
Диагноз: желчнокаменная болезнь, холецистэктомия в 1994 г. (для случаев, при которых отсутствуют клинические симптомы).
Диагноз: дисфункция сфинктера Одди билиарного типа. Желчнокаменная болезнь, холецистэктомия в 1999 г.
Диагноз: хронический рецидивирующий (обструктивный) панкреатит с внешнесекреторной и инкреторной недостаточностью в фазе обострения.
Сопутствующее заболевание: желчнокаменная болезнь, холецистэктомия в 1994 г.
Диагноз: синдром раздраженного кишечника с преобладанием запоров в фазе обострения.
Сопутствующий диагноз: желчнокаменная болезнь, холецистэктомия в 1994 г.
Ведение больных, перенесших холецистэктомию. Цель лечения: восстановить нормальное поступление желчи и панкреатического секрета из билиарных и панкреатических протоков в двенадцатиперстную кишку. Задачи лечения: нормализовать химический состав желчи; восстановить проходимость сфинктера Одди; восстановить нормальный состав кишечной микрофлоры; нормализовать процессы пищеварения и моторику тонкой кишки для профилактики дуоденальной гипертензии.
Для профилактики образования желчных сладжей или камней во внепеченочной билиарной системе рекомендуется:
Медикаментозное лечение дисфункции сфинктера Одди направлено на снятие спазма гладкой мускулатуры последнего. С этой целью используется ряд препаратов, обладающих спазмолитическим эффектом. Нитраты: нитроглицерин используется с целью быстрого купирования болей, нитросорбит — для курсового лечения. Механизм действия нитратов сводится к образованию в гладких мышцах свободных радикалов оксида азота (NO), которые активируют гуамилатциклазу и увеличивают содержание цГМФ, что приводит к их расслаблению. Однако выраженные кардиоваскулярные эффекты, побочные действия и развитие толерантности делают их малоприемлемыми для длительной терапии дисфункции сфинктера Одди.
Антихолинергические средства блокируют мускариновые рецепторы на постсинаптических мембранах органов-мишеней. В результате происходит блокада кальциевых каналов, прекращается вход ионов кальция в цитоплазму гладкомышечных клеток и, как следствие, достигается снятие мышечного спазма. В качестве спазмолитиков используются как неселективные (препараты красавки, метацин, платифиллин, бускопан и др.), так и селективные М-холиноблокаторы (гастроцепин и др.). Однако при приеме препаратов данной группы может наблюдаться достаточно широкий спектр побочных эффектов: сухость во рту, задержка мочеиспускания, нарушения зрения, повышение внутриглазного давления, тахикардия, запоры, сонливость. Сочетание довольно низкой эффективности с широким спектром побочных действий ограничивает применение препаратов этой группы при дисфункции сфинктера Одди.
Блокаторы медленных кальциевых каналов — фенилалкиламины (верапамил, галлопамил), 1,4-дигидроперидины (нифедипин, амлодипин) и бензотиазепины (дилтиазем и др.) закрывают кальциевые («медленные») каналы клеточных мембран, препятствуют входу ионов кальция в цитоплазму клеток гладкой мускулатуры и вызывают ее релаксацию. Препараты обладают многочисленными кардиоваскулярными эффектами, в первую очередь вазодилатирующими, в связи с чем не нашли широкого применения при лечении дисфункции сфинктера Одди. Имеются лишь единичные публикации по использованию нифедипина при дисфункции сфинктера Одди, и целесообразность их применения требует дальнейшего изучения.
Миотропные спазмолитики, механизм действия которых сводится к ингибированию фосфодиэстеразы, или к активации аденилатциклазы, или к блокаде аденозиновых рецепторов, что приводит к снижению тонуса и двигательной активности гладкой мускулатуры. Представителями данной группы препаратов являются дротаверин (но-шпа, но-шпа форте), бенциклан (галидор), дицикловерин (триган-Д), альверин (метеоспазмил) и др.
Основными недостатками препаратов всех вышеуказанных групп являются:
В отличие от них, гимекромон (одестон) обладает избирательным спазмолитическим действием на сфинктер Одди и сфинктер желчного пузыря. Кроме того, препарат не повышает давление в желчных путях, не оказывает влияния на секреторную функцию пищеварительных желез и процессы кишечной абсорбции.
В восстановлении нормального оттока желчи при отсутствии желчного пузыря, наряду с проходимостью сфинктера Одди, большое значение имеет уровень давления в двенадцатиперстной кишке. Если он превышает секреторное давление желчи и панкреатического сока, они будут депонироваться в билиарных и панкреатических протоках с соответствующими последствиями.
В связи с этим разрешение дуоденальной гипертензии считается непременным условием ведения больных с дисфункцией сфинктера Одди. При выборе тактики лечения следует учитывать, что основным патогенетическим механизмом развития дуоденальной гипертензии является избыточное содержание жидкости и газа в просвете двенадцатиперстной кишки в результате бродильно-гнилостных процессов, обусловленных микробной контаминацией.
Для деконтаминации двенадцатиперстной кишки проводятся 1-2 семидневных курса антибактериальной терапии со сменой препарата при очередном курсовом лечении. Препаратами выбора являются: доксициклин 0,1 г 2 раза в день, тетрациклин 0,25 г 4 раза в день, бисептол 960 мг 2 раза в день, фуразолидон 0,1 г 3 раза в день, эрсефурил 0,2 г 4 раза в день, ципрофлоксацин 250 мг 2 раза в день, метронидазол 0,25 г 4 раза в день, интетрикс 1 капсула 4 раза в сутки, реже — левомицетин 0,25 г 4 раза в день.
Подбор лекарственных средств проводится, как правило, эмпирически. При выраженных симптомах диспепсии назначаются сразу 2 препарата, один из которых должен действовать преимущественно на анаэробную микрофлору (например, метронидазол). Одновременно с приемом кишечных антисептиков в ряде случаев назначаются пребиотики: при наличии поносов — хилак форте 60 капель 3 раза в день в течение 1 нед, затем по 30 капель 3 раза в день в течение 2 нед; в случаях преобладания запоров — лактулоза по 1-2 столовые ложки 1 раз в день до нормализации стула.
После окончания антибактериальной терапии показаны пробиотики (препараты, содержащие нормальные штаммы кишечной флоры). Одним из известных представителей группы пробиотиков является бифиформ, содержащий в одной капсуле, покрытой энтерорастворимой оболочкой, энтерококки 107, бифидумбактерии 107 и питательную среду, способствующую их росту в тонкой и толстой кишке. Назначается препарат по 1 капсуле 2 раза в день в течение 2 нед. В комплексе с антибактериальными средствами необходимо назначать алюминийсодержащие буферные антациды (алюгастрин, алюмаг, маалокс, фосфалюгель, смекта и др.). Любой из препаратов принимается по 1 дозе через 1 ч после завтрака, обеда и ужина и перед сном (не сочетаются с хилаком форте). Продолжительность лечения составляет 5–7 дней. Целесообразность использования данных препаратов обусловлена следующими их способностями:
Наличие у большинства больных относительной ферментной недостаточности в результате разрушения пищеварительных ферментов дуоденальной и тонкокишечной микрофлорой, снижения интрадуоденального уровня рН, а также нарушения процесса смешивания их с пищевым химусом является обоснованием назначения ферментных препаратов. При склонности к поносам назначаются препараты панкреатина: мезим форте, креон, ликреаза, панцитрат и другие по 1 дозе 2-3 раза в день в начале еды; при склонности к запорам — комбинированные средства, содержащие панкреатин, желчные кислоты, гемицеллюлозу: фестал, энзистал, дигестал по 1 драже 2-3 раза в день в конце приема еды. Продолжительность лечения индивидуальна и, как правило, не превышает 10 дней.
Приведем ориентировочные схемы ведения больных с дисфункцией сфинктера Одди.
Диагноз: дисфункция сфинктера Одди билиарного типа. Желчнокаменная болезнь, холецистэктомия в 1996 г.
Диагноз: дисфункция сфинктера Одди билиарного типа. Желчнокаменная болезнь, холецистэктомия в 1989 г. Сопутствующие заболевания: хронический катаральный, преимущественно дистальный дуоденит. Синдром избыточного бактериального роста в тонкой кишке.
Таким образом, своевременная и правильная оценка клинической симптоматики, развивающейся у больных после операции холецистэктомии, дает возможность подобрать адекватную терапию и в результате существенно улучшить качество жизни пациентов с заболеваниями гепатобилиарной системы.
По вопросам литературы обращайтесь в редакцию.
П. Я. Григорьев, доктор медицинских наук, профессор, Э. П. Яковенко, доктор медицинских наук, профессор
Н. А. Агафонова, кандидат медицинских наук, А. С. Прянишникова, кандидат медицинских наук
И. П. Солуянова, кандидат медицинских наук, З. В. Бекузарова, А. В. Яковенко, кандидат медицинских наук
РГМУ, Москва