Эктопический предсердный ритм что это такое у взрослых
Эктопический предсердный ритм что это такое у взрослых
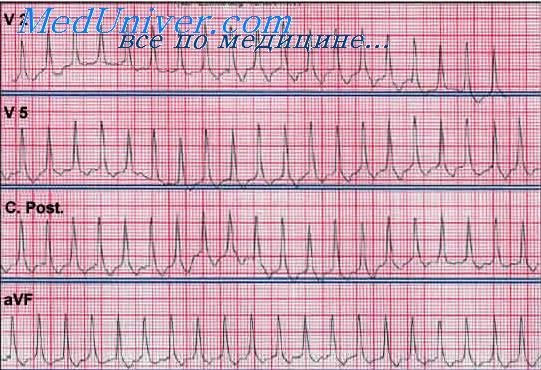
Эктопические предсердные тахикардии характеризуются патологическим отклонением вектора зубца Р, тенденцией к низкой амплитуде зубцов Р и частым предсердным ритмом (в пределах 160-240 ударов/мин).
Хотя эктопические предсердные ритмы с частотой свыше 200 сокращений в минуту обычно сопровождаются АВ-проведением 2:1, эктопический предсердный ритм при наличии блокады высокой степени и медленного желудочкового ритма (так называемая пароксизмальная предсердная тахикардия с блокадой проведения на желудочки) должен вызывать подозрение в отношении дигиталисной интоксикации.
Антиаритмические препараты могут оказаться эффективным средством терапии, если не удается обнаружить какой-либо обратимой причины. Выполнение кардиоверсии помогает только в редких случаях.
Поскольку провокационные факторы часто играют важную роль в возникновении эктопических предсердных тахикардий, устранение (коррекция) этих факторов (например, дигиталисной интоксикации, декомпенсации хронических неспецифических заболеваний легких, электролитных расстройств, метаболических нарушений, гипоксии, тиреотоксикоза) является первостепенной задачей терапии.
У тех больных, у которых не удается выявить обратимую причину, можно попытаться установить локализацию аритмического очага с последующим выполнением радиочастотной деструкции.
Многоочаговые предсердные тахикардии. Эта разновидность тахикардии диагностируется по наличию на ЭКГ трех или более зубцов Р различной морфологии и хаотическому, неправильному ритму. Частота ритма обычно составляет менее 150 сокращений в минуту.
Если средняя частота менее 100 сокращений в минуту, то такое состояние называется уже не тахикардией, а хаотическим, или многоочаговым, предсердным ритмом (он в сущности тот же). Такая аритмия наиболее часто встречается при хронических заболеваниях легких, но также наблюдается у больных с тяжелыми метаболическими нарушениями, сепсисом.
Хотя попытки использования антагонистов кальция увенчались определенным успехом, наиболее эффективным подходом к лечению остается коррекция гипоксии и других метаболических нарушений, лежащих в основе заболевания. Кардиоверсия, хирургическое вмешательство и катетерная деструкция неэффективны в лечении данного вида аритмии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Экстрасистолия
Что такое частая экстрасистолия сердца? Данный вид аритмий встречается чаще всего. Характеризуется преждевременным сокращением сердечной мышцы. Пациент при этом ощущает мощный сердечный толчок, после которого следует замирание сердца. Подобное состояние может сопровождаться тревогой, нехваткой воздуха, приливом жара. При этом происходит снижение сердечного выброса крови, которое приводит к уменьшению мозгового, коронарного кровотока.
Отделение кардиологии в «Клинике АВС» оказывает все виды медицинской помощи: амбулаторная, стационарная и при необходимости дистанционная. Внедрение в клиническую практику инновационных достижений медицины, современного высокоточного оборудования, а также применение бесценного опыта специалистов высокого профессионального уровня дает возможность нам оказывать медицинскую помощь даже в самых сложных случаях.
Общая информация
Экстрасистолы — это раннее сокращение сердечной мышцы. Т. е. орган еще не набрал достаточно крови для ее выброса в сосуды, но сокращение уже произошло, поэтому оно неэффективное.
Экстрасистолы сердца возникают у всех людей. У здоровых — это редкие единичные случаи. Учащенные сокращения (больше 8 в минуту) снижают объем выброса крови и существенно замедляют кровообращение. Это может осложнить протекание имеющейся сердечной болезни.
Бывает несколько экстрасистолий. Самые опасные — желудочковые, развивающиеся при органическом поражении сердца.
Распространенность и особенности
Многочисленные исследования данного состояния указывают на то, что если количество экстрасистол не превышает 100-200 в сутки, то это считается вариантом нормы. Если за 1 час регистрируется больше 300 экстрасистол, то заболевание сердца экстрасистолия считается частой.
Уровень опасности
Заболевание сердца экстрасистолия не относится к опасным недугам, если экстрасистолы не являются частыми и не связаны с органическим поражением сердца. При регулярности экстрасистолий необходимо обследование, чтобы понять причины, симптомы и лечение экстрасистолии сердца. Иногда за ним стоит более серьезная патология, которая требует специфического лечения.
Локализация болезни
По локализации экстрасистолии бывают:
Причины и симптомы экстрасистолии сердца
Причины экстрасистол могут быть связаны с болезнями сердца:
Распространение по возрасту и полу
Мужчины больше подвержены данному отклонению в работе сердца. Во многом это связано с курением, употреблением алкоголя, напряженной работой с высокой вредностью и пр. Увеличивается риск развития заболевания с возрастом. Женщины также подвержены развитию данной патологии, но она протекает, как правило, в некритичной форме и легко поддается коррекции.
Часто встречается заболевание сердца экстрасистолия в подростковом возрасте, поскольку взросление организма сопровождается многочисленными изменениями различных систем и органов, в т. ч. сердца.
Признаки заболевания
Субъективные симптомы присутствуют не всегда. Распознать экстрасистолу можно как толчок сердца в грудину изнутри с последующей компенсаторной паузой сердца и замиранием в его работе. Лица с ВСД тяжелее переносят экстрасистолы, поскольку такие сокращения могут сопровождаться приливами жара, потливостью, тревогой, нехваткой воздуха, панической атакой.
Частая экстрасистолия сердца снижает сердечный выброс, а значит, уменьшается коронарное, почечное, мозговое кровообращение. Развиваются патогномичные симптомы для данных состояний, например, головокружение, обморок, расстройство речевой деятельности и пр.
Диагностика
Многие пациенты не ощущают экстрасистол. И чаще обнаруживают нарушение сердечной деятельности при осмотре врача (проверка пульса или аускультация сердца).
При подозрении на данное заболевания врачи «Клиники АВС» проводят ЭКГ, что позволяет с точностью подтвердить или опровергнуть диагноз. На ленте ЭКГ четко визуализируются нормальные и патологические сокращения.
Если диагноз подтвердится, то необходимо провести дополнительное обследование для определения причины и лечение экстрасистолии сердца. Поэтому наши специалисты особое внимание уделяют анамнезу, а именно заболеваниям, которые могут стать потенциальным катализатором органического поражения сердца.
Причины и лечение экстрасистолии сердца напрямую связаны. Рекомендуется выяснить этиологию, поскольку терапия при органическом поражении сердца отличается от лечения функциональных или токсических экстрасистолий.
Методы лечения
Чтобы разработать схему лечения наши врачи учитывают разновидность и локализацию экстрасистолии. Единичные преждевременные сокращения, которые не вызваны патологией сердца, не нуждаются в лечении. Если развитие экстрасистол связано с болезнями пищеварительной, сердечно-сосудистой, эндокринной систем, то терапию начинают с устранения причины экстрасистол.
Обычно лечение медикаментозное и включает седативные, антиаритмические и др. средства. Длительность приема препаратов в каждом случае индивидуальная. Например, при злокачественной желудочковой экстрасистолии антиаритмические лекарства нужно принимать всю жизнь. Если фармакотерапия неэффективна и частота сокращений достигает 20-30 тыс. в сутки, проводится радиочастотная аблация.
Возможные последствия и осложнения
Прогноз зависит от первопричины патологии: наличия органических поражений сердца, степени нарушения работы желудочков.
Опасения должны вызывать экстрасистолии, которые развились из-за инфаркта миокарда, миокардита, кардиомиопатий. При значительных морфологических изменениях сердечной мышцы экстрасистолы иногда приводят к фибрилляции предсердий или желудочков, что может закончиться внезапной смертью. Если структурные поражения сердца отсутствуют, то пациент может быть спокоен, — течение подобного состояния доброкачественное.
Профилактика
В качестве профилактики следует исключить влияние факторов, которые бы могли привести к развитию патологии:
Нарушения сердечного ритма
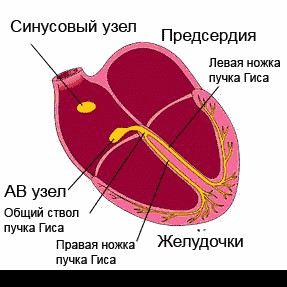
Сердце человека в нормальных условиях бьется ровно и регулярно. Частота сердцебиения в минуту при этом составляет от 60 до 90 сокращений. Данный ритм задается синусовым узлом, который называется также водитель ритма. В нем имеются пейсмекерные клетки, от которых возбуждение передается далее на другие отделы сердца, а именно на атрио-вентрикулярный узел, и на пучок Гиса непосредственно в ткани желудочков.
Данное анатомо-функциональное разделение важно с позиции типа того или иного нарушения, потому что блок для проведения импульсов или ускорение проведения импульсов могут возникнуть на любом из этих участков.
Нарушения ритма сердца и его проводимости носят название аритмий и представляют собой состояния, когда сердечный ритм становится меньше нормы (менее 60 в минуту) или больше нормы (более 90 в минуту). Также аритмией является состояние, когда ритм является нерегулярным (неправильным, или несинусовым), то есть исходит из любого участка проводящей системы, но только не из синусового узла.
Классификация
Все нарушения ритма и проводимости классифицируются следующим образом:
В первом случае, как правило, происходит ускорение сердечного ритма и/или нерегулярное сокращение сердечной мышцы. Во втором же отмечается наличие блокад различной степени с урежением ритма или без него.
В целом к первой группе относятся нарушение образования и проведения импульсов:
Причины аритмии сердца
Причины аритмии (возникновения нарушений ритма сердца) настолько многообразны, что перечислить абсолютно все является очень трудной задачей. Тем не менее, во многих случаях именно от причины аритмии зависит ее безопасность для жизни больного, дальнейшая тактика лечения.
Предложено множество различных классификаций причин аритмии, однако ни одна из них в настоящее время не является общепринятой. Наиболее приемлемой для пациента мы считаем следующую классификацию. Она основывается на признаке наличия или отсутствия у больного первичного заболевания сердца. Если имеется заболевание сердца, аритмию называют органической, а если заболевания сердца нет — неорганической. Неорганические аритмии принято также называть функциональными.
Органические аритмии
К органическим аритмиям относятся:
Функциональные аритмии
Это также достаточно большая группа, включающая:
Одинаково ли проявляются нарушения ритма сердца?
Все нарушения ритма и проводимости клинически проявляют себя по разному у разных пациентов. Часть больных никаких симптомов не ощущает и узнает о патологии только после планового проведения ЭКГ. Эта часть больных незначительна, так как в большинстве случаев пациенты отмечают явную симптоматику.
Так, для нарушений ритма, сопровождающихся учащенным сердцебиением (от 100 до 200 ударов в мин), особенно для пароксизмальных форм, характерно резкое внезапное начало и перебои в сердце, нехватка воздуха, болевой синдром в области грудины.
Некоторые нарушения проводимости, например пучковые блокады, ничем не проявляются и распознаются только на ЭКГ. Синоатриальная и атрио-вентрикулярная блокады первой степени протекают с незначительным урежением пульса (50-55 в мин), из-за чего клинически могут проявляться лишь незначительной слабостью и повышенной утомляемостью.
Блокады 2 и 3 степени проявляются выраженной брадикардией (меньше 30-40 в мин) и характеризуются кратковременными приступами потери сознания.
Кроме этого, любое из перечисленных состояний может сопровождаться общим тяжелым состоянием с холодным потом, с интенсивными болями в левой половине грудной клетки, снижением артериального давления, общей слабостью и с потерей сознания. Эти симптомы обусловлены нарушением сердечной гемодинамики и требуют пристального внимания со стороны врача.
Разновидности аритмий
Большинство людей под аритмией подразумевает беспорядочные сокращения сердечной мышцы («сердце бьется, как захочет»). Однако это не совсем так. Врач этот термин использует при любом нарушении сердечной деятельности (урежение или учащение пульса), поэтому виды аритмий можно представить следующим образом:
По частоте сердечного ритма различают 3 формы мерцательной аритмии:
На ЭКГ при МА зубец Р не регистрируется, потому что нет возбуждения предсердий, а определяются только предсердные волны f (частота 350-700 в минуту), которые отличаются нерегулярностью, различием формы и амплитуды, что придает электрокардиограмме своеобразный вид.
Причиной МА могут быть:
Частота встречаемости трепетания предсердий (ТП) в 20-30 раз ниже, чем МА. Для него также характерны сокращения отдельных волокон, но меньшая частота предсердных волн (280-300 в минуту). На ЭКГ предсердные волны имеют большую амплитуду, чем при МА.
Интересно, что на одной ЭКГ можно видеть переход мерцания в трепетание и наоборот.
Причины возникновения трепетания предсердий аналогичны причинам формирования мерцания.
Симптомы мерцания и трепетания часто отсутствуют вообще, но иногда отмечаются некоторые клинические проявления, вызванные беспорядочной деятельностью сердца или симптомы основного заболевания, В общем, яркой клинической картины такая патология не дает.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Аритмия
Аритмия — определение, отражающее изменение частоты, регулярности, источника возбуждения сердца и различные виды нарушения его электрической проводимости.
Нарушение сердечного ритма — широко распространенное заболевание современности.
Обилие причинных факторов, разность электро-физиологических механизмов формирования аритмий и топографии зон исполнения данных механизмов, различие ЭКГ-показателей, проявлений и прогноза определяет полиморфизм расстройств сердечного ритма.
Классификация аритмии
Беря во внимание место зарождения электрического импульса и специфику его проведения от узла-пейсмейкера к желудочкам аритмии возможно систематизировать так:
Блокады сердца делят по признаку топографии того участка, где происходит замедление/прерывание движения электрической волны. Их наименования соответствуют локации. Рассматривают синоатриальную, внутрипредсердную, предсердно-желудочковую, внутрижелудочковую блокады.
Врожденные аномалии при наличии дополнительных путей проведения служат основой для возникновение синдромов преэкзитации (предвозбуждения) желудочков.
По прогнозу различают: неопасные аритмии, вероятно опасные, опасные для жизни.
Опираясь на это нарушения дифференцируют на требующие лечения и подлежащие только наблюдению в течение времени.
Этиология возникновения аритмии
Благодатной почвой для начала аритмии может стать довольно длинный список заболеваний, причем как сердечно-сосудистой, так и других систем организма. Это гипертоническая болезнь, ИБС и инфаркт миокарда, сердечная недостаточность, воспалительные, дистрофические заболевания миокарда, пороки клапанов (врожденные и приобретенные), аномалии развития сердца. Часто причиной нарушений ритма является неблагополучие эндокринной системы (гипо- и гиперфункция щитовидной железы, синдром Конна, феохромоцитома, климакс), нервной, бронхолёгочной, пищеварительной систем. Спровоцировать аритмию могут болезни, касающиеся всего организма (анемия, инфекционные заболевания и отравления).
Значимые факторы риска: злоупотребление алкоголя, крепким чаем или кофе, любые формы курения, прием некоторых медикаментов.
Помимо этого голодание, несбалансированная диета, обеднённость пищи витаминами и микроэлементами, обезвоживание, то есть любые обстоятельства нарушения водно-электролитного обмена или кислотно-основного состояния могут привести к сбою нормальной электрической деятельности сердца. Также имеет значение наследственная предрасположенность.
Однако примерно у 1/10 пациентов даже при высококачественном обследовании не удается установить причину аритмии (идиопатическая аритмия).
Симптомы аритмии
Клиника аритмий может быть весьма различной и зависит от формы нарушения. Охарактеризуем наиболее встречаемые.
Аритмии, связанные с нарушением автоматизма синусового узла. Здесь возможны варианты с изменением темпа генерации электрических сигналов и сокращений сердца в сторону возрастания (синусовая тахикардия) или снижения (синусовая брадикардия), а также неравными временными интервалами между систолами (синусовая аритмия). Нормальной ЧСС для здорового взрослого считают от 60 до 90 сокращений в минуту. Тахиаритмия больше 90 уд/мин будет ощущаться учащенным сердцебиением. При брадикардии менее 40 уд/мин беспокоит слабость, головокружение, вероятны обмороки из-за падения перфузии мозга, а при частоте более 40 уд/мин обычно ассимптомна, как и синусовая аритмия.
Ощущением замирания, вздрагивания, «кувыркания», перебоев в работе сердца проявляются эктопические сокращения. Об эктопии говорят, если точкой рождения электрического сигнала не является синусный узел. Если сокращение от эктопического импульса наступает раньше времени, до завершения этапа расслабления сердца, говорят об экстрасистолии. Добавочные очаги возбуждения могут присутствовать на разных уровнях и соответственно генерировать суправентрикулярные (предсердные, предсердно-желудочковые) и желудочковые экстрасистолы. Часто несвоевременные сокращения чередуются с нормальными синусовыми, могут быть одиночными, парными или групповыми.
Три и более систолы кряду, единых в своем несинусовом происхождении, считают эктопическим ритмом (предсердный, атриовентрикулярный, идиовентрикулярный). Когда неестественный очаг возбуждения обладает высокой активностью и, подавляя синусовый, становится водителем ритма, возникает пароксизмальная тахикардия (ЧСС более 140 уд/мин). Больной при этом отмечает интенсивное сердцебиение.
Трепетание — ритмическое сокращение предсердий/желудочков с очень большой частотой (200-400 в мин). Фибрилляция (350-700 уд/мин) — беспорядочное малопрдуктивное сокращение миокарда, по-другому именуемое мерцанием. Трепетание и мерцание предсердий относительно благоприятно. Ввиду тормозящего, фильтрующего действия АВ-узла на желудочки проводится лишь часть электрических возбуждений, благодаря чему они сокращаются с частотой на порядок ниже (обычно не более 160 /мин). Самочувствие страдает сходным с тахикардией и экстрасистолией образом, может присоединяться одышка, головокружение, боль в сердце.
Блокада сердца — ослабление или полное прекращение электрической проводимости определенного участка проводящей системы. Она может появляться и исчезать без лечения (тогда ее именуют преходящей), или быть постоянной. Симптомы здесь зависимы от местоположения, степени блокады, при легких формах отсутствуют, при средних и тяжелых соответствуют нерегулярности ритма, брадиаритмии.
Вообще, отсутствие симптомов аритмии — довольно частое явление, и выявление сбоев ритма происходит случайно при обследовании по другой причине.
Диагностика аритмии
На вооружении медиков состоит несколько способов выявления аритмий и каждый имеет свои особенности.
Лечение аритмии
Нужно ли лечить аритмию? Некоторые из расстройств, как единичные наджелудочковые или желудочковые экстрасистолы при отсутствии органического поражения сердца, неопасны и не требуют лечения. В других случаях от своевременности распознавания и оказания помощи зависит жизнь человека.
Лечение нарушений ритма зависит от этиологии, вида нарушения, состояния больного, наличия противопоказаний для тех или иных методов воздействия.
Выделяют несколько подходов к лечению:
Все лечебные воздействия при нарушении ритма делятся на медикаментозные и немедикаментозные. Подбор фармпрепаратов всегда осуществляется врачом и должен контролироваться повторяющимися регистрациями ЭКГ. Исходя из подхода к лечению, используются лекарства разной направленности действия, часто на помощь приходят антиаритмики. Высокую эффективность показывают амиодарон, соталол, пропафенон, верапамил и др.
Немедикаментозное направление включает электрические методы: кардиоверсия и дефибрилляция, временная и постоянная электростимуляция; радиочастотное разрушение эктопического очага, оперативное лечение органических заболеваний сердца (аномалии развития, пороки клапанов), являющихся причиной развития аритмии.
Важно отметить, что диагностику на всех этапах и лечение нарушений ритма осуществляет только врач. Часто уже при расспросе, объективном обследовании пациента (пальпация пульса, аускультация сердца) удается заподозрить характер аритмии, а дополнительные исследования позволяют уточнить диагноз, причину заболевания и подобрать правильное лечение.
ПРЕДСЕРДНЫЕ ТАХИКАРДИИ
Какие виды предсердных тахикардий можно выделить? Каковы электрокардиографические признаки предсердных тахикардий? Предсердные тахикардии составляют примерно 20% всех наджелудочковых тахикардий. По электрофизиологическим механизмам развития различают
Какие виды предсердных тахикардий можно выделить?
Каковы электрокардиографические признаки предсердных тахикардий?
Предсердные тахикардии составляют примерно 20% всех наджелудочковых тахикардий. По электрофизиологическим механизмам развития различают три типа предсердных тахикардий: автоматическую, триггерную (постдеполяризации) и реципрокную (re-entry). Реципрокные предсердные тахикардии чаще бывают пароксизмальными, а автоматические — хроническими (постоянными или непрерывно рецидивирующими). Кроме того, практически все исследователи сходятся в том, что у детей нарушение автоматизма можно считать преобладающей причиной развития предсердных тахикардий, а сама аритмия у них довольно часто бывает персистирующей или хронической, продолжающейся месяцы, а иногда и годы, и может приводить к развитию кардиомегалии.
Электрокардиографическая диагностика и клинические проявления
Электрокардиографически предсердные тахикардии характеризуются наличием зубца Р, форма которого обычно отличается от его морфологии на синусовом ритме, расположенном перед комплексом QRS суправентрикулярного вида (интервал PR меньше интервала RP). Частота тахикардии у взрослых, как правило, колеблется от 140 до 180 ударов в минуту. С нарастанием частоты предсердного ритма интервал PR может увеличиваться, а зубец Р сливается с предшествующим зубцом Т. Ухудшение атриовентрикулярной проводимости иногда сопровождается развитием АВ-блокады второй степени (периодика Самойлова-Венкебаха) без прекращения тахикардии, что отличает предсердные тахикардии от большинства предсердно-желудочковых реципрокных тахикардий. Хотя на основании клинических и ЭКГ-данных трудно отличить автоматическую предсердную тахикардию от аритмии, развивающейся по механизму re-entry, существует также ряд дифференциально-диагностических признаков. Автоматическая предсердная тахикардия не может вызываться и купироваться электрокардиостимуляцией, что как раз характерно для реципрокных аритмий. Стимуляция предсердий с частотой, превышающей частоту автоматической предсердной тахикардии, только временно подавляет аритмию, после прекращения стимуляции она возобновляется.
Первый зубец Р автоматической предсердной тахикардии похож на последующие зубцы Р. При реципрокной тахикардии форма предсердного комплекса экстрасистолы, с которой, как правило, начинается приступ, отличается от последующих зубцов Р, морфология которых зависит от места циркуляции импульса. В отличие от аритмий, обусловленных механизмом re-entry, частота автоматических предсердных тахикардий чаще постепенно увеличивается. Этот феномен в электрофизиологии образно называют «разогревом» («warms up»). В клинической практике определение электрофизиологического механизма развития предсердной тахикардии необходимо, в основном, только при решении вопроса о применении электрокардиостимуляции.
Векторный анализ предсердного комплекса ЭКГ во время тахикардии помогает установить ее локализацию. Положительный или двухфазный зубец Р в отведении aVL указывает на наличие эктопического очага в правом предсердии, в то время как положительный зубец Р («dome and dart») в отведении V1 и негативный в отведениях V4-V6 — на происхождение аритмии из левого предсердия.
Предсердную тахикардию в ряде случаев приходится дифференцировать с синусовой тахикардией. Дифференциальная диагностика может быть затруднена, но она важна для выбора тактики лечения. Физическая нагрузка и вагусные приемы существенно влияют на частотные характеристики синусовой тахикардии и незначительно или совсем не влияют на них при предсердных тахикардиях. Длительная регистрация ЭКГ у больных с хронической предсердной тахикардией может выявить короткие периоды синусового ритма (особенно в ночное время), что также помогает в дифференциальной диагностике.
Предсердные тахикардии чаще развиваются у больных с органическим поражением сердца. У них диагностируются такие заболевания, как ИБС, инфаркт миокарда, артериальная гипертензия, поражения клапанов сердца, дилятационная кардиомиопатия, легочное сердце и др. Известна роль дигиталисной интоксикации, приема алкоголя и гипокалиемии в появлении предсердных тахиаритмий. В то же время у ряда больных (в первую очередь с автоматической предсердной тахикардией) не диагностируются сердечно-сосудистые заболевания, которые могли бы быть причиной аритмии.
У больных с предсердной тахикардией прогноз, как правило, определяется основным заболеванием. Смертность среди них при отсутствии другой патологии, кроме нарушения ритма сердца, очень низка. Однако если аритмия протекает с высокой частотой, длительно, то даже у больных без органического поражения сердца развивается кардиомегалия, снижается фракция выброса и появляется застойная сердечная недостаточность.
Лечение. Больные с асимптоматическими, редкими, непродолжительными пароксизмами предсердной тахикардии не нуждаются в лечении. Их надо обследовать в целях выявления причины нарушения ритма и устранения ее. Фармакотерапия или немедикаментозное лечение необходимы только больным с тяжелыми приступами аритмии, а также при ее хроническом течении даже при отсутствии нарушений гемодинамики и хорошей переносимости нарушения ритма — из-за высокого риска развития кардиомегалии и сердечной недостаточности. Многие кардиологи при лечении таких больных в настоящее время отдают предпочтение не антиаритмическим препаратам, а интервенционистским вмешательствам, учитывая их высокую эффективность при небольшом количестве осложнений.
Пароксизмы предсердной тахикардии с нестабильной гемодинамикой должны купироваться ЭИТ-разрядом средних энергий (50-100 Дж). Фармакотерапия предсердных тахикардий разработана недостаточно, хотя, в принципе, проводится, как и при других предсердных тахиаритмиях. При стабильной гемодинамике для урежения высокой ЧСС используют препараты, ухудшающие атриовентрикулярную проводимость: антагонисты кальция (верапамил, дилтиазем), бета-блокаторы, сердечные гликозиды или их комбинацию. Эффективность данных лекарств в плане восстановления и удержания синусового ритма мала. Если пароксизм остается, то восстановление синусового ритма проводится в/в введением антиаритмиков 1А, 1С и III классов (новокаинамида, пропафенона, амиодарона, соталола и др.), а при реципрокной предсердной тахикардии с этой целью можно использовать электрокардиостимуляцию.
В целях предупреждения повторных приступов аритмии, по нашему опыту и данным литературы, в первую очередь следует применять препараты 1С и III классов (пропафенон, флекаинид, энкаинид, амиодарон, соталол), менее эффективны такие антиаритмики 1А класса, как хинидин, дизопирамид, новокаинамид, аймалин [1, 2, 3]. K. Koike et al. (13), оценивая на протяжении нескольких лет эффективность 5 антиаритмических препаратов различных классов, а также дигоксина и его сочетаний с пропранололом, метопрололом, хинидином при автоматической предсердной тахикардии у детей, пришли к выводу, что целесообразно начинать терапию этого нарушения ритма сердца с соталола, так как он в 75% случаев восстанавливал синусовый ритм или значительно урежал частоту желудочковых сокращений. При его неэффективности или наличии противопоказаний, по мнению авторов, надо использовать антиаритмики 3-го класса (за исключением этмозина, который малоэффективен при АПРТ) или амиодарон. Хронические предсердные тахикардии в большинстве случаев с трудом поддаются моно- и комбинированной антиаритмической терапии. ЭИТ в этом случае также неэффективна. Если не действуют антиаритмики, у больных с хронической предсердной тахикардией необходимо добиться снижения частоты желудочковых сокращений для предотвращения развития застойной сердечной недостаточности. С этой целью используются верапамил, дилтиазем, сердечные гликозиды или даже амиодароны (возможны их комбинации); кроме того, следует решать вопрос о проведении немедикаментозного лечения.
Радиочастотная катетерная деструкция успешно используется для лечения предсердных тахикардий независимо от электрофизиологического механизма ее развития (автоматическая, триггерная или реципрокная) и локализации (правое или левое предсердие). Основным показанием для радиочастотной катетерной деструкции является неэффективность фармакотерапии или нежелание больного длительно принимать антиаритмические препараты. В США, по некоторым данным, эффективность подобного вмешательства составляет 75%, а число осложнений — 0,8% [4]. Деструкция атриовентрикулярного соединения с имплантацией кардиостимулятора или его «модификация» (частичное разрушение) проводится при неэффективности радиочастотной катетерной деструкции очага аритмии или невозможности ее проведения. У больных с симптоматическими рецидивирующими наджелудочковыми тахикардиями, купирующимися электрокардиостимуляцией, у которых медикаментозное лечение и радиочастотная катетерная деструкция оказались неэффективными, возможна имплантация антитахикардиального электрокардиостимулятора. Хирургические вмешательства (изоляция, резекция или деструкция аритмогенной зоны) выполняются в настоящее время редко, в случае несостоятельности радиочастотной катетерной деструкции или если планируется проведение другой кардиохирургической операции.
Синоатриальная реципрокная тахикардия
Одной из форм предсердной тахикардии, которая несколько отличается по своему клиническому течению, электрофизиологической и ЭКГ-диагностике, а также фармакотерапии, является синоатриальная реципрокная тахикардия (sinus nodal reentrant tachycardia). Развитие синоатриальной реципрокной тахикардии связано с циркуляцией волны возбуждения в синусовом узле с включением в ряде случаев в цепь циркуляции близлежащего участка миокарда правого предсердия.
Эта аритмия, как правило, носит пароксизмальный характер, а частота сердечного ритма при ней варьирует от 100 до 220 ударов в минуту, но в общем она меньше, чем при других наджелудочковых тахикардиях, и в большинстве случаев не превышает 150 ударов в минуту. Приступы тахикардии в этом случае чаще всего короткие (от 5-20 комплексов до нескольких минут), затяжные приступы наблюдаются очень редко. Говорить об истинной распространенности синоатриальной реципрокной тахикардии трудно. Частота выявления синоатриального re-entry, по данным большинства исследователей, составляет от 2 до 10% среди всех суправентрикулярных тахикардий. Данных, свидетельствующих о более широком ее распространении, значительно меньше. Так, САРТ диагностировали у 11 из 65 больных (16,9%) с наджелудочковыми тахикардиями, подвергшихся внутрисердечному электрофизиологическому исследованию [5].
Так как механизм развития синоатриальной реципрокной тахикардии связан с повторным входом волны возбуждения, она успешно вызывается и купируется экстрастимуляцией предсердий (иногда даже желудочков) и учащающей стимуляцией предсердий. В отличие от большинства предсердных тахикардий зубец Р, расположенный перед комплексом QRS, идентичен или очень похож на тот, который регистрируется при синусовом ритме. Интервал PR короче интервала RP. Внезапное начало и в большинстве случаев внезапное прекращение приступа, а также возможность его купирования вагусными приемами (синусовая тахикардия и ПРТ ими не прекращаются) могут служить важными дифференциально-диагностическими признаками синоатриальной реципрокной тахикардии.
Поскольку частота приступов при синоатриальной реципрокной тахикардии обычно небольшая, а сами приступы непродолжительные, она может протекать бессимптомно и не требовать лечения. Купирующая и профилактическая антиаритмическая терапия симптоматической синоатриальной реципрокной тахикардии напоминает ту, которая проводится при предсердно-желудочковой узловой реципрокной тахикардии. Купирование начинают с вагусных приемов (проба Вальсальвы, массаж каротидного синуса), а при резистентности к ним вводят в/в антиаритмики: АТФ 10-20 мг (аденозин 6-12 мг, очень быстро) или антагонисты кальция (верапамил 5-10 мг или дилтиазем 0,25-0,35 мг/кг в течение 2 мин). Возможно в/в применение дигоксина, бета-блокаторов и амиодарона. При нестабильном состоянии больного (тяжелые ангинозные боли, значительное снижение АД, сердечная астма или отек легких) выполняется экстренная электрическая кардиоверсия (первый разряд мощностью 50-100 Дж). Пароксизмы тахикардии могут успешно купироваться электрокардиостимуляцией. Для профилактики приступов синоатриальной реципрокной тахикардии в первую очередь используют верапамил, дилтиазем, бета-адреноблокаторы, дигоксин, а также антиаритмические препараты III класса — амиодарон и соталол. Есть сообщения об эффективном применении радиочастотной катетерной деструкции очага аритмии.
Многоочаговая (хаотическая) предсердная тахикардия
Многоочаговая предсердная тахикардия диагностируется у 0,13-0,4% госпитализированных взрослых больных. Чаще ею болеют пожилые люди (средний возраст составляет более 70 лет). Данное нарушение ритма регистрируется приблизительно в одинаковой пропорции у мужчин и женщин. Более чем у 60% больных с многоочаговой предсердной тахикардией диагностируются заболевания легких. Наиболее часто встречаются хронические обструктивные заболевания легких. Реже аритмия выступает как осложнение острой пневмонии, тромбоэмболии легочной артерии, опухолей легких. Такие лекарственные средства, как эуфиллин, изопротеренол, применяемые при лечении хронических обструктивных заболеваний легких, могут играть определенную роль в возникновении аритмии, а также служить причиной ее более тяжелого течения. Кроме легочной патологии, у таких пациентов часто находят сердечно-сосудистые заболевания (ИБС, АГ, реже клапанные пороки сердца и др.), сопровождающиеся застойной сердечной недостаточностью. Важно отметить, что во многих случаях (по некоторым данным, до 70%) нарушения углеводного обмена сопровождают многоочаговую предсердную тахикардию. Смертность среди взрослых больных с многоочаговой предсердной тахикардией высока и составляет 29-62%. Причиной смерти обычно являются тяжелые заболевания, которыми страдают большинство больных с многоочаговой предсердной тахикардией, а не само нарушение ритма.
Электрокардиографическими критериями диагностики многоочаговой предсердной тахикардии являются:
Форма зубцов P зависит от локализации эктопического очага аритмии и изменений внутрипредсердной проводимости.
Чаще всего многоочаговую предсердную тахикардию приходится дифференцировать с фибрилляцией предсердий. В отличие от последней при многоочаговой предсердной тахикардии четко видны зубцы Р изменяющейся формы и изолиния между ними.
В ведении больных с многоочаговой предсердной тахикардией важное место занимают лечение основного заболевания и коррекция предрасполагающих к ее развитию факторов: борьба с инфекцией при обострении хронического заболевания легких, лечение сердечной недостаточности, нормализация кислотно-щелочного равновесия и электролитных нарушений, упорядочение применения агонистов бета-адренергических рецепторов и производных метилксантина. Эти мероприятия иногда позволяют нормализовать ритм даже без использования антиаритмических препаратов.
Антиаритмическая терапия многоочаговой предсердной тахикардии связана с большими трудностями. Некоторые исследования показали неэффективность хинидина, новокаинамида, лидокаина и фенитоина. Сердечные гликозиды также малоэффективны и часто вызывают интоксикацию из-за наличия у больных гипоксии и ряда тяжелых метаболических нарушений. Электроимпульсная терапия не восстанавливает синусовый ритм, и поэтому ее применение неэффективно.
Анализ работ по антиаритмическому лечению многоочаговой предсердной тахикардии показывает, что наиболее эффективны в урежении, конвертации ритма и профилактике рецидивов аритмии, вероятно, верапамил, бета-блокаторы (однако они противопоказаны пациентам с бронхоспастическим синдромом) и амиодарон [6, 7, 11]. Существует небольшое количество исследований, посвященных изучению влияния артиаритмиков 1С класса на многоочаговую предсердную тахикардию. Так, в частности, описывается случай купирования тахикардии благодаря внутривенному введению флекаинида 57-летнему больному, у которого верапамил, метапролол, соталол, дизопирамид и некоторые другие антиаритмические препараты оказались неэффективны [8]; показана возможность успешного парентерального и перорального использования пропафенона при этом виде аритмии в педиатрической практике [9]. Получены интересные данные относительно высокой купирующей эффективности сернокислой магнезии (в ряде случаев в сочетании с препаратами калия): у 7 из 8 больных с многоочаговой предсердной тахикардией (87,7%) восстановлен синусовый ритм при в/в введении в течение 5 ч от 7 до 12 г MgSO4. При этом надо отметить, что снижение уровня магния и калия в плазме крови наблюдалось только у 3 больных [10].
Таким образом, фармакотерапию многоочаговой предсердной тахикардии целесообразно начинать с бета-блокаторов (если отсутствуют противопоказания к ним) или верапамила, при их неэффективности использовать амиодарон и антиаритмики 1С класса, а для купирования аритмии возможно также в/в введение сернокислой магнезии.