Энцефалит и боррелиоз что это
Клещевой энцефалит и болезнь Лайм-Боррелиоза
Клещи Екатеринбург
Вакцинация от вируса клещевого энцефалита приводит к выработке антител против этой инфекции, для эффективной защиты необходимо, чтобы в крови человек был определенный уровень (титр) антител.
Чтобы узнать, готов ли Ваш организм к встрече с клещом, нужно как можно раньше сделать простой анализ крови на определение титра антител, который покажет наличие и уровень защитных антител к вирусу клещевого энцефалита.
Укусил клещ с боррелиозом, что делать?
Если укус клеща произошел, или у Вас есть на это подозрения, нужно действовать быстро, в первую очередь необходимо удалить тело клеща (если он обнаружен) вместе с носиком, используя пинцет или подобный инструмент, категорически нельзя капать на клеща масло, спирт или пытаться раздавить его.
Если Вам не удалось удалить клеща самостоятельно или он не обнаружен, необходимо срочно обратиться в ближайший травмпункт или медицинское учреждение. Медицинский работник произведет правильное удаление клеща, будет назначено дальнейшее обследование и лечение.
Для диагностики заболевания после укуса клещом или при подозрении проводится исследование клеща на наличие возбудителей клещевого энцефалита и Лайм-Боррелиоза. При проведении данного анализа возможны три варианта:

В нашей клинике мы традиционно каждый сезон предлагаем исследование крови на антитела к инфекциям, исследование клеща на все самые распространенные виды возбудителей клещевого энцефалита и Лайм-Боррелиоза по специальным ценам – от 432 рублей до 2500 рублей.
Энцефалит и боррелиоз: Чем опасны клещи и как от них защититься
Сезон клещей в Новосибирской области уже начался, поэтому пренебрегать этой потенциальной опасностью не стоит
Клещи – распространённые в Новосибирской области паразиты, которые переносят опасные заболевания. Ежегодно в регионе регистрируют тысячи укусов клещей, часть из которых оказывается заражена энцефалитом или боррелиозом.
«Царьград Новосибирск» разобрался, какие клещи опасны для человека, что за заболевания они переносят, и как себя от них уберечь.
А какие клещи опасны?
Сами по себе клещи – это огромный подкласс паукообразных, который включает в себя более 54 тысяч видов. Большинство из них имеют микроскопический размер тела – от 0,08 мм до 1 мм, а большая часть живет в почве и играет важную роль переработки мертвой растительности. Однако среди них есть и большинство паразитарных видов, которые присасываются к живым организмам и питаются их кровью.
Для человека самым опасным являются иксодовые клещи, которые являются паразитом позвоночных животных, в том числе и человека. Большинство укусов клещей в России приходятся на два вида – собачьего клеща (ixodes ricinus) и таёжного клеща (Ixodes persulcatus).
Членистоногое проходит через целый ряд преобразований на протяжении своей жизни, однако для человека опасны исключительно взрослые особи. При этом на всех стадиях своего развития паразиты питаются кровью, однако на каждой стадии развития – только раз, не считая взрослых самцов.
Клещи предпочитают сидеть в высокой траве, небольших кустах, иногда – на земле, однако членистоногое никогда не поднимается выше полуметровой высоты. Потому истории про то, как клещи падают на людей с деревьев – абсолютный миф. Паразиты цепляются за человека, когда тот проходит мимо.
Любимыми местами паразитов являются шея, грудь, подмышечные впадины и паховые складки. При присасывании клещ прокусывает кожу и впускает под неё хоботок, покрытый слюной. Она имеет обезболивающий эффект, а так же препятствует сворачиванию кожи. При этом через некоторое время слюна твердеет и буквально «цементирует» место укуса – из-за этого клеща очень тяжело достать.
Сам укус клеща для человека не опасен – самым неприятным последствием является зуд и боль в месте укуса. Опасными являются инфекции, которые переносят клещи – энцефалит и боррелиоз, также называемый болезнью Лайма.
Клещевой энцефалит
Клещевой энцефалит – природно-очаговая вирусная инфекция, которая переносится иксодовыми клещами. По статистике, носителями вируса являются лишь 6% паразитов, а заболеть от зараженной особи могут от 2 до 6% укушенных людей.
Энцефалит поражает вещество, оболочки головного и спинного мозга, вызывая отек и их разрушение. У большинства переболевших возникают необратимые неврологические и психиатрические осложнения, не исключён и летальный исход.
Заболевание начинает развиваться незаметно. Инкубационный период при укусе составляет 7-21 день, а при попадании клеща в пищу – 4-7 дней. После этого у человека начинается повышение температуры, недомогание, боли в мышцах. Позднее – головная боль, тошнота и рвота.
После этого возникает восьмидневная ремиссия, после которой у 20-30% больных начинается вторая фаза, в ходе которой развивается поражение нервной системы. Возвращается лихорадка, происходят нарушения сознания, расстройства чувствительности, различные моторные нарушения вплоть до паралича.
При этом против клещевого энцефалита не существует способов специфического лечения, а потому все силы по борьбе с инфекцией направляются на профилактику – вакцинацию и введение сыворотки сразу после укуса.
Клещевой боррелиоз или болезнь Лайма
Клещевой боррелиоз – еще одно переносимое клещами заболевание, которое вызывают бактерии группы Borrelia. При этом по распространению боррелиоз встречается даже чаще, чем энцефалит.
Болезнь проявляется неспецифично – озноб, повышение температуры тела, головная боль, ломота в мышцах, выраженная слабость и утомляемость. Появляется ощущение скованности в шее, у части больных – тошнота и рвота. На месте присасывания клеща появляется эритема – большое красное пятно, которое окружено «кольцом».
Дальнейшее развитие довольно индивидуально и начинается спустя месяцы. Проявляются поражения неврологической и сердечно-сосудистой системы, а спустя примерно полгода – поражение кожи, суставов, менингиты, психозы, судороги.
При этом заболевание не считается полностью смертельным – исход полностью зависит от своевременности и адекватности лечения, причем благодаря лекарствам удается избежать развития заболевания.
Специфической профилактики против клещевого боррелиоза не существует, а потому усилия сводятся к обработке территорий от клещей.
Как защитить себя от клещей?
Учитывая высокую активность клещей весной и их большое распространение в Новосибирской области, перед каждой поездкой на природу стоит предпринимать меры предосторожности.
Уберечь себя от укусов клеща можно следующим образом:
Для защиты животных используйте специальные противоклещевые ошейники, которые отпугивают членистоногих. Кроме того, не стоит приносить домой из леса ветки и весенние цветы, в которых могут спрятаться клещи.
После каждого посещения природы нужно обязательно осматривать тело. Особое внимание обращайте на шею, грудь, подмышечные впадины и область паха. При этом клещи могут присосаться к коже головы, а потому необходимо внимательно осматривать волосяной покров.
Отдельно заметим, что ни в коем случае нельзя пытаться раздавить клеща голыми руками. Инфекция может попасть через микротравмы
Вакцинация от клещевого энцефалита
Один из способов защитить себя от энцефалита – пройти вакцинацию. Сформированный иммунитет позволяет перенести заболевание либо полностью бессимптомно, либо в легкой форме.
Как ранее сообщал «Царьград Новосибирск», вакцинация от клещевого энцефалита в Новосибирской области началась еще 1 апреля. Чтобы поставить прививку, достаточно обратиться в поликлинику по месту жительства через регистратуру.
Прививание проходит в несколько этапов. В первый год вакцинации ставятся две дозы препарата с интервалом в две недели, третья ставится спустя год после второго укола. Для поддержания иммунитета рекоммендуется проходить ревакцинацию каждые три года.
Иммунитет считается сформировавшимся спустя две недели после второй дозы вакцины – с этого момента можно посещать лес.
При этом учтите, что прививка от клещевого энцефалита не спасает от боррелиоза – против него нет специфической профилактики. По этой причине, даже пройдя полный курс вакцинации, не стоит допускать укусов клещей.
Что делать в случае укуса?
Если клещ все же присосался, то не стоит паниковать. Главное – ни в коем случае не пытаться выдернуть клеща из кожи. Так вы можете оторвать его тельце, а головка останется внутри тела. Также, присосавшихся клещей нельзя пытаться смыть бензином, керосином или маслом – они не помогают достать паразита и не позволяют в будущем провести его обследование.
По словам экспертов, лучше всего сделать петлю из нитки и накинуть её на место присасывания клеща. После концы нити нужно свести и осторожно прокрутить по часовой стрелке. Также облегчить изъятие паразита поможет кусочек льда, положенный на место укуса.
После этого паразита необходимо положить в герметичную емкость. Клеща необходимо доставить на исследование в лабораторию – обследовать его на наличие возбудителей заболеваний можно в течение 1-3 суток после укуса.
При обнаружении у клеща возбудителей энцефалита человеку назначают курс иммуноглобулинов, которые значительно снижают риск развития заболевания. Для получения препарата бесплатно необходимо наличие страховки. В противном случае, стоимость иммуноглобулина придется оплатить.
При обнаружении у паразита боррелий, врачи назначают специфическую этиотропную терапию. Самого больного помещают под врачебный контроль в стационар и отпускают домой в том случае, если серьезные проявления заболевания миновали.
Клещевой боррелиоз: болезнь на всю жизнь?
Клещевой энцефалит — опасное вирусное заболевание, поражающее центральную нервную систему, — вряд ли нуждается в представлении, особенно в связи с недавним всплеском заболеваемости. А вот к проблеме другой, но уже бактериальной, инфекции, также переносимой клещами, внимание врачей и ученых России было привлечено сравнительно недавно
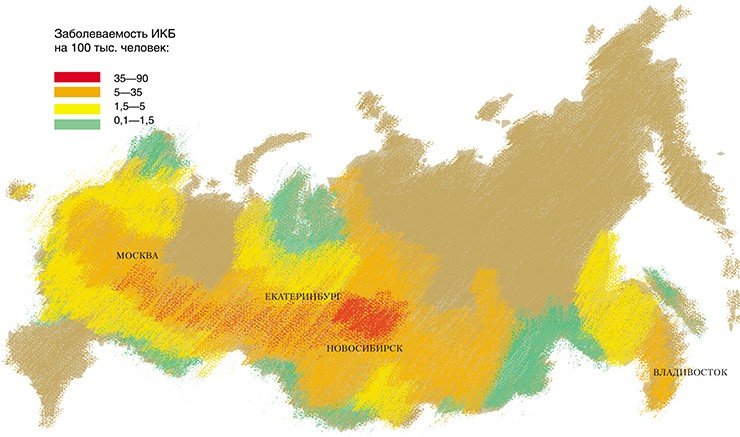
В России боррелиоз (или болезнь Лайма, как ее называют в США) был впервые серологически (т. е. на основе наличия специфических антител) выявлен сотрудниками научно-исследовательского института эпидемиологии и микробиологии им. Н. Ф. Гамалеи РАМН под руководством Э. И. Коренберга в 1985 г. Но только в 1991 г. иксодовые клещевые боррелиозы (ИКБ) были включены в официальный государственный перечень заболеваний, регистрируемых на территории России.
Наиболее распространенным этот недуг признан в США: ежегодно там заболевает более 16 тыс. человек. Рост заболеваемости боррелиозом в настоящее время наблюдается и во многих странах Европы.
Возбудитель — спирохета
Уже из самого названия видно, что переносчиками этой болезни, также как и клещевого энцефалита, являются клещи. В США болезнь Лайма переносят клещи Ixodes scapularis (в 1982 г. американский исследователь В. Бургдорфер именно от этих клещей впервые изолировал самих инфекционных агентов — боррелий); в Европе эту функцию выполняют клещи Ixodes ricinus, а у нас — печально известные таежные клещи Ixodes persulcatus.
Возбудитель боррелиоза — спирохета комплекса под пышным латинским названием Borrelia burgdorferi sensu lato (s. l.) — состоит в близком родстве с трепонемой — возбудителем всем известного сифилиса — и лептоспирой — возбудителем лептоспироза, серьезного заболевания, которому подвержены многие виды животных, и человек в том числе. Все перечисленные спирохеты имеют сходный внешний вид и по форме напоминают извитую спираль.
К сегодняшнему дню на основании генетических и фенотипических различий выделено 12 видов боррелий, но опасными для человека до недавнего времени считалось только три вида: B. burgdorferi sensu stricto (s.s.), B. afzelii и B. garinii. Однако в последнее время появились сообщения, что от больных ИКБ был выделен еще один вид — B. spielmanii, что говорит о возможной патогенности и этого вида.
Боррелии способны не только передвигаться под кожей, но и проникать в кровеносные сосуды, перемещаясь с током крови во внутренние органы. Не является для них преградой и гематоэнцефалический барьер, защищающий кровеносные сосуды мозга
Боррелии распространены по регионам мира неравномерно. В России основное эпидемиологическое значение имеют два вида — B. afzelii и B. garinii, которые обнаружены в обширной лесной зоне от Прибалтики до Южного Сахалина.
В Институте химической биологии и фундаментальной медицины изучение боррелий было начато в 2000 г. Исследования, проведенные совместно с Институтом систематики и экологии животных СО РАН, направленные на выявление видового разнообразия боррелий, циркулирующих в природных очагах ИКБ Новосибирской области, позволили установить ряд фактов. Помимо широко распространенных B. afzelii и B. garinii были обнаружены редко встречающиеся генетические варианты этих видов.
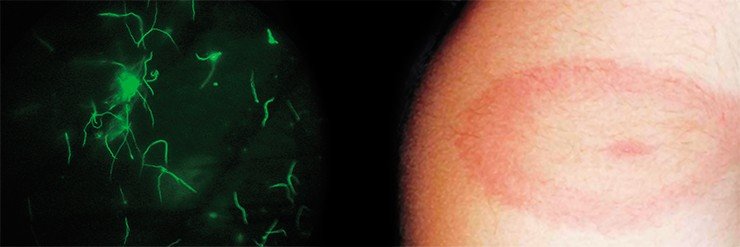
Согласно данным световой микроскопии, зараженность таежных клещей боррелиями на территории Новосибирской области составляет 12—25 %. При микроскопическом исследовании фиксированных и витальных препаратов боррелии были выявлены как у взрослых клещей, собранных с растений, так и у частично или полностью напитавшихся личинок и нимф.
Поскольку эти спирохеты были обнаружены на всех стадиях развития клещей — от личинок до взрослых особей (имаго), все они могут служить источниками заражения. Цикл переноса возбудителя начинается с процесса питания неинфекционного клеща на инфицированном животном. Клещи, зараженные боррелиями, при следующем кормлении способны передавать эти микроорганизмы здоровым животным, а также продолжать воспринимать дополнительную «порцию» спирохет от инфицированных млекопитающих. На ранних этапах развития клеща в данный процесс вовлечены мелкие млекопитающие; взрослые клещи начинают питаться на крупных млекопитающих, и кроме того могут «покушаться» на человека, заражая его.
Проникнув в тело млекопитающего вместе со слюною клеща, спирохеты начинают усиленно размножаться в кожных покровах на месте укуса. Они способны не только передвигаться под кожей, но и проникать в кровеносные сосуды, перемещаясь с током крови во внутренние органы. Не является для них преградой и гематоэнцефалический барьер: размножаясь в спинномозговой жидкости, боррелии становятся причиной тяжелых нейроинфекций.
Первая стадия — обратимая
Иксодовый клещевой боррелиоз — полисистемное заболевание, при котором возможны поражения кожи, опорно-двигательного аппарата, нервной и сердечно-сосудистой систем. Характер клинических проявлений заболевания зависит от его стадии. Условно выделяют три стадии боррелиозной инфекции, хотя четко различить их не всегда удается. Заболевание, как правило, развивается последовательно, переходя из одной стадии в другую.
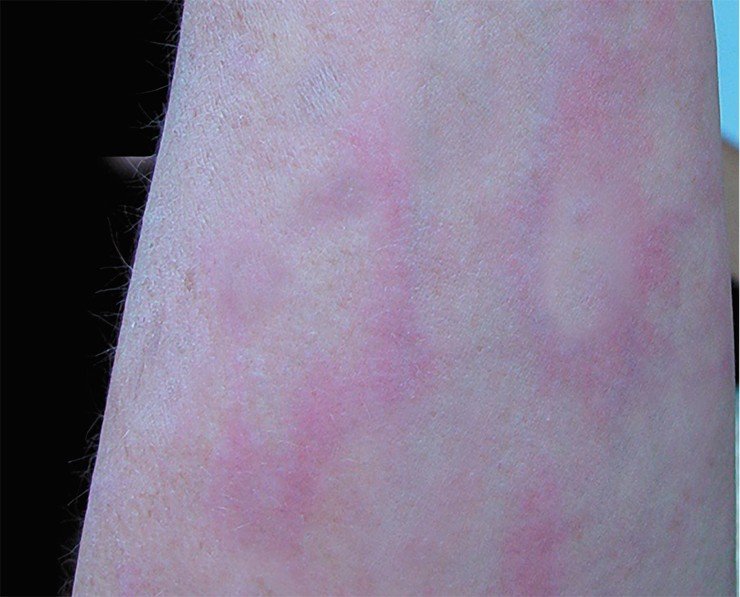
Первая стадия длится от 3 до 30 дней. За этот отрезок времени на коже (в области укуса клеща) вследствие воспалительной реакции может появиться красное кольцо, которое так и называется: кольцевая мигрирующая эритема. Начинается она с небольшого пятна в месте присасывания клеща, которое постепенно мигрирует к периферии. В типичных случаях центр пятна светлеет, а периферические участки образуют яркий красный валик в виде кольца неправильной формы диаметром до 15 см.
Исследования кожных проб, взятых из разных участков эритемы, свидетельствуют о том, что в центре эритемного кольца боррелии практически отсутствуют, но, как правило, они всегда обнаруживаются на периферии. По сравнению с другими воспалительными изменениями эритема может сохраняться на коже в течение достаточно длительного промежутка времени.
Примерно у четверти больных кожные проявления заболевания сопровождаются такими симптомами, как: озноб, сонливость, мышечная слабость, боли в суставах и увеличение лимфатических узлов. Это сигнализирует о том, что боррелии распространяются по организму. Однако у большинства больных с эритемой ранние стадии болезни не сопровождаются симптомами интоксикации. К тому же, существует и так называемая безэритемная форма, которая, как правило, начинается остро и осложнена высокой температурой, болью в суставах и головной болью.
Также нужно отметить, что отсутствие симптомов болезни в первое время после укуса клеща не исключает развития болезни в будущем. При проведении своевременного лечения на первой стадии заболевания возможно полное выздоровление.
Лечение поздней стадии боррелиоза, развивающейся через полгода — год после заражения, требует длительного курса антибактериальной терапии. И борьба с хронической болезнью не всегда бывает успешной
Вторая стадия боррелиоза развивается в среднем через 1—3 месяца после инфицирования. К этому времени боррелии с током крови и лимфы попадают в различные органы и ткани, такие как: мышцы, суставы, миокард, спинной и головной мозг, а также селезенка, печень, сетчатка глаза, — и поражают их. Вот почему данную стадию характеризует столь значительное разнообразие клинических проявлений заболевания: неврологических, сердечных, кожных и т. д.
Признаки поражения нервной системы проявляются в виде менингита, моно- и полиневритов, очень часто — неврита лицевого нерва и др. Многие из этих симптомов могут наблюдаться одновременно. Наиболее частым неврологическим проявлением можно назвать менингополирадикулоневрит (синдром Баннаварта), характеризующийся парезом лицевого нерва. Кроме того, на этой стадии у некоторых больных могут появиться вторичные эритемы.
Наконец, третья стадия боррелиоза развивается через полгода — год после проникновения инфекции в организм. Чаще всего встречаются поражения суставов (хронический артрит), кожи (атрофический акродерматит) и хронические поражения нервной системы (хронический нейроборрелиоз). Лечение поздней стадии боррелиоза требует длительного курса антибактериальной терапии, однако впоследствии у некоторых больных с артритами признаки хронической инфекции наблюдаются в течение месяцев и даже нескольких лет после курса лечения антибиотиками.
Иммунный ответ
В развитие боррелиозной инфекции, как правило, вовлечено несколько патогенных механизмов. Некоторые синдромы, такие как менингит и радикулит, вероятно, отражают результат прямой инфекции органа, а вот артрит и полиневрит могут быть связаны с непрямыми эффектами, вызванными вторичным аутоиммунным ответом.
Иммунный ответ организма на боррелиозную инфекцию проявляется по-разному. Для контроля над распространением инфекции организм использует как врожденный (неспецифическая резистентность), так и адаптивный специфический иммунный ответ, т. е. выработку специфических антител против инфекционного агента. В течение первых двух недель после начала болезни у большинства пациентов действительно обнаруживаются иммуноглобулины против определенных антигенов боррелий — инфекционных белков, запускающих в организме механизм иммунного ответа.
Еще в 90-х гг. прошлого века в США были проведены первые исследования, направленные на разработку антиборрелиозной вакцины. Но и на сегодняшний день эффективной вакцины, предохраняющей от этого опасного заболевания, не существует. Вероятно, трудности с получением безопасных вакцин имеют отношение к особенностям иммунного ответа, наблюдаемого при боррелиозной инфекции. Он может инициировать выработку антител против некоторых собственных белков организма, т. е. вызвать опасные аутоиммунные реакции.
Причиной подобного иммунного ответа является молекулярная мимикрия, сходство (например, между липопротеином боррелий OspA и белком адгезии hLFA-1α), который вырабатывается нашими Т-клетками в синовиальной оболочке, выстилающей внутренние поверхности суставов. Так, осложнения, возникающие после проведения вакцинации вакциной на основе липопротеина OspA, в большинстве случаев проявлялись в виде артритов и аутоиммунных ревматоидных артритов. Работа по созданию приемлемой, безвредной и в то же время эффективной вакцины продолжается до сих пор.
Как диагностировать ИКБ?
Диагностику ИКБ обычно проводят на основании так называемого эпидемиологического анамнеза (установления факта посещения леса, укуса клеща), а также клинических признаков заболевания, главным из которых является наличие мигрирующей эритемы.
Особую сложность для диагностики представляют заболевания, протекающие в безэритемных формах, одновременно с другими инфекциями, переносимыми клещами, например клещевым энцефалитом или анаплазмозом. В клинической практике известны случаи, когда у больного одновременно были выявлены безэритемная форма боррелиоза и клещевого энцефалита, которые привели его к повторной госпитализации по причине осложнений.
Случаи безэритемных форм можно диагностировать только с помощью лабораторных тестов. Выделение боррелий из проб кожи, проб сыворотки крови, спинномозговой или синовиальной жидкостей на специальные среды методом культивирования требует наличия специальных условий, дорогостоящих реактивов, занимает много времени, а главное — малоэффективно.
Первые исследования, направленные на разработку антиборрелиозной вакцины, были проведены еще в 90-х гг. прошлого века.
Но и на сегодняшний день эффективной вакцины против этого опасного заболевания не существует
Микроскопические исследования используются обычно при проведении анализа зараженности боррелиями клещей, но практически не применяются при диагностике ИКБ, поскольку в тканях и жидкостях организма инфицированного человека боррелии не накапливаются в таких количествах, чтобы их можно было обнаружить под микроскопом.
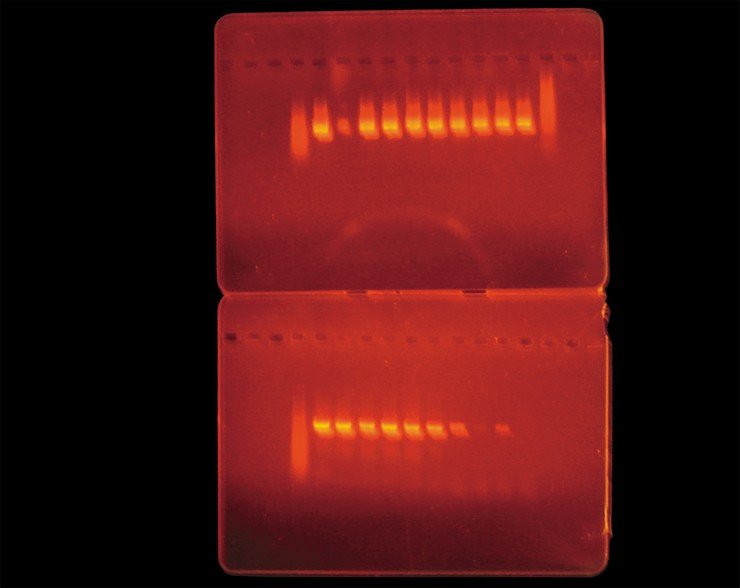
Для выявления боррелий может использоваться полимеразная цепная реакция (ПЦР), проведение которой позволяет обнаружить ДНК возбудителя. При проведении таких исследований нами было показано, что число боррелий, содержащихся в одном клеще, варьирует от одной до шести тысяч. Однако в настоящее время метод на основе ПЦР, как и все остальные методы диагностики боррелиоза, использовать в качестве самостоятельного теста для диагностики заболевания не рекомендуется, поскольку в данном случае чувствительность этого метода недостаточна, что может привести к так называемым «ложноотрицательным» результатам.
Тем не менее, при проведении совместных работ с Муниципальной инфекционной больницей № 1 г. Новосибирска было показано, что на ранней стадии болезни, до начала лечения, в комплексной диагностике заболевания метод ПЦР вполне применим наряду с иммунологическими методами анализа.
Для своевременного выявления смешанной инфекции определение ДНК необходимо проводить в первые четыре недели после присасывания клещей. Однако отрицательный результат, который при этом может быть получен, не исключает наличия заболевания и через 3—6 недель требует проведения серологических тестов (на специфические антитела).
Выявление антител к белкам боррелий сегодня и является основным способом лабораторной диагностики. В США и в странах Европы для повышения надежности серодиагностики боррелиоза было рекомендовано использовать двухступенчатую схему тестирования сывороток крови, однако в России двухступенчатый подход не применяется из-за отсутствия отечественных тест-систем. Кроме того, иммуноглобулины из сыворотки крови больных ИКБ могут по-разному реагировать с основными белками разных видов боррелий, поэтому критерии тестирования, разработанные для одной страны, могут быть непригодны для другой.
В России сейчас широко применяют серологические методы детекции: иммуноферментный анализ (ИФА) и реакцию непрямой иммунофлюоресценции (РНИФ), диагностическая значимость которых сопоставима. Однако применение второго метода может быть ограничено тем, что существует вероятность перекрестных реакций с близкородственными боррелиям микроорганизмами, в частности с Treponema palladium, возбудителем сифилиса. В целом же эффективность выявления у больных антител даже с помощью применения комбинации современных серологических тестов зависит от стадии заболевания.
Так что же такое боррелиоз — обычная инфекция или болезнь на всю жизнь? В действительности этот недуг не так безобиден, как представляется на первый взгляд.Иногда инфицирование организма боррелиями вызывает тяжелые отдаленные последствия, заболевания, которые только при ближайшем рассмотрении удается связать с боррелиозом, ранее перенесенным пациентами.
Благоприятный исход этого серьезного бактериального заболевания, переносимого клещами, во многом зависит от проведения своевременной, адекватной диагностики и соответствующей терапии. И лечение ИКБ должно заключаться не в бездумном приеме антибиотиков, как это иногда случается. Это — дело профессионалов, которые способны выявить не только клиническую симптоматику, но также индивидуальные особенности течения болезни и наличие сопутствующих заболеваний.