Как повысить ферритин при нормальном гемоглобине
Белок Ферритин
Записаться на прием
Задать вопрос онлайн
Заказать обратный звонок
Низкий уровень ферритина
Какие симптомы указывают на то, что стоит проверить уровень ферритина?
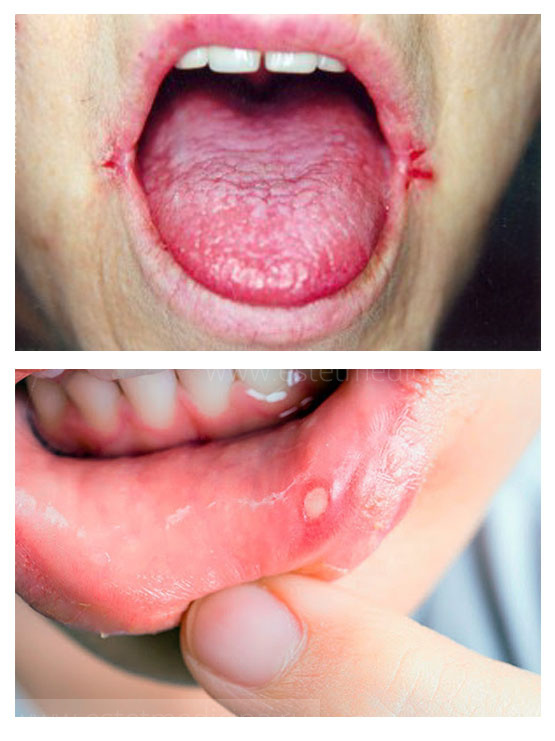
Полость рта. Заеды в уголках рта, сухие, обветренные губы, рецидивирующие и долго не проходящие стоматиты. Повреждение кончика языка, пощипывание, кислый вкус – это происходит не только из-за рефлюкса и эзофагита, но и когда слизистая в полости рта не может восстановиться.
Желудок. Язвы, эрозии, неприятный запах изо рта, который не проходит на фоне полученного медикаментозного лечения.
Кишечник. Частые поносы, жидкий или кашицеобразный стул, газообразование и вздутие.
Помимо лечения ЖКТ, в обязательном порядке стоит проверить уровень ферритина.
Влагалище и уретральный канал. Непроходящий и рецидивирующий кандидоз, цистит, который может протекать без болевого синдрома.
Лимфостаз. Лимфа на 80% состоит из белка – ферритина. Она представляет собой транспортную жидкость, которая забирает токсины из места интоксикации и доставляет их в кровь. Таким образом происходит самоочищение организма. Нарушение этого процесса имеет несколько проявлений – это отеки и частые, либо длительные простудные заболевания. Отеки наиболее выражены в первой половине дня, самостоятельно проходят к обеду или к вечеру. Отекает не только лицо, но и конечности. Простудные заболевания имеют вялотекущий характер, рецидивируют.
Плохое заживление кожи. Низкий уровень ферритина приводит к плохой выработке коллагена. Кожа теряет свои защитные свойства, так как содержащего в ней коллагена недостаточно, чтобы противостоять ультрафиолету, перемене температур (холод или жара). На коже могут образовываться пигментные пятна, в том числе по типу витилиго. Снижается тургор. Небольшие раны и порезы не заживают длительное время. На местах повреждений образуются пятна, которые не проходят в течение 2-3 лет. После пластических операций вместо незаметных швов образуются рубцы, иногда с пигментацией. При нанесении татуажа, вместо желаемого черного оттенка может получиться зеленоватый или серый, который к тому же будет плохо держаться. Асимметрия лица при введении ботокса также может возникнуть по причине низкого уровня коллагена в коже.
Как восполнить уровень ферритина?
Препараты железа не повышают уровень ферритина, по причине того, что ферритин является белком. Пациенты, которые принимали препараты железа в течение 2-3 месяцев, либо получили железо внутривенно, сталкиваются с тем, что уровень железа в крови повышен, тогда как уровень ферритина не изменился. Несмотря на то, что ферритин можно получить из пищи, восполнить недостаток подобным способом не получится. Необходимо принимать искусственные препараты. При стационарном лечении пациент получает капельницы с плазмой и плазмозамещающими растворами. В амбулаторных условиях для повышения уровня ферритина используются спирулина, хлорелла и коллаген.
Водоросли с пирулина и хлорелла
Спирулина и хлорелла – это сине-зеленые пресноводные водоросли. Они не содержат йод, поэтому могут назначаться пациентам с заболеваниями щитовидной железы. Спирулина и хлорелла идентичны по химическому составу. Отличие состоит в процентном соотношении микроэлементов и электролитов в их составе. В хлорелле белка содержится на 30% меньше, чем в спирулине. Коллаген может приводить к кристаллизации желчи и мочи. Если у пациента в анамнезе желчнокаменная болезнь или сладжирование желчи на фоне длительного приема контрацептивов и гормонов, то коллаген назначается коротким курсом, не более 1 месяца, под контролем УЗИ желчного пузыря в динамике. Поэтому из трех препаратов предпочтение отдается спирулине, как наиболее эффективному и безопасному.
Курс приема спирулины в среднем 3 месяца. Препарат принимают по 3 000 мг (единоразово) в сутки. Уровень ферритина необходимо проверять в динамике. Анализ сдается через 1 месяц приема. Если уровень ферритина повысился минимум на 20 единиц, можно говорить о положительной динамике и продолжать принимать препарат еще на протяжении 2-х месяцев. При повышении на 5-10 единиц необходимо увеличивать дозировку до 5 000 мг (единоразово) в сутки, либо комбинировать с коллагеном. Контрольный анализ также через 1 месяц приема. Курс необходимо повторять 1 раз в полгода, так как запас белка расходуется на обеспечение нормального функционирования организма, его нужно периодически восполнять.
Не рекомендуется давать спирулину детям в качестве профилактики. Прежде, чем принимать препарат стоит проверить уровень ферритина.
Белковая недостаточность. Почему не повышается уровень ферритина на фоне проводимой терапии?
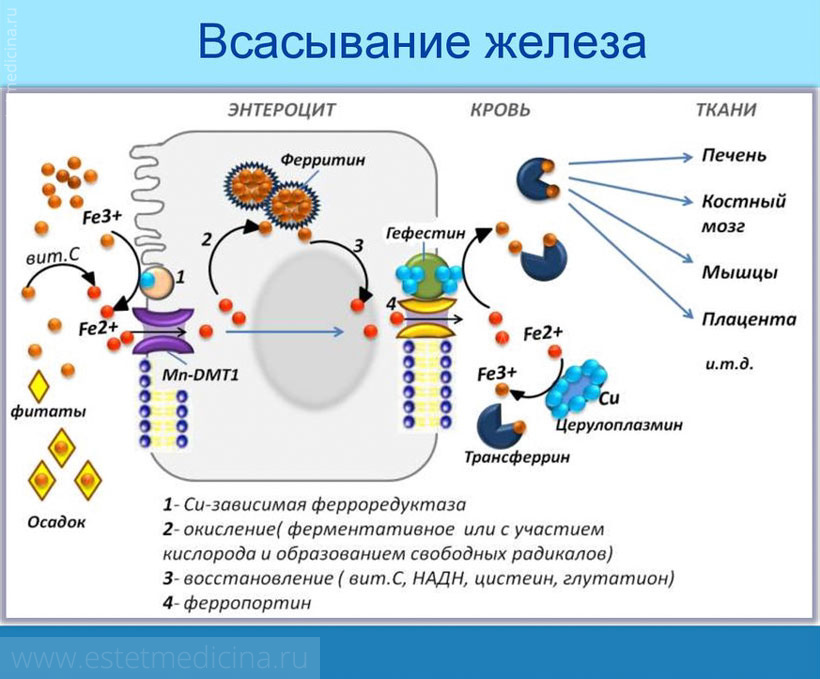
Где и как всасывается железо?
Железо, содержащееся в продуктах растительного и животного происхождения, всасывается в двенадцатиперстной и тощей кишках. Для этого железо должно пройти ряд превращений в желудке.
Попадая в желудок, под воздействием соляной кислоты пищевые белки должны расщепиться до аминокислот. Этот процесс называется денатурацией или первичным гидролизом белка. Синтезу аминокислот и накоплению белка в организме способствуют витамины В12 и В6 (фолиевая кислота), всасываемость которых зависит от кислотности в желудке. В норме pH составляет 2,8, вне желудка – 3,5.
Остались вопросы? Свяжитесь с нами:
Что происходит при низкой кислотности в желудке?
Низкая кислотность в желудке приводит к ухудшению расщепления белка. Трехвалентное железо не превращается в двухвалентное, и, попадая в кишечник в неизмененном виде, плохо всасывается. При низкой кислотности снижается выработка в желудке внутреннего фактора Кастла. Это белок, который превращает витамин В12 в усваиваемую форму и переносит его в кишечник. При низкой кислотности практически полностью разрушается витамин В9 (фолиевая кислота), а он необходим для синтеза аминокислот и всасывания витамина В12.
Что влияет на выработку соляной кислоты?
Функция гипоталамуса тесно связана с функцией щитовидной железы и гипофиза. При нарушениях белок из пищи не будет всасываться.
Комплексный подход: ферритин, гормоны, железо, фолиевая кислота, ТТГ
Для эффективного лечения, помимо уровня ферритина, необходимо проверить гормональный фон, уровень сывороточного железа, витаминов В12 и В9 (фолиевой кислоты). При низком уровне железа и витаминов В12 и В9 только препаратами белка повысить уровень ферритина не получится. Проблему необходимо решать в комплексе. Стоит отметить, что уровни меди, кальция, витамина С особенной роли в этом процессе не играют.
Ферритин и щитовидная железа
Выработка ферритина зависит от гормонального фона, и, в частности, от работы щитовидной железы. Гормоны щитовидной железы влияют на синтез эритроцитов, всасываемость железа в желудке и на усвоение витаминов В12 и В9.
Среди всех заболеваний щитовидной железы есть 2 заболевания, которые характеризуются нарушением гормонального фона:
низкий уровень концентрации гормонов щитовидный железы – гипотиреоз;
повышенная выработка гормонов щитовидной железа – гипертиреоз.
Как влияет гипотиреоз на уровень ферритина:
обновление эритроцитов замедляется. Чем реже обновляются эритроциты, тем меньше высвобождается железа, или катаболического ферритина;
снижается кислотность в желудке. В такой среде не образуется анаболический ферритин, иными словами, трехвалентное железо не превращается в двухвалентное. Оно либо плохо, либо совсем не усваивается в кишечнике;
фактор Кастла, необходимый для усваивания витаминов В12 и В9, вырабатывается в меньшем количестве;
гормоны тесно взаимосвязаны, снижение уровня одно из них непременно приводит к снижению уровня другого. Уровень тиреотропного гормона (ТТГ) зависит от уровня гормонов тироксина (Т4) и трийодтиронина (Т3). На них в свою очередь оказывает воздействие фермент тиреопероксидазы, на которую влияет уровень железа в крови.
Умственное развитие ребенка (при вынашивании) напрямую зависит от уровня фолиевой кислоты, ферритина и тиреотропного гормона (ТТГ)
Женщинам с низким уровнем ферритина необходимо дополнительно обследовать функцию щитовидной железы. Это особенно важно при планировании беременности, так как умственное развитие ребенка напрямую зависит от уровня фолиевой кислоты, ферритина и тиреотропного гормона (ТТГ).
Когда низкий уровень ферритина сохраняется продолжительное время (1 год и более), это оказывает негативное воздействие на работу щитовидной железы. В последствии из-за дисфункции щитовидная железа не будет давать ферритину повышаться. Поэтому необходимо одновременно повышать уровень ферритина и корректировать функцию щитовидной железы. Бесполезно принимать препараты белка, если уровень ТТГ не будет между 1 и 2 микро-международных единиц на миллилитр (мкМЕ/л).
Остались вопросы? Свяжитесь с нами:
Повышенный уровень ферритина и витамина В12
Как понижение, так и повышение уровня ферритина связано с нарушением гормонального фона, а именно функции щитовидной железы и гипофиза. Есть еще ряд причин, которые могут спровоцировать рост уровня ферритина.
Причины повышения уровня ферритина:
повышение гормона пролактина при гиперпролактинемии;
сниженный уровень ТТГ при гипертиреозе;
острые и хронические заболевания печени. Определять причину повышения ферритина в данном случае должен лечащий врач. К примеру, хронический холецистит и гепатиты не во всех случаях являются причиной повышения уровня ферритина;
наследственное заболевание – гиперхроматоз. При этом заболевании железо, содержащееся в продуктах питания, всасывается в избыточном количестве, распределяется в тканях, где разрушается. Это приводит к интоксикации и повышению уровня ферритина;
гемолитическая анемия – заболевание крови, при котором идет патологическое повреждение и последующий распад эритроцитов;
воспалительные процессы в организме, онкологические заболевания (рак костного мозга, молочных желез, лимфома Ходжкина);
прием комбинированных оральных контрацептивов. Прием эстрогена на протяжении более чем 6 месяцев;
злоупотребление диетами, голодание;
бесконтрольный прием поливитаминов, БАДов, препаратов железа (особенно в инъекционной форме – внутривенно или внутримышечно);
в ряде случаев прием алкоголя.
Причины повышения уровня витамина В12:
Человек рождается с нормальным уровнем витамина В12. Причина повышенного уровня витамина В12 банальна – это передозировка. Нельзя принимать витамин В12 не сдав анализ. При нормальном уровне витамина В12 дополнительный прием «для профилактики» приведет к избыточному накоплению.
Как снизить повышенный уровень ферритина и В12?
Снизить повышенный уровень ферритина и витамина В12 лекарственным путем не получится. Антидота не существует. Применяется тактика выжидания. Пациент обследуется на наличие сопутствующих заболеваний. В случае выявления назначается лечение. При этом уровень ферритина и витамина В12 наблюдается в динамике. Если через 1,5 месяца анализ показывает, что уровень снизился, то можно говорить о хорошей динамике, и стоит еще 1 раз сдать анализ через 1,5 месяца, чтобы подтвердить результат. Если же уровень, наоборот, стал еще выше, то необходимо дообследовать пациента.
Для этих методов есть противопоказания, применение любого из них нужно обсудить с лечащим врачом.
Перед прохождением курса гирудотерапии необходимо сдать кровь на свертываемость (коагулограмму). Людям с высоким давлением и сахарным диабетом также необходимо предварительно проконсультироваться с врачом.
В настоящее время существует два метода кровопускания: забор крови из вены и Хиджама. Забор венозной крови осуществляется исключительно в процедурном кабинете под контролем врача. Минимальное количество забираемой крови 150-200 мл, максимальное – 300 мл. Процедуру повторяют 2 раза с интервалом в 1 неделю. В методике Хиджама используются банки. Происходит это следующим образом: на коже делается надрез, кровь отсасывается с помощью банок.
Что касается временного исключения красного мяса из рациона, если не получается полностью отказаться от этого продукта, стоит хотя бы уменьшить потребление. Красное мясо (говядина, свинина, баранина, конина, верблюжатина и другое мясо животных) стоит употреблять 1 раз в 10 дней, или хотя бы 1 раз в неделю. Если человек совсем не может исключить красное мясо, то можно добавлять в рацион белое мясо (птица, кролик, рыба). Однократный прием в количестве 150-200 гр. 2 раза в неделю, в первой половине дня, либо не позднее 16:00.
Железодефицитная анемия: взгляд гематолога и гинеколога. Оптимизируем диагностику и лечебную тактику
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Железодефицитная анемия (ЖДА) — приобретенное заболевание, которое характеризуется сниженным содержанием железа в сыворотке крови, тканевых депо, костном мозге, что главным образом обусловлено потерей крови (носовые, желудочно-кишечные кровотечения и др.). Женщины относятся к группе риска по развитию ЖДА, что связано не только с физиологической ежемесячной кровопотерей, вынашиванием и кормлением ребенка, но и рядом гинекологических заболеваний, приводящих к истощению запасов железа и анемии. В статье описаны механизмы развития, диагностические критерии заболевания, клиническая картина ЖДА, а также возможные последствия перегрузки железом. Ввиду высокой медицинской и социальной значимости проблемы анемии у беременных представлены данные о распространенности ЖДА в этой когорте женщин, а также возможные осложнения для матери и плода. Освещены современные возможности лечения анемии с применением пероральных и парентеральных препаратов железа, показания к их назначению. Профилактика развития железодефицита и эффективные способы его коррекции — реальные, выполнимые задачи, позволяющие повысить уровень здоровья и качество жизни женского населения.
Ключевые слова: анемия, железодефицитная анемия, диагностика, беременность, латентный железодефицит, перегрузка железом, лечение, железа фумарат.
Для цитирования: Лукина Е.А., Ледина А.В., Роговская С.И. Железодефицитная анемия: взгляд гематолога и гинеколога. Оптимизируем диагностику и лечебную тактику. РМЖ. Мать и дитя. 2020;3(4):248-253. DOI: 10.32364/2618-8430-2020-3-4-248-253.
1 National Medical Research Center of Hematology, Moscow, Russian Federation
2 Russian University of Peoples’ Friendship, Moscow, Russian Federation
3 Russian Association of Genital Infections & Neoplasia, Moscow, Russian Federation
4 Lapino Clinical Hospital “Mother & Child”, Moscow region, Russian Federation
Iron-deficiency anemia (IDA) is an acquired disease characterized by the reduced levels of iron in the serum, tissues, and bone marrow that mainly result from hemorrhages (e.g., nasal, gastrointestinal etc.). Women are at risk for IDA due to the physiological monthly loss of blood, childbearing, and breastfeeding but also due to various gynecological disorders leading to iron depletion and anemia. The paper describes the pathogenic mechanisms, diagnostic criteria, and clinical presentations of IDA and the potential consequences of iron overload. Considering a high medical and social importance of anemia in pregnancy, the data on IDA prevalence in this cohort as well as the potential complications both for the mother and the child are addressed. Current therapeutic approaches for anemia using peroral and parenteral iron preparations and their indications are highlighted. The prevention of iron deficiency and the effective options of its correction are viable tasks which allow f or improving the health and quality of women’s life.
Keywords: anemia, iron-deficiency anemia, diagnosis, pregnancy, latent iron deficiency, iron overload, treatment, iron (II) fumarate.
For citation: Lukina E.A., Ledina A.V., Rogovskaya S.I. Iron-deficiency anemia: a view of hematologist and gynecologist. Optimizing diagnostic and treatment approach. Russian Journal of Woman and Child Health. 2020;3(4):248–253. DOI: 10.32364/2618-8430-2020-3-4-248-253.
Введение
Анемия — глобальная мировая проблема: примерно 25–30% людей страдают этим заболеванием, при этом половина всех анемий обусловлена дефицитом железа [1, 2]. Диагностическими критериями анемии, по данным ВОЗ, являются показатели гемоглобина ниже 130 г/л у мужчин всех возрастов и женщин в постменопаузе, для небеременных женщин репродуктивного возраста менее 120 г/л, для беременных — менее 110 г/л. Эти стандарты ВОЗ используются врачами большинства стран в целях профессиональной согласованности [3, 4].
По степени тяжести, в соответствии c уровнем гемоглобина (Hb), выделяют анемию легкой степени (Hb≥90 г/л), средней степени (Hb 90–70 г/л), тяжелой степени (Hb 69–50 г/л) и крайне тяжелую анемию ( 40–60 мкг/л). Для лечения и профилактики используют пероральные препараты солей железа, наиболее часто — сульфат железа, в последние годы активно применяются также железа фумарат, железа глюконат или комбинированные препараты. Количественный и качественный состав лекарственных препаратов железа сильно варьирует, в зависимости от этого препараты делятся на высоко- и низкодозированные, односоставные и комбинированные. В соответствии с рекомендацией ВОЗ оптимальная доза железа для лечения ЖДА составляет 120 мг/сут, для профилактики железодефицита — 60 мг/сут [7]. Примерно у 20% пациентов на фоне лечения развиваются понос или запор, которые купируют симптоматической терапией. Признаки раздражения желудка, такие как тошнота и дискомфорт в эпигастральной области, минимизируют, принимая препараты железа во время еды или снижая их дозу. Применение высокодозированных препаратов железа сопровождается увеличением частоты побочных эффектов со стороны ЖКТ. Длительность лечения определяется глубиной исходного железодефицита и может варьировать от 1 мес. до 3 мес. [6–9, 19].
В настоящее время накапливаются доказательства того, что низкодозированные препараты железа, применяемые короткими курсами (2 нед. в месяц) или в альтернативном режиме (через день в течение месяца), имеют более высокую эффективность и меньшую частоту побочных эффектов, чем применявшиеся ранее высокодозированные препараты, в т. ч. в виде повторных (2–3 раза в день) приемов [7, 33, 34].
Важно подчеркнуть, что высокие дозы лекарственных препаратов железа могут ассоциироваться с окислительными цитотоксическими эффектами неабсорбированного железа в отношении слизистой оболочки кишечника, что клинически проявляется такими побочными явлениями, как тошнота, рвота, запор или диарея. К другим неблагоприятным эффектам неабсорбированного железа относятся нарушения состава микробиома кишечника с уменьшением количества лакто- и бифидобактерий и увеличением числа потенциальных патогенов (Enterobacteriaceae), что влечет за собой развитие воспаления и диареи [31]. Модификация режима приема препаратов железа, например переход с ежедневного на альтернативный и с 2–3-разового на одноразовый, может повысить эффективность лечения и улучшить его переносимость [33–35].
Примером современного лекарственного препарата железа является комбинированный препарат Ферретаб ® комп. Одна капсула препарата включает 3 мини-таблетки, содержащие железа фумарат 163,56 мг (эквивалент 50 мг железа), 1 мини-таблетку фолиевой кислоты 0,54 мг (эквивалент 0,5 мг сухого вещества) и вспомогательные компоненты. Мини-таблетка фолиевой кислоты растворяется в течение нескольких минут и быстро всасывается в тощей кишке. Железо встроено в инертный матрикс мини-таблетки, что позволяет избежать высоких концентраций при высвобождении и препятствует раздражению слизистой оболочки. Всасывание железа происходит непосредственно в двенадцатиперстной кишке и верхних отделах тощей кишки. В процессе пассажа мини-таблетки через кишечник происходит непрерывное высвобождение и всасывание железа, обеспечивающее пролонгированное действие препарата при однократном ежедневном приеме.
Преимуществом препарата является его комбинированный состав: активное двухвалентное железо (железа фумарат) и фолиевая кислота, которая является витамином-кофактором кроветворения, необходимым для роста и дифференцировки эритроидных клеток костного мозга. Это повышает эффективность лечения, что продемонстрировано в метаанализе в 2015 г. [36]. При беременности фолиевая кислота защищает организм плода от действия тератогенных факторов [37].
Препарат не имеет специфического вкуса и запаха железа, не окрашивает зубную эмаль, обладает хорошей переносимостью и удобен для применения: 1 таблетка в сутки.
Лечение парентеральными препаратами железа рекомендуется при ЖДА в случаях неэффективности, плохой переносимости или наличия противопоказаний к применению пероральных лекарственных препаратов железа [4, 6, 7, 9]. Применение внутривенных препаратов железа показано в первую очередь при расстройствах всасывания вследствие предшествующей обширной резекции кишечника, при воспалительных заболеваниях кишечника (язвенный колит, болезнь Крона) и синдроме мальабсорбции, при хронической болезни почек в преддиализном и диализном периодах, а также при необходимости получить быстрый эффект в виде восполнения запасов железа и повышения эффективности эритропоэза (например, перед большими оперативными вмешательствами) [6, 7, 9, 27].
Внутривенные инфузии препаратов железа сопряжены с опасностью анафилактического шока (в 1% случаев), развитием перегрузки железом и токсических реакций, связанных с активацией ионами железа свободнорадикальных реакций биологического окисления (перекисное окисление липидов).
Внутримышечное введение препаратов железа давно не используется из-за низкой эффективности, развития местного гемосидероза и опасности развития инфильтратов, абсцессов и даже миосаркомы в месте введения.
Заключение
Дефицит железа и ЖДА являются глобальными проблемами здравоохранения, приводящими к снижению качества жизни и ухудшению прогноза хронических заболеваний. ЖДА можно легко диагностировать и излечить, но врачи часто упускают заболевание из виду. При назначении терапии важен индивидуальный выбор лекарственного препарата железа, учитывающий возраст больных, причину развития железодефицита, дозировку препарата и удобство применения Важно проводить мониторинг эффективности лечения по восстановлению показателей гемограммы и динамике сывороточных показателей обмена железа. ЖДА редко приводит к смерти, но ее влияние на здоровье человека значительно, поэтому своевременная диагностика и лечение, а также профилактика развития железодефицита — вполне выполнимые задачи, позволяющие повысить уровень здоровья женского населения.
Редакция благодарит ООО «АЦИНО РУС» за оказанную помощь в технической редактуре настоящей публикации.
Editorial Board is grateful to LLC “ACINO RUS” for the assistance in technical edition of this publication.
Сведения об авторах:
Лукина Елена Алексеевна — д.м.н., профессор, заведующая отделением орфанных заболеваний ФГБУ «НМИЦ гематологии» Минздрава России; 125167, Россия, г. Москва, Новый Зыковский пр-д, д. 4; ORCID iD 0000-0002-8774-850X.
Ледина Антонина Виталиевна — д.м.н., доцент кафедры акушерства и гинекологии РУДН; 117198, Россия, г. Москва, ул. Миклухо-Маклая, д. 6; вице-президент Российской ассоциации по генитальным инфекциям и неоплазии (РАГИН); 121165, Россия, г. Москва, Кутузовский просп.,
д. 35; врач Клинического госпиталя Лапино «Мать и дитя»; 143081, Россия, Московская обл., д. Лапино, 1-е Успенское шоссе, д. 111; ORCID iD 0000-0001-6354-0475.
Роговская Светлана Ивановна — д.м.н., профессор, президент Российской ассоциации по генитальным инфекциям и неоплазии (РАГИН); 121165, Россия, г. Москва, Кутузовский просп., д. 35.
Контактная информация: Лукина Елена Алексеевна, e-mail: elenalukina02@gmail.com. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 08.09.2020, поступила после рецензирования 01.10.2020, принята в печать 26.10.2020.
Elena A. Lukina — Doct. of Sci. (Med.), Head of the Department of Orphan Diseases, National Medical Research Center of Hematology; 4, Novyy Zykovskiy pass., Moscow, 125167, Russian Federation; ORCID iD 0000-0002-8774-850X.
Antonina V. Ledina — Doct. of Sci. (Med.), associate professor of the Department of Obstetrics & Gynecology, Russian University of Peoples’ Friendship; 6, Miklukho-Maklaya str., Moscow, 117198, Russian Federation; Vice-President of the Russian Association of Genital Infections & Neoplasia; 35, Kutuzovskiy av., Moscow, 121165, Russian Federation; doctor, Lapino Clinical Hospital “Mother & Child”; 111, 1 st Uspenskoe road, Lapino village, Moscow region, 143081, Russian Federation; ORCID iD 0000-0001-6354-0475.
Svetlana I. Rogovskaya — Doct. of Sci. (Med.), Professor, President of the Russian Association of Genital Infections & Neoplasia; 35, Kutuzovskiy av., Moscow, 121165, Russian Federation.
Contact information: Elena A. Lukina, e-mail: elenalukina02@gmail.com. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 08.09.2020, revised 01.10.2020, accepted 26.10.2020.
Только для зарегистрированных пользователей