Малигнизация что это желудка
Малигнизация что это желудка
Пилородуоденальные стенозы являются следствием рубцевания при заживлении язвы или плотного инфильтрата в области активной язвы. С клиникой картины стеноза могут протекать также шмиденовские деформации желудка. Наиболее часто стриктура располагается в луковице двенадцатиперстной кишки или в области пилорического канала. В зависимости от степени нарушения эвакуации из желудка различают компенсированные и декомпенсированные стенозы.
Компенсированные стенозы характеризуются умеренным нарушением эвакуации (барий задерживается до 4—6 ч). Вначале может отмечаться даже ускоренная эвакуация из желудка. В этом периоде наблюдается усиленная перистальтика гипертрофированных мышц желудка. За счет этого, несмотря на сужение, хотя и значительно медленнее, желудок еще справляется с эвакуацией пищи. Клинически в этой стадии отмечаются тяжесть после еды в эпигастральной области, иногда видимая на глаз перистальтика. Из-за повышения давления в желудке н гнпермоторики нередко развивается картина недостаточности кардии (изжога, срыгивание пишей, отрыжка). Временами может наблюдаться рвота, но она еще не носит регулярного характера.
Заболевание можно заподозрить уже при опросе больного. Диагноз подтверждается рентгенологическим исследованием, при котором выявляются задержка эвакуации бария и гипермоторпка желудка. Важно тщательно изучить облаете» сужения, определить точное местоположение стриктуры, протяженность ее и по возможности, особенно при наличии выраженного болевого синдрома, указывающего па активную язву, постараться выявить ее.
Декомпенсированный стеноз характеризуется резким нарушением эвакуации из желудка (барии задерживается в желудке свыше 6 часов, в течение суток и более), резким расширением желудка, его атонией, значительным ухудшением общего состояния больных. Пиша в желудке застаивается: нередко в резко растянутом желудке содержится несколько литров застойного, зловонного содержимого, появляется отрыжка с запахом тухлых яиц. Больной жалуется на выраженную тяжесть в эпигастрии, отрыжку тухлым, регулярную рвоту, которая вначале возникает непроизвольно. Позднее, с нарастанием атонии желудка, больной сам вызывает рвоту. Натощак отмечается симптом «шума плеска». Вследствие потери большого количества жидкости, белка и солей больные быстро истощаются. Боли, которые наблюдались ранее, нередко стихают и превалируют симптомы нарушения эвакуации. В других случаях, когда стеноз обусловлен язвенным инфильтратом, болевой синдром может быть резко выражен. Отмечаются сгущение крови, снижение содержании хлоридов и калия в крови, развивается ацидоз. Диурез уменьшается. Кислотность желудочного сока при рП-метрнн обычно повышена.
В терминальной стадии наступают резкое обезвоживание и истощение (кахексия), развивается тяжелый энтероколит, который проявляется диареей, дерматитом, деменцией. В некоторых случаях из-за потери кальция может разниться тетания. Прогноз в таких запущенных случаях определить весьма сложно, но все же благодаря современным реанимационным мероприятиям ряд больных удастся вывести из крайне тяжелого состояния и успешно оперировать.
Обычно диагноз легко установить клинически, исходя из симптомов нарушения эвакуации из желудка и клиники язвенной болезни в анамнезе. При рентгенологическом исследовании определяются нарушение эвакуации из желудка, расширение и атония его. Дифференциальный диагноз следует проводить со злокачественной опухолью, в пользу которой могут говорить короткий анамнез и отсутствие в прошлом классической клиники язвенной болезни. Диагноз уточняют при гастроскопическом исследовании.
Малигнизация язвы
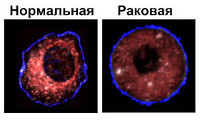
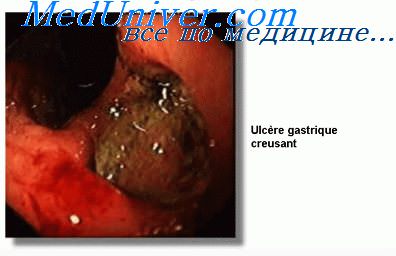
Язвы желудка в 15—20% случаев подвергаются раковой дегенерации. Особо неблагоприятны в этом плане язвы большой кривизны и препилорического отдела желудка. Около 90% язв большой кривизны оказываются злокачественными. Малигнизации чаще подвергаются каллезные язвы у больных старше 40 лет. Язва диаметром более 1,5 см должна рассматриваться как потенциально злокачественная. Малигнизация чаше начинается в крае язвы, реже со дна се.
Совершенно надежных признаков раковой дегенерации нет. Отчетливые симптомы ее, как правило, появляются слишком поздно. И все же некоторые признаки могут помочь врачу установить озлокачествление язвы, во всяком случае заподозрить его и подвергнуть больного тщательному обследованию: 1) локализация язвы (язвы большой кривизны, препилорические и кардиальные следует считать потенциально злокачественными н особенно тщательно обследовать подобных больных); 2) диаметр язвы более 1,5 см; 3) длительный язвенный анамнез; 4) доказанное снижение желудочной кислотности. Последний признак следует принимать во внимание только в том случае, если исследование желудочного сока проведено достаточно надежными способами (рН-метрия, фракционное исследование). Важным указанием на возможность малигнизации служит изменение характера болевого синдрома, которое обычно проявляется исчезновением его периодичности и постоянными тупыми болями. Иногда боли почти полностью исчезают. Во всяком случае следует принимать во внимание любое изменение характера привычных болей, что больные обычно отмечают достаточно отчетливо. Неэффективность 4—6-недельного курса интенсивного лечения также должна вызывать подозрение на малнгнизацию.
Необходимо помнить, что ликвидация язвенной ниши, устанавливаемая при контрольном рентгенологическом исследовании, может наступить вследствие заполнения ее растущей опухолью.
Начальные признаки малигнизации рентгенологически уловить практически не удается. Рентгенологические признаки (подрытость краев язвы, инфильтрация, дефект наполнения) появляются позже. Ведущее значение в диагностике начальной стадии малигнизации принадлежит гастроскопии с биопсией. Для исследования надо брать кусочки ткани из нескольких мест язвы, помня о том, что малигнизация может начинаться в какой-либо одной точке. Отрицательный ответ биопсии еще не означает, что малигнизации нет, поскольку пораженный участок может не попасть в зону биопсии. Если клинически, рентгенологически и эндоскопически у такого больного все же невозможно исключить озлокачествлеиие, эндоскопию и биопсию следует повторить. Если и после повторного исследования остаются сомнения, больного следует оперировать, так как не только доказанная малигнизация, но и обоснованное подозрение на нее служит показанием к оперативному вмешательству. Только такой подход позволит избежать роковых ошибок.
Язвенная болезнь желудка или двенадцатиперстной кишки
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Это хроническое заболевание, морфологическим субстратом которого является рецидивирующее повреждение желудочной стенки или стенки 12-перстной кишки, которое возникает в результате нарушения механизмов регуляции желудочной секреции.
Что такое язвенная болезнь желудка и 12-перстной кишки?
В полость желудка регулярно поступает набор веществ, которые являются пептическими агрессорами: соляная кислота, ферменты. Их действие направлено на расщепление пищевых продуктов. Для того, чтобы эти вещества не повредили стенку желудка или 12-перстной кишки, в желудке вырабатывается специальный защитный фактор, который состоит из слизи и бикарбонатов.
Хронический характер патологии предусматривает чередование обострений и ремиссий. Обострения возникают на фоне физических и психических перегрузок, нарушений диеты, вредных привычек. Язвенная болезнь чаще поражает мужчин. Работоспособный возраст основной группы пациентов с язвой желудка указывает на социальную и экономическую значимость проблемы.
Причины язвы желудка
Различают этиологические факторы заболевания и факторы риска, которые повышают вероятность возникновения язвы. Среди причин язвенной болезни различают следующие:
Среди лекарственных препаратов, которые разрушают слизистую оболочку желудка, особо следует выделить нестероидные противовоспалительные препараты (НПВП). Длительное лечение с их помощью, без надлежащей защиты слизистой, приводит к возникновению язв, кровотечениям из них.
Факторы, которые способствуют появлению язвы:
Симптомы, которыми проявляется язвенная болезнь при наличии язвы
Симптомы недуга обычно проявляются достаточно ярко, что дает возможность своевременно выявить заболевание и начать соответствующее лечение. Главным симптомом является боль, в зависимости от характера боли можно понять, где именно локализуется язва. Время возникновения болевых ощущений также важно. Для язвенной болезни с локализацией язвы в желудке характерны так называемые “голодные боли”, которые появляются натощак, а также через несколько часов после еды.
Если поражен кардиальный отдел желудка (он примыкает к пищеводу), то болевые ощущения возникают ближе к солнечному сплетению спустя 20 минут после еды. Нередко боль распространяется и на грудную клетку в области сердца, что может сбить с толку и стать причиной для постановки такого ошибочного диагноза как сердечный приступ при попытке самодиагностики. Подобная локализация язвенной болезни никогда не сопровождается болевым синдромом после физической нагрузки.
Поражение язвой пилорического отдела желудка (ближе к 12-перстной кишке) вызывает длительную острую боль, проявляющуюся в приступах. Иногда продолжительность одного приступа может составлять более 40 минут. Боль развивается через час после еды. Может возникать ночью. Часто возникают диспептические симптомы: тошнота, чувство вздутия, рвота. Язва этой локализации 5-10% озлокачествляется. Также частыми бывают осложнения, пенетрация, прободение, кровотечение, стеноз привратника за счет рубцовой деформации.
10-15 % язв локализуются в антральным отделе, расположенном между пилорическим и кардиальным. При этом, если дефектное образование находится в малой кривизне желудка, пациент будет ощущать сильную боль в левом подреберье спустя 1-1,5 часа после еды. Стабилизация состояния наступает после того, как содержимое желудка переварено. Большинство таких больных испытывают боль вечером.
Локализованный в большой кривизне желудка язвенный дефект характеризуется менее выраженной клиникой, встречаются реже, чаще у пожилых, и в 50% случаев имеют злокачественный характер, причем, обнаружить такую язву достаточно трудно.
Непрекращающаяся ноющая боль, испытываемая преимущественно вечером и ночью, может свидетельствовать о расположении дефектного образования в антральном отделе. В этом случае болевой синдром не соотносится с приемом пищи.
Характер боли при язве 12-перстной кишки характеризуется тем, что она появляется через 1,5-2 часа после еды, часто ночью. Эта локализация язвы чаще встречается у мужчин до 40 лет. Более значим для этой категории больных генетический фактор. Диспептические расстройства реже, чем при локализации в желудке, но довольно часто пациентов беспокоят запоры.
Другие признаки язвенной болезни желудка
Помимо болевых ощущений о наличии язвенной болезни могут также свидетельствовать следующие признаки:
Часто больные жалуются на запоры, вызванные нарушением функционирования кишечника. Среди нетипичных симптомов можно выделить белый налет на языке, потливость ладоней, болевые ощущения при надавливании на живот. Иногда язва не проявляет себя никакими симптомами, в этом случае она может быть обнаружена в довольно запущенном состоянии.
Осложнения язвы
Если не заниматься лечением, могут развиться осложнения. Выделяют 5 состояний, которые угрожают пациенту в случае не лечения язвы:
Методы диагностики язвы желудка
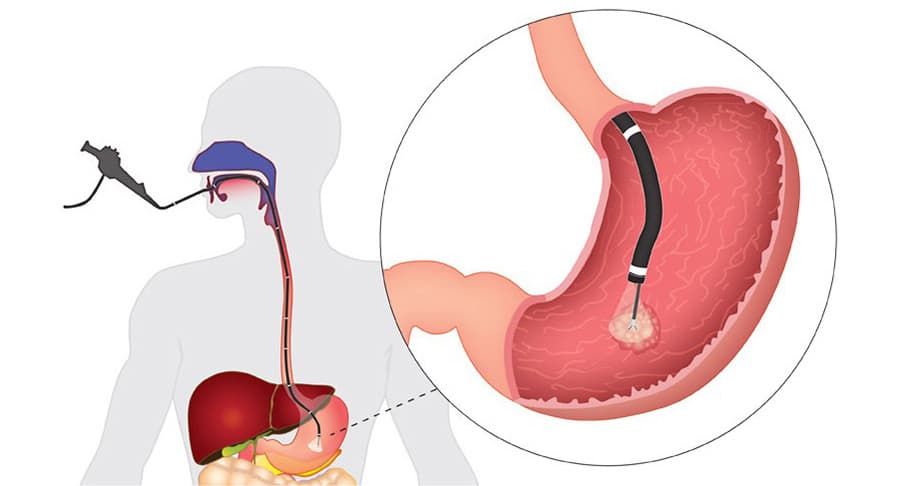
Для того, чтобы поставить окончательный диагноз, необходимо пройти эзофагогастродуоденоскопию (ФГДС), более распространенное название – гастроскопия.
Через ротовое отверстие и пищевод в желудок вводится эндоскоп – это тонкая трубка, которая оснащена специальным оптическим прибором. Так, врач получает возможность наглядно увидеть изнутри желудочно-кишечный тракт. Эндоскопия позволяет оценить размеры язвы, количество (при множественном процессе), локализацию, наличие осложнений. Во время проведения исследования берутся пробы желудочного сока, биопсию слизистой для морфологического исследования и наличие Helicobacter pylori. Если пациент плохо переносит процедуру такого исследования, то рекомендуется применять медикаментозный сон. Для уточнения глубины язвы, моторики ЖКТ, некоторых осложнений язвенной болезни, таких, как стеноз, пенетрация и др. применяется рентгеноскопия и рентгенография с контрастным веществом. Диагностические процедуры также могут включать тесты на определение Helicobacter pylori, лабораторное исследование мочи, крови и кала. УЗИ не позволяет установить диагноз язвенной болезни.
Методы лечения язвы желудка
Пациентам важно придерживаться установленного режима дня, по возможности избегать стрессовых ситуаций, не прибегать к курению и употреблению алкогольных напитков, хотя бы на время лечения, соблюдать прописанную доктором диету, придерживаться правильного режима дня. По обыкновению, срок активного курса лечения составляет около двух недель, а потом нужна поддерживающая терапия с обязательным соблюдением правильного питания.
Для каждого пациента подбирается индивидуальное лечение с учетом таких весомых факторов как возраст, физическое состояние, наличие или отсутствие сопутствующих хронических заболеваний. Язва желудка характеризуется как довольно серьезное, смертельно опасное заболевание, поэтому при малейших подозрениях следует незамедлительно пройти диагностику, посетив врача-специалиста.
Медикаментозная терапия состоит из таких препаратов:
Хирургическое лечение (операция по удалению язвы желудка)
Необходимость в хирургическом вмешательстве может возникнуть только при долго незаживающих язвах, или при появлении осложнений. Такая операция может быть запланированной или проводиться в срочном порядке. Экстренное оперативное вмешательство показано при прободении язвы, кровотечениях, которые не удается остановить консервативными мероприятиями. Проводится ушивание язвы, остановка кровотечения, расширяется сужение пищеварительной трубки. Применяемые ранее плановые операции по удалению участка желудка с целью уменьшения его секреции, в настоящее время практически не используются, так как правильно подобранное современное медикаментозное лечение, как правило, приводит к ремиссии.
Профилактика и прогноз
В качестве профилактики язвенной болезни желудка следует:
Важно
Не следует забывать, что язва желудка сказывается на функционировании всего организма, и поэтому лучше предупредить это заболевание, нежели потом приспосабливаться к нему всю жизнь, облегчая муки медикаментами.
Предупредить приступы можно путем соблюдения диеты и правильного режима питания, отказа от алкоголя и сигарет. Посещать врача следует не менее 1 раза в год. В профилактических целях пациентам прописывается прием противоязвенных лекарственных средств курсами, весной и летом. Именно в это время болезнь дает о себе знать наиболее ярким проявлением симптоматики.
Необходимо также помнить пациентам, страдающим язвенной болезнью, о ежегодном эндоскопическом контроле, который необходимо проходить даже при отсутствии болей после заживления язвы. Необходимость такого контроля связана с высокой вероятностью озлокачествления именно желудочных язв.
Автор статьи: Тряпицын Александр Валерьевич (врач-гастроэнтеролог, к.м.н.)
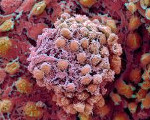
Малигнизация
Малигнизация – процесс трансформации доброкачественных клеток в злокачественные. Может происходить в любых нормальных тканях или тканях доброкачественных опухолей. Сопровождается снижением уровня дифференцировки, изменением морфологических свойств, нарушением функции и бурным размножением клеток, прогрессирующим ростом новообразования и развитием отдаленных метастазов. Малигнизацию подтверждают на основании клинических данных, результатов лабораторных и инструментальных исследований. В процессе лечения опухоли обычно применяют хирургические вмешательства, химиотерапию и радиотерапию. Возможно использование гормонов, иммуностимуляторов и других препаратов.
Общие сведения
Малигнизация (озлокачествление, злокачественное перерождение) – сложный патоморфологический процесс, в ходе которого доброкачественные клетки приобретают свойства злокачественных. Малигнизации могут подвергаться как нормальные клетки, так и уже измененные, но не проявляющие признаков злокачественности. Чаще всего очаги озлокачествления возникают в области язв, полипов и различных доброкачественных опухолей. Причиной малигнизации могут стать генетическая предрасположенность и вредные факторы окружающей среды.
На начальных стадиях малигнизация протекает бессимптомно, поэтому ранняя диагностика злокачественных новообразований сопряжена со значительными затруднениями, однако регулярные профилактические осмотры, использование современных лабораторных и инструментальных методов исследования позволяют частично решить проблему раннего выявления малигнизации. Диагностику и лечение осуществляют специалисты в области онкологии, гастроэнтерологии, пульмонологии, неврологии, дерматологии, отоларингологии, гинекологии, ортопедии и врачи других специальностей (в зависимости от локализации опухоли).
В настоящее время злокачественные опухоли являются второй по распространенности причиной смертности после сердечно-сосудистых заболеваний. В 2012 году от рака умерло более 8 миллионов человек. Вероятность малигнизации увеличивается с возрастом, однако, наряду с людьми преклонных лет, злокачественные опухоли нередко поражают детей и пациентов трудоспособного возраста. Самыми распространенными видами рака являются рак легких, рак желудка, рак молочной железы, рак печени и рак толстого кишечника.
Причины малигнизации
Причиной малигнизации клеток является сочетание нескольких факторов, в числе которых специалисты указывают химические канцерогены, особенности окружающей среды, некоторые вирусы, состояния гормонального дисбаланса, возраст, вредные привычки и неблагоприятную наследственность. При проведении исследований было установлено, что малигнизацию могут провоцировать более 2000 различных химических веществ, однако степень их влияния на процессы злокачественного перерождения клеток может сильно различаться.
В перечень химических соединений, безусловно, вызывающих малигнизацию клеток, входят полициклические ароматические углеводороды (источниками являются транспорт, промышленные предприятия и отопительные системы), нитрозамины (содержатся в сигаретах, некоторых сортах пива и амидопирине), производные гидразина (входят в состав гербицидов и некоторых лекарственных средств), асбест и другие минеральные волокна (источником являются промышленные производства), а также некоторые соединения металлов.
Самым значимым физическим фактором малигнизации является солнечное излучение, от уровня которого напрямую зависит вероятность развития рака кожи. Чем светлее кожа и волосы и чем дольше человек подвергается воздействию солнечных лучей – тем выше риск развития меланомы, базалиомы и плоскоклеточного рака кожи. Кроме того, малигнизацию может стимулировать ионизирующее излучение, провоцирующее возникновение лейкозов, костных опухолей (радиоактивный стронций) и рака щитовидной железы (радиоактивный цезий и йод).
Доказано, что вероятность малигнизации повышается при воздействии на клетки определенных вирусов, в частности – вируса ATLV (вызывает лейкоз), вируса Эпштейна-Барр (провоцирует развитие лимфомы Беркитта), вируса папилломы человека (играет определенную роль в возникновении рака шейки матки) и вируса герпеса II типа. Малигнизации также способствуют нарушения гормонального баланса. Гормоны могут напрямую провоцировать озлокачествление, действовать на клетки опосредованно, стимулируя их пролиферацию, оказывать негативное влияние на иммунитет и изменять метаболизм некоторых канцерогенов.
Существенную роль в процессе малигнизации играет генетическая предрасположенность. Описано множество наследственных заболеваний с высокой вероятностью малигнизации, например, системный полипоз кишечника, при котором у большинства пациентов к 40-50 годам развивается рак толстой кишки, или болезнь Дауна, при которой риск развития лейкоза в 11 раз выше, чем в среднем по популяции. Прослеживается связь между малигнизацией и врожденными пороками развития.
Выявляется зависимость между вероятностью малигнизации тканей определенных органов и полом пациента. Мужчины в 2,4 раза чаще страдают опухолями глаз, в 2,1 раза чаще – новообразованиями желудка, в 2 раза чаще – злокачественными поражениями носоглотки, в 1,7 раза – опухолями костей. У женщин вдвое чаще выявляется малигнизация тканей щитовидной железы. Первое место по распространенности у мужчин занимают опухоли дыхательных путей, у женщин – опухоли половых органов и молочной железы. В большинстве случаев вероятность малигнизации у пациентов обоих полов увеличивается с возрастом, однако некоторые виды новообразований чаще выявляются у детей или молодых людей.
В число привычек, оказывающих наиболее сильное влияние на малигнизацию клеток, входят курение, неправильное питание и прием алкоголя. У курящих рак легких развивается в 11 раз чаще; опухоли полости рта, гортани и глотки – в 7 раз чаще; новообразования мочевого пузыря – в 2,2 раза чаще; опухоли поджелудочной железы – 1,7 раз чаще, чем у некурящих. Основными пищевыми привычками, увеличивающими вероятность малигнизации, являются прием большого количества мясной, жирной, острой и пряной пищи, склонность к пересаливанию и употребление недостаточного количества растительной клетчатки. Алкоголь сам по себе не вызывает малигнизацию, но выступает в роли активатора, усиливая воздействие других факторов.
Стадии и этапы малигнизации
Начальной стадией малигнизации является инициация – мутация клеток под воздействием внутренних или внешних вредных факторов. В геноме клетки появляются клеточные или вирусные онкогены – измененные гены, вызывающие рост и размножение дефектных клеток. В организме человека постоянно образуются дефектные клетки, но в норме процесс малигнизации прерывается на этапе инициации, поскольку такие клетки подвергаются апоптозу – регулируемому процессу клеточной гибели. При одновременном выключении генов, вызывающих апоптоз, и активации генов, препятствующих апоптозу, дефектные клетки не погибают, а продолжают развиваться.
При повторном воздействии на клетки того же или другого вредного фактора наступает вторая стадия малигнизации – промоция. Онкогены активизируются, стимулируя пролиферацию дефектных клеток. Однако, даже этого недостаточно для развития злокачественной опухоли. Рост новообразования становится возможным только после прохождения третьей стадии малигнизации – уклонения дефектных клеток от процесса дифференцировки. Уклонение обычно происходит под влиянием определенных микроРНК.
Кроме того, переход на третью стадию малигнизации может быть обусловлен недостатком цитокининов, способствующих переходу клетки на более высокий уровень дифференцировки. Со временем количество низкодифференцированных клеток увеличивается, возникает микроскопический участок измененной ткани. Клетки с преобладающим набором хромосом формируют так называемую стволовую линию – основу опухоли. Одной из особенностей малигнизации является генетическая нестабильность клеток, из-за которой клеточный состав новообразования постоянно меняется, вместо одной стволовой линии появляются другие.
Измененные клетки, утратившие способность реагировать на внешние воздействия (влияние микросреды, иммунный надзор), продолжают активно делиться. Наступает четвертая стадия развития злокачественного новообразования – опухолевая прогрессия. Ткань, изменившаяся в процессе малигнизации, прорастает соседние органы, разрушает стенки кровеносных и лимфатических сосудов. Клетки новообразования попадают в кровь и лимфу, а затем разносятся по организму, «оседая» в лимфатических узлах и отдаленных органах. Из «осевших» клеток формируются новые очаги опухолевого роста – вторичные новообразования (метастазы).
С точки зрения свойств ткани можно выделить следующие этапы малигнизации: гиперплазия ткани, появление участков очаговой пролиферации, возникновение доброкачественной опухоли, образование участков дисплазии, рак in situ (злокачественная опухоль, не прорастающая окружающие ткани), инвазивное злокачественное новообразование. В ряде случаев этап доброкачественной опухоли может отсутствовать. Этапы очаговой пролиферации, доброкачественной опухоли и дисплазии рассматриваются, как предраковые состояния.
Свойства опухоли после малигнизации
Злокачественные новообразования обладают рядом свойств, отсутствующих у любых нормальных клеток и тканей организма:
 Автор статьи: Тряпицын Александр Валерьевич (врач-гастроэнтеролог, к.м.н.)
Автор статьи: Тряпицын Александр Валерьевич (врач-гастроэнтеролог, к.м.н.)