Моноцитоз у детей что это такое
Моноциты в крови
Моноциты представляют собой разновидность белых кровяных клеток, также известных как лейкоциты. Главная функция моноцитов – поглощение патогенных микроорганизмов, представляющих угрозу для здоровья человека. Этот процесс называется фагоцитозом. Если другие виды лейкоцитов в ходе фагоцитоза погибают, то моноциты даже после поглощения чужеродных агентов чувствуют себя вполне сносно и продолжают функционировать дальше. Нельзя сказать, что моноциты полностью застрахованы от поражения в борьбе с микробами – иногда они все же гибнут, однако подобные случаи следует рассматривать как исключение из правил.
Синонимы: MONО, MON, агранулоцид, макрофаги, лейкоциты
Синтезируются моноциты в костном мозге, откуда попадают в системный кровоток, где живут до 3 дней. Далее их ждет либо апоптоз (запрограммированная природой гибель клетки), либо усовершенствование до уровня макрофагов за счет роста своих внутренних структур – лизосом и митохондрий. Такое усовершенствование позволяет моноцитным макрофагам эффективнее выполнять свою прямую функцию – устранение патогенных микроорганизмов.
Помимо фагоцитоза моноциты выполняют еще несколько полезных функций:
Анализ крови на моноциты
Норма содержания моноцитов в крови не зависит от пола пациента. У беременных женщин может наблюдаться физиологическое увеличение числа моноцитов, однако оно не выходит за рамки нормы.
Показания к анализу
Общий анализ крови для определения лейкоцитарной формулы и уровня моноцитов назначается практически всем пациентам, обратившимся в поликлинику. Наиболее распространенные показания:
Подготовка к анализу
При подготовке к сдаче общего анализа крови следует выполнить всего несколько простых правил:
Отказ от физической нагрузки особенно актуален в день проведения исследования, поэтому желательно исключить даже быструю ходьбу и подъем через ступеньку по лестнице по пути в поликлинику.
Норма содержания моноцитов в крови
Уровень моноцитов в крови зависит от возраста пациента. Если рассматривать абсолютные значения, то есть содержание на литр крови, то нормы выглядят следующим образом:
Колебания процентных соотношений в зависимости от возраста для удобства приводим в таблице.
| Возраст | Норма моноцитов в процентах |
| Новорожденные | 5 – 15% |
| Дети от 2 недель до года | 4 – 10% |
| 1 – 2 года | 3 – 10% |
| 2 – 15 лет | 3 – 9% |
| 16 лет и старше | 3 – 11% |
Причины повышенного содержания моноцитов в крови
Повышение уровня моноцитов в крови называют моноцитозом. Он отмечается в следующих случаях:
Моноцитоз может носить и сугубо физиологический характер. Например, в течение нескольких часов после еды уровень моноцитов повышается. У женщин во время менструации моноцитоз отмечается в ответ на отторжение клеток эндометрия.
Причины пониженного содержания моноцитов в крови
Снижение содержания моноцитов в крови ниже положенной по возрасту нормы называют моноцитопенией.
Возможные причины пониженного содержания моноцитов:
Последствия отклонения моноцитов от нормы
В первую очередь следует рассматривать причину отклонения моноцитов от возрастной нормы. Если это кратковременный стресс, обильный прием пищи, беременность или менструация, то причин для беспокойства нет. Если же причина в инфекционно-воспалительных процессах или других патологических состояниях, то отсутствие своевременного лечения может в лучшем случае стать причиной перехода болезни в хроническую стадию, а в худшем – привести к летальному исходу. Кроме того, сам по себе избыток моноцитов в крови способен усилить атеросклероз, нарушить системный кровоток и ухудшить поступление крови к сердцу.
Как снизить уровень моноцитов
Для начала следует посоветоваться со своим врачом, поскольку причины повышения уровня моноцитов могут быть разными, а значит будет отличаться стратегия лечения. Поэтому все нижеприведенные советы желательно использовать только с одобрения специалиста.
1. Физическая активность. Можно варьировать степень нагрузки в зависимости от опыта занятий и состояния здоровья. Самое главное – заниматься регулярно. Снижение уровня триглицеридов, нормализация массы тела и повышение чувствительности к инсулину способствуют понижению уровня моноцитов в крови.
2. Употребление омега-3 жирных кислот. Их можно принимать в виде добавок, а можно получать за счет употребления пищи с высоким содержанием омега-3 жирных кислот (рыба, икра, семена льна).
3. Голодание. Периодические голодания снижают уровень моноцитов и улучшают обмен веществ, облегчая течение хронических заболеваний.
4. Средиземноморская диета. Рекомендуется употреблять нежирные сорта мяса и рыбы в умеренных количествах. А основу рациона составляют йогурт, сыры, овощи, фрукты, бобы и цельнозерновой хлеб. Допускается умеренное употребление алкоголя.
Как повысить уровень моноцитов
Снижение уровня моноцитов, как правило, свидетельствует об ослабленном иммунитете. Поэтому основная задача в этом случае – повышение защитных сил организма. Для этого необходимо минимизировать вредные привычки, поддерживать высокий уровень физической активности, а также избегать недосыпания и нервных стрессов.
Для повышения уровня моноцитов следует существенно ограничить употребление алкоголя, а еще лучше – отказаться от него полностью. Употребление спиртного провоцирует так называемый эффект дырявого кишечника: липополисахариды из кишечных бактерий переходят в системный кровоток, в результате чего в организме развиваются воспалительные процессы.

Заключение
Моноциты являются разновидностью лейкоцитов и обеспечивают иммунный ответ организма, защищая его от инфекций. Повышение и понижение количества моноцитов в анализе крови может быть вызвано как физиологическими, так и патологическими причинами, поэтому мероприятия, направленные на нормализацию их уровня всегда должны быть согласованы с лечащим врачом. Если причиной стал прием медикаментов, возможна их замена на аналоги, не влияющие на уровень моноцитов.
Моноциты выше нормы. В чем причина?
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/05/monoczity1.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/05/monoczity1.jpg?fit=825%2C550&ssl=1″ />
Моноциты являются одними из разновидностей лейкоцитов в крови. Их функционал представляет собой огромную важность для обеспечения и поддержания здоровья человеческого организма.
Они выполняют такие важные функции, как противоопухолевую, противовирусную и другие. Однако зачастую после сдачи анализов крови можно услышать от врача, что уровень моноцитов повышен. К сожалению, мало, кто знает, что означает данное заявление и как исправлять ситуацию.
И, главное, представляет ли какую-нибудь опасность подобное явление в организме.
Норма показателя
Прежде чем говорить о том, что моноциты выше нормы, важно знать, в каких пределах варьируются их нормальные показатели. Данный параметр исчисляется в процентах. В медицине нормой считается, когда моноциты в крови составляют от 3 до 11%.
Как уже отмечалось выше, они выполняют защитную функцию в организме. Данная разновидность лейкоцитов одной из первых должна реагировать на появление инородного микроорганизма в человеческом теле.
В отличие от других видов лейкоцитов они способны в огромных количествах захватывать чужеродные элементы в организме и «обезвреживать» их.
Как только моноциты оказываются в тканях, они тут же начинают вести себя словно амебы. Их основной задачей является не допустить образование опухолей.
Данные клетки оказывают цитотоксическое действие на различного рода злокачественные образования в теле человека. Кроме того, моноциты вырабатывают в больших количествах интерферон, что способствует повышению иммунитета в организме и улучшение его общих защитных функций.
Если после забора крови выясняется, что моноциты выше нормы, то пациенту ставится диагноз под названием моноцитоз.
Причины моноцитоза
К основным причинам повышения уровня моноцитов в крови относят следующие:
Однако он бывает различных видов: относительный и абсолютный. При относительном моноцитозе увеличение моноцитов происходит не больше, чем на 8%. При этом их количество считается предельно допустимым. В подобных ситуациях анализ крови может показать снижение уровня других лейкоцитов в крови.
Получается, что одни лейкоциты замещают другие для того чтобы повысить вероятность сопротивляемости организма к тем или иным чужеродным элементам в человеческом организме. При абсолютном моноците происходит увеличение числа моноцитов в крови в несколько раз. Подобные ситуации нельзя оставлять без внимания.
Любой грамотный специалист в обязательном порядке назначит проведение дальнейшего исследования с целью выявления развития заболевания. Ситуацию нельзя запускать, поскольку уровень моноцитов может неуклонно расти, если вовремя не приступить к лечению заболевания.
Говоря о детях, следует заметить, что у них показатель моноцитов в крови может претерпевать колоссальные изменения в зависимости от возраста малыша. Это обязательно следует брать во внимание прежде, чем приступить к лечению какого-либо заболевания. То, что считается отклонением от нормы у взрослого, может полностью соответствовать норме у детей.
Причины моноцитоза у детей
Если после тщательного исследования крови всё-таки выясняется, что у ребенка моноциты выше нормы, нужно бить тревогу. Существует множество причин данного нарушения.
Самыми распространенными, также, как и в случаях со взрослыми, является начало развития инфекционного заболевания. Как правило, это нетрудно понять, поскольку у малыша начинается насморк, кашель или какое-либо другое проявление.
Однако не редки случаи, при которых моноциты увеличиваются, напротив, в период выздоровления после перенесенного тяжелого заболевания. В подобных ситуациях данное явление считается нормой и лишь свидетельствует о том, что организм заработал.
Зачастую моноциты повышаются после перенесенного хирургического вмешательства. Если ничего из вышеперечисленного не относится к малышу, то, вероятнее всего, имеют место быть заболевания крови.
Что такое мононуклеоз инфекционный? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
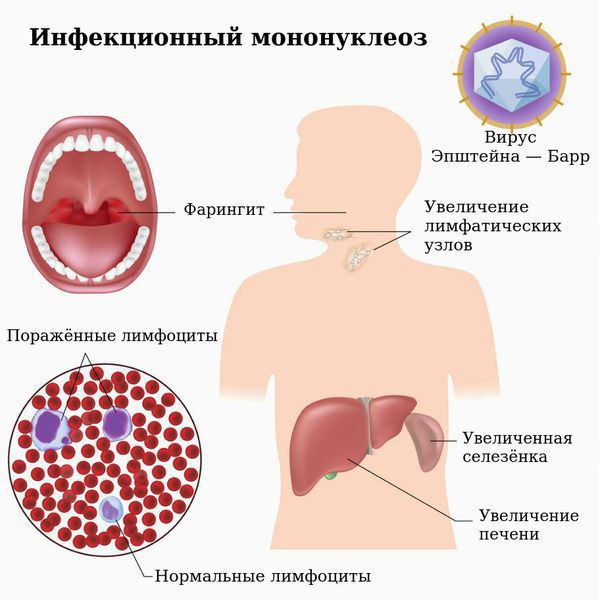
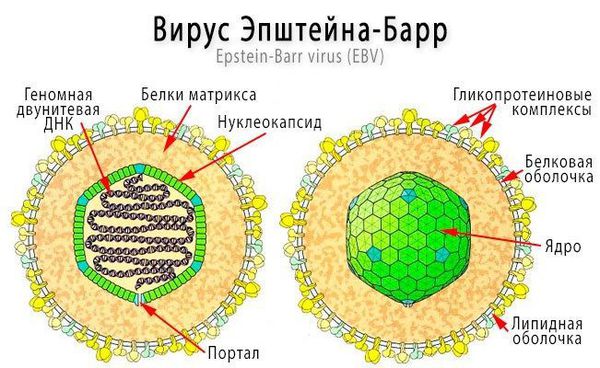
Инфекционный мононуклеоз (болезнь Филатова, железистая лихорадка, «поцелуйная болезнь», болезнь Пфейфера) — острое инфекционное заболевание, которое вызывается вирусом Эпштейна — Барр (ВЭБ).
Какой урон вирус наносит организму
Заболевание характеризуется лихорадкой, поражением лимфатических узлов, тонзиллитом, увеличением печени и селезёнки и выраженным изменением состава крови. Вирус поражает циркулирующие в крови В-лимфоциты и тем самым нарушает клеточный и гуморальный иммунитет.
Этиология
Заболевание впервые описано в 1884 году отечественным педиатром Н. Ф. Филатовым и в 1889 году Р. Ф. Пфейфером. В 1964 году Майкл Энтони Эпштейн и Ивонна Барр выделили возбудителя болезни, который был назван в их честь.
Эпидемиология
Источник инфекции — больной человек с манифестными и стёртыми формами заболевания, но преимущественно — вирусоносители, не имеющие никаких явных признаков заболевания (как клинически, так и лабораторно).
После первичного инфицирования вирус может выделяться в течение 18 месяцев, преимущественно со слюной. Далее возможность выделения значительно снижается и зависит от конкретных условий, в которых происходит жизнедеятельность больного (заболевания, травмы, приём препаратов, снижающих иммунитет).
Максимальная частота инфицирования приходится на возраст 10-18 лет. Чем раньше происходит заражение (за исключением раннего детского возраста), тем менее выраженными будут клинические проявления заболевания. Повышение заболеваемости происходит в зимне-весенний период. Это связано как со снижением общей резистентности организма и сплоченностью коллективов, так и в значительной степени с изменением гормонального фона и повышением романтического влечения молодых людей.
Симптомы инфекционного мононуклеоза
Инкубационный период от 4 до 15 дней, по некоторым данным — до 1 месяца.
При инфицировании в раннем детском возрасте течение заболевания обычно асимптомное или малосимптомное и чаще проходит под маской лёгкого ОРЗ.
Симптомы инфекционного мононуклеоза у взрослых
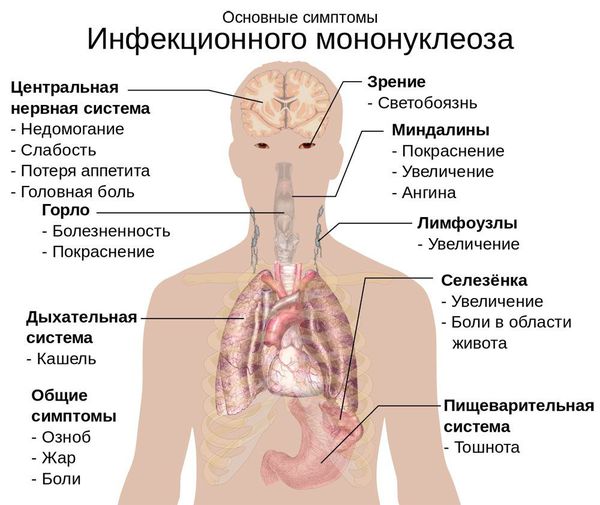
Начало заболевания постепенное, основной синдром появляется позже трёх суток от начала клинических проявлений. Постепенно появляется и нарастает лихорадка с повышением температуры тела до 38-39 ℃. Лихорадка продолжается до трёх недель и более, при этом больной испытывает слабость, отсутствие аппетита. Миалгии (мышечные боли) не характерны.
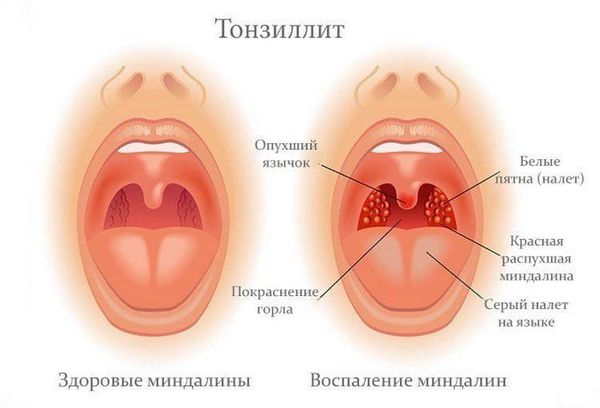
Симметрично увеличиваются лимфоузлы разных групп, преимущественно заднешейные, переднешейные, затылочные, у некоторых больных также вовлекаются подмышечные, локтевые, паховые, внутрибрюшные группы (мезаденит). Характерной особенностью является их малоболезненность, мягкоэластичность, отсутствие изменений покровной ткани. Увеличение размеров сохраняется до 1 месяца и более и зачастую приводит к значительным дифференциально-диагностическим трудностям. После определённого начального периода в типичных случаях развивается острый тонзиллит (лакунарный, язвенно-некротический) с обильным белым или грязно-серым творожистым налётом, который легко крошится, снимается шпателем и растирается на стекле. К симптомам инфекционного мононуклеоза относятся б оли в горле, которые носят умеренный характер.
В некоторых случаях развивается периорбитальный отёк, проявляющийся двусторонним преходящим отёком век. Практически всегда происходит увеличение селезёнки, которая характеризуется гладкостью, эластичностью, и чувствительностью при пальпации. Достигая иногда больших размеров, селезёнка может разорваться. Нормализация её величины происходит не ранее четырёх недель от начала болезни, может затягиваться на несколько месяцев.
При неверном истолковании симптоматики и применении антибиотиков аминопенициллинового ряда в 70-80 % случаев появляется сыпь (может быть пятнистая, пятнисто-папулёзная, ярко-красная, с тенденцией к слиянию, различной локализации, без явной этапности появления).
При адекватном иммунном ответе течение заболевания обычно доброкачественное и заканчивается формированием вирусоносительства при полном отсутствии симптоматики и лабораторных изменений.
Какие «неправильные» варианты течения болезни возможны у взрослых
В редких случаях болезнь может развиваться по типу «хронического мононуклеоза» (с периодами обострений и ремиссий). Это возможно при врождённых или приобретённых нарушениях в иммунной системе, иммунодепрессивных заболеваниях или приёме цитостатических ( противоопухолевых) препаратов.
Чем опасна хроническая форма инфекционного мононуклеоза
В клинической картине хронического мононуклеоза фигурируют практически все синдромы острого процесса, но они проявляются не так выраженно: тонзиллит, как правило, отсутствует, и на первый план выходит абстинентный синдром. Данное состояние не является самостоятельным заболеванием, это следствие имеющегося основного иммунопатологического процесса, поэтому его следует рассматривать не как мононуклеоз, а как хроническую активную Эпштейна — Барр вирусную инфекцию. Следовательно, к обследованию и лечению необходимо подходить с учётом этой позиции.
Патогенез инфекционного мононуклеоза
Входные ворота инфекции — слизистая оболочка ротоглотки и верхних дыхательных путей.
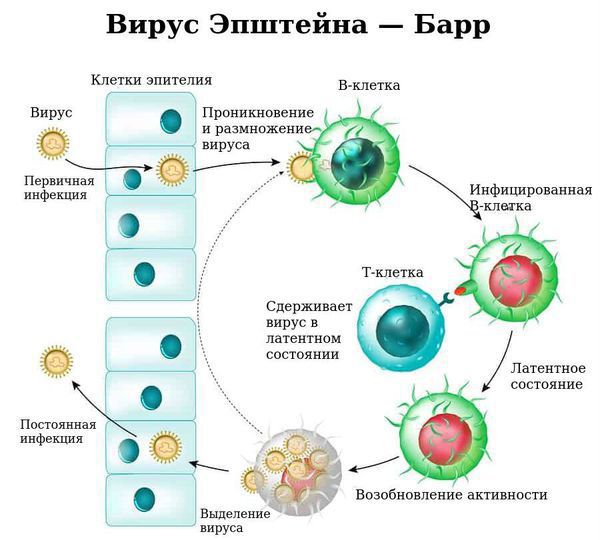
Размножаясь в клетках эпителия, вирус вызывает их разрушение, далее происходит выброс в кровь новых вирионов (вирусных частиц) ВЭБ и медиаторов воспаления, что обуславливает вирусемию (попадание вируса в кровоток) и генерализацию инфекции. В том числе происходит накопление вируса в лимфоидной ткани ротоглотки и слюнных железах, а также развитие интоксикационного синдрома.
Патофизиология: как реагирует иммунитет на инфекционный мононуклеоз
Ввиду тропности ВЭБ к рецепторам B-лимфоцитов (СД-21), вирус внедряется в них и начинает размножаться, стимулируя пролиферацию (разрастание) B-лимфоцитов. В результате развиваются нарушения клеточного и гуморального иммунитета, что ведёт к выраженному иммунодефициту. Следствием этого может стать наслоение бактериальной флоры (гнойный тонзиллит).
С течением времени активируются Т-лимфоциты (СД-8), обладающие супрессорной и цитотоксической активностью, появляются атипичные мононуклеары, что приводит к угнетению вируса и переходу заболевания в фазу неактивного носительства. ВЭБ обладает рядом свойств, позволяющих ему в определённой мере ускользать от иммунного ответа, что особенно ярко проявляется при хронической активной инфекции.
Как вирус, вызывающий инфекционный мононуклеоз, проникает в клетки:
Классификация и стадии развития инфекционного мононуклеоза
По клинической форме:
По течению:
По степени тяжести:
Осложнения инфекционного мононуклеоза
Специфические:
Неспецифические:
Диагностика инфекционного мононуклеоза
Лабораторные методы
Общеклинический анализ мочи. Изменения малоинформативны, указывают на степень интоксикации.
Серологические реакции. Наибольшее значение в современной практике имеют методы выявления антител различных классов к антигенам ВЭБ методом ИФА ( иммуноферментного анализа) и нуклеиновых кислот самого возбудителя в полимеразной цепной реакции (ПЦР). Особо стоит отметить, что обнаружение антител класса G к ядерным, капсидным и ранним протеинам вируса при отсутствии антител класса М (и тем более характерных клинических и общелабораторных признаков ВЭБ-инфекции) не является причиной для постановки диагноза активной (персистирующей) ВЭБ-инфекции и назначения дорогостоящего лечения.
Инструментальные методы
Дифференциальная диагностика
Лечение инфекционного мононуклеоза
Место лечения и лечебно-охранительный режим зависят от степени тяжести процесса и наличия или отсутствия осложнений. Больные с лёгкими формами заболевания вполне могут проходить лечение дома, средней тяжести и более тяжёлые — в инфекционном стационаре, по крайней мере, до нормализации процесса и появления тенденций к выздоровлению.
Показано обильное питьё до 3 л/сут. (тёплая кипячёная вода, чай), назначение стола № 15 (общий стол) при лёгких формах, в некоторых случаях — стол № 2 по Певзнеру (жидкая и полужидкая молочно-растительная пища, не содержащая экстрактивных веществ, богатая витаминами, мясные нежирные бульоны и т. п.). Рекомендовано ограничение физической активности (при тяжёлых формах — строгий постельный режим).
Лечение инфекционного мононуклеоза у взрослых
Достаточно дискутабельным является вопрос о специфическом воздействии на ВЭБ при остром заболевании. Этиотропная терапия показана лишь больным средней степени тяжести (с тенденцией к затяжному течению и осложнениям) и выраженной формой заболевания. Возможности такой терапии достаточно ограничены: отсутствует высокоэффективное средство прямого противовирусного действия (применяются препараты на основе ацикловира и производных, оказывающих лишь частичное влияние на ВЭБ), нередко развивается герпесвирусный гепатит. Поэтому их назначение должно быть взвешено и обосновано в каждом конкретном случае.
Применение иммуномодуляторов в разгар заболевания следует считать нецелесообразным, т. к. их действие является неспецифичным, малопрогнозируемым и при развитии иммунопатологического гиперпролиферативного процесса при ВЭБ-инфекции может привести к непредсказуемым последствиям. В фазе выздоровления их приём, напротив, может ускорить процесс возвращения иммунного гомеостаза в нормальное русло.
При развитии бактериальных осложнений (тонзиллит) показан приём антибиотиков (исключая аминопенициллиновый ряд, сульфаниламиды и левомицетин, т. к. они угнетают кроветворение и могут вызвать развитие высыпаний). В некоторых случаях их назначение может быть оправдано при выявлении резчайшего иммунодефицита (абсолютная нейтропения) даже при отсутствии явного гнойного процесса.
Патогенетическая терапия включает все основные звенья общего патопроцесса: снижение повышенной температуры тела, поливитамины, гепатопротекторы по показаниям, дезинтоксикация и т. п.
Лечение инфекционного мононуклеоза у детей
Дети переносят заболевание легче взрослых, поэтому им, как правило, показано лишь симптоматическое лечение.
Прогноз. Профилактика
За переболевшими инфекционным мононуклеозом устанавливается медицинское наблюдение сроком 6 месяцев (в случаях тяжёлого течения — до 1 года). В первый месяц каждые 10 дней показан осмотр инфекциониста, сдача клинического анализа крови с лейкоцитарной формулой, АЛТ. Далее при нормализации показателей рекомендован осмотр раз в 3 месяца до окончания срока наблюдения, включая анализы крови, двукратное тестирование на ВИЧ и УЗИ органов брюшной полости в конце периода наблюдения.
Специфической профилактики не существует, ведутся эксперименты с вакциной.
Почему развиваются рецидивы инфекционного мононуклеоза
Инфекционный мононуклеоз редко развивается повторно, это может происходить при активации спящей инфекции. В таких случаях, как правило, симптомы болезни отсутствуют и заболевание выявляется только при лабораторном исследовании. Однако у людей со СПИДом или другими иммунодефицитными состояниями отмечаются характерные симптомы: слабость, боли в горле и увеличение лимфатических узлов. Течение болезни в таком случае более длительное, чем при первичной инфекции.
Повышенные моноциты у ребенка и взрослого в крови: что это значит, причины, норма
Подсчет моноцитов — это часть анализа крови. Моноцитоз (повышенный уровень моноцитов) может иметь множество причин, одна из которых — бактериальная инфекция. И наоборот, моноцитопения, то есть низкий уровень моноцитов, может указывать на ВИЧ-инфекцию или лейкемию.
Предполагается, что при любом серьезном отклонении от нормы следует проконсультироваться с врачом. Как подготовиться к тесту на моноциты и какие существуют нормы для детей и взрослых? Ответы на эти вопросы даны в статье.
Общая информация
Моноциты — это клетки, принадлежащие к группе лейкоцитов. У здоровых людей они составляют около 3–8% всех лейкоцитов и являются крупнейшими клетками крови, обнаруженными в кровотоке человека. Циркулирующие в крови моноциты обладают способностью переходить из кровеносных сосудов в ткани, где они превращаются в макрофаги, то есть фагоцитарные клетки. Их основная задача — бороться с бактериями и другими микроорганизмами, присутствующими в организме, производить вещества, регулирующие иммунную систему.
Тест, измеряющий количество моноцитов в крови, называется общим анализом крови с мазком. Если результат этого теста показывает повышенное количество моноцитов в вашей крови, следует как можно скорее проконсультироваться с врачом, потому что причинами таких нарушений могут быть не только инфекции, но также воспалительные, аутоиммунные или раковые заболевания.

Моноциты — что это такое и каковы их функции?
Моноциты, также обозначаемые при подсчете крови как МОНО, представляют собой один из типов негранулярных лейкоцитов, то есть агранулоцитов. Моноциты производятся в костном мозге и являются самыми крупными из всех лейкоцитов. Моноциты, присутствующие в крови, обладают способностью перемещаться из кровеносных сосудов в окружающие ткани и органы, где они трансформируются в макрофаги.
Моноциты сильно мигрируют и могут достигать очень удаленных участков тела. Их поверхность покрыта рецепторами, с которыми могут связываться вырабатываемые иммунной системой вещества — хемокины. В результате эти клетки активируются в областях, где имеет место воспаление, они могут пересекать клеточные мембраны и достигать различных участков тела, чтобы бороться с патогенами. Моноциты также обладают способностью вырабатывать вещества, регулирующие иммунную систему, такие как фактор некроза опухоли (TNF), интерферон и интерлейкины. Более того, они умело проводят процесс фагоцитоза патогенных микроорганизмов и мертвых клеток.

Изменения уровня моноцитов в крови чаще всего являются результатом инфекции или нарушений костного мозга. Повышенные моноциты в могут быть результатом бактериальных, вирусных или грибковых заболеваний, а также злокачественных болезней кроветворения, таких как лейкемии и лимфомы. В свою очередь, уменьшение количества этих клеток может быть результатом ВИЧ-инфекции, что приводит к разрушению моноцитов и резкому снижению иммунитета организма.
Определение уровня моноцитов у взрослого, входящих в состав анализа крови, следует проводить профилактически, желательно один раз в год. Особенно рекомендуется, когда у пациента развиваются частые, повторяющиеся инфекции и проблемы с иммунной системой, или когда есть подозрение на гематологические заболевания.
Если результат основного анализа крови показывает изменение уровня моноцитов, к нему следует добавить ручной мазок крови, то есть оценку структуры лейкоцитов под микроскопом. Это позволит судить, нормальные это клетки или нет.
Подготовка к анализу
Поскольку подсчет моноцитов является частью анализа крови, подготовка к нему такая же, как и к другим основным лабораторным тестам.
Пациент должен явиться в лабораторию натощак с минимальным 12-часовым перерывом в приемах пищи. За 2-3 дня до обследования стоит ограничить количество интенсивных упражнений и употребление стимуляторов. Вы должны сообщить врачу, выдавшему направление, обо всех лекарствах и БАДах, которые вы принимаете, так как они могут повлиять на полученный результат.
Норма для детей и взрослых
Референсные диапазоны, которые должны включать как общее количество моноцитов в крови, так и их процентное содержание во фракции всех лейкоцитов, определяются индивидуально для каждой диагностической лаборатории. Однако чаще всего они попадают в следующие диапазоны:
Причины повышения количества моноцитов
Повышенный уровень моноцитову ребенка или у взрослого может иметь различные причины, и интерпретацию этого результата всегда должен делать врач, принимая во внимание другие показатели крови и мазки крови.
К наиболее частым причинам увеличения количества моноцитов относятся:
О чем говорит пониженный уровень моноцитов?
Пониженный уровень моноцитов, также известный как моноцитопения, может указывать на ВИЧ-инфекцию, иммунодефицит, включая синдром Мономака, СПИД, аплазию (атрофическое заболевание) костного мозга, лейкоз или следствие химио- и лучевой терапии, сильный стресс, прием некоторых лекарств.
Если моноцитопения продолжается в течение длительного времени, это может привести к снижению всех показателей крови: красных кровяных телец, лейкоцитов (белых кровяных телец) и тромбоцитов. Это состояние называется панцитопенией.
Поэтому при любом отклонении от нормы результата теста на моноциты следует проконсультироваться с врачом. Если инфекция в анамнезе является причиной изменения количества моноцитов, анализ следует повторить через 2–4 недели.
В других случаях может потребоваться завершить диагностику с помощью визуализационных тестов, общего анализа мочи и других анализов крови, таких как определение уровней CRP или ASO.