Юношеский остеохондроз большой и малой берцовых костей что это
Юношеский остеохондроз большой и малой берцовых костей
Рубрика МКБ-10: M92.5
Содержание
Определение и общие сведения [ править ]
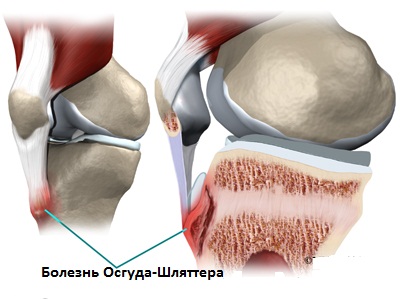
Остеохондропатия бугристости большеберцовой кости
Синонимы: болезнь Осгуда-Шлаттера
Заболевание чаще возникает у лиц 11-16 лет, в 21% случаев у подростков, активно занимающихся спортом. Двустороннее поражение развивается в 25% случаев.
Классификация (Шойлев Д., 1986) включает четыре, последовательные стадии течения процесса:
• стадия костного закрытия апофиза.
Этиология и патогенез [ править ]
Повторяющиеся микротравмы и тракционные усилия собственной связки надколенника, прикрепленной к неоссифицировавшемуся, «гормонально ослабленному» апофизу, на фоне активного роста (пубертатный период) приводят к стойкой патологической афферентации и стойким нарушениям нейрорегуляторной функции, сопровождаемым дисциркуляторными изменениями и ухудшающим его трофику.
Клинические проявления [ править ]
Юношеский остеохондроз большой и малой берцовых костей: Диагностика [ править ]
Возможно несколько вариантов оссификации апофизов:
• С рентгенологической картиной возрастной оссификации апофиза большеберцовой кости.
• С замедленной оссификацией и фрагментацией апофиза.
КТ в диагностике остеохондропатии бугристости большеберцовой кости используют крайне редко.
Ультразвуковое исследование сустава проводят для оценки состояния мягкот-канных структур области бугристости, собственной связки надколенника, сумочного аппарата.
Дифференциальный диагноз [ править ]
Юношеский остеохондроз большой и малой берцовых костей: Лечение [ править ]
Консервативное лечение направлено на купирование болевого синдрома, уменьшение выраженности признаков воспаления в области инсерции собственной связки надколенника и нормализацию процесса оссификации апофиза большеберцовой кости. Пациентам назначают щадящий режим. Лицам, активно занимающимся спортом, показано абсолютное прекращение спортивной деятельности на период проведения курса консервативной терапии. Целесообразны фиксация бугристости бинтом с площадкой или ношение тугого поднадколенникового бандажа для уменьшения амплитуды смещения апофизарных образований. Фиксация гипсовой повязкой или брейсом в положении разгибания в коленном суставе, ограничивающем движения, показана лишь в случае выраженного болевого синдрома.
Оперативные вмешательства при остеохондропатии бугристости большеберцовой кости применяют крайне редко, в основном при наличии свободного костного фрагмента.
Оперативное лечение показано в следующих ситуациях:
• продолжительное течение заболевания;
• неэффективность консервативного лечения;
• полная демаркация костных фрагментов от подлежащего апофиза;
• возраст пациентов 14 лет и старше.
Используют следующие методы хирургического лечения:
• Удаление свободного фрагмента в области бугристости.
• Расширенная декортикация (резекция бугристости).
Реваскуляризирующие остеоперфорации требуют рентген-телевизионного контроля для исключения повреждения ростковой пластинки. В этом случае рекурва-ционная деформация большеберцовой кости в процессе роста не возникает.
Расширенные декортикации выполняют у пациентов старше 20 лет при наличии явлений хронического бурсита в области бугристости большеберцовой кости. При данном вмешательстве удаляют не только свободный костный фрагмент, но и всю воспаленную слизистую сумку.
В послеоперационном периоде целесообразны использование давящей повязки (бинт с площадкой или тугой бандаж на срок до 1 мес) и проведение медикаментозной поддержки, улучшающей фосфорно-кальциевый обмен. Сроки лечения после проведения хирургического вмешательства составляют обычно 4 мес.
Профилактика [ править ]
Прочее [ править ]
Синонимы: Tibia vara Blount, болезнь Эрлахера-Блаунта, деформирующий остеохондроз большеберцовой кости
Определение и общие сведения
Болезнь Блаунта характеризуется нарушением роста внутренней поверхности верхней части большеберцовой кости, постепенно приводящей к варусной деформации большеберцовой кости чуть ниже колена. В 60% случаев болезнь Блаунта затрагивает обе конечности.
Распространенность и этиология болезни Блаунта неизвестны, наследование аутосомно-рецессивное.
Клинически болезнь Блаунта проявляется несоответствием длины нижних конечностей и медиальным смещением проксимальной части большеберцовой кости.
Болезнь Блаунта может быть диагностирована в возрасте старше 2 лет, так как варусная деформация большеберцовой кости может быть физиологической.
Болезнь Осгуда-Шляттера
И хотя болезнь Осгуда-Шлаттера чаще встречается у мальчиков, гендерный разрыв сужается по мере вовлечения девочек в занятия спортом. Болезнь Осгуда-Шлаттера болезнь поражает больше подростков занимающихся спортом (в соотношение один к пяти).
Возрастной диапазон заболеваемости имеет гендерный фактор так, как у девочек половое созревание наступает раньше, чем у мальчиков. Болезнь Осгуда-Шлаттера обычно возникает у мальчиков в возрасте от 13 до 14 лет и у девочек в возрасте от 11 до 12 лет. Заболевание обычно проходит само по себе по мере того как прекращается рост костной ткани.
Симптомы
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях. Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
Причины
Факторы риска
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
Осложнения
Осложнения болезни Осгуда-Шлаттера встречаются редко. Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему НПВС. Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости. Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
Диагностика
Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре. Из инструментальных методов диагностики чаще всего применяется рентгенография коленного сустава и голени, позволяющее визуализировать область прикрепления сухожилия надколенника к большеберцовой кости.
Лечение
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то лечение включает медикаментозное лечение, физиотерапию, ЛФК.
Медикаментозное лечение заключается в назначении болеутоляющих, таких как ацетаминофен (тайленол и др.) или ибупрофен. Физиотерапия позволяет уменьшить воспаление снять отечность и боли.
ЛФК необходимо для подбора упражнений, растягивающих четырехглавую мышцу и подколенные сухожилия, что позволяет снизить нагрузку на область прикрепления сухожилия надколенника к большеберцовой кости. Упражнения на усиление мышц бедра помогают также стабилизировать коленный сустав.
Изменение образа жизни
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Болезнь Шляттера ( Остеохондропатия бугристости большеберцовой кости )
Болезнь Шляттера — это асептическое разрушение бугристости и ядра большеберцовой кости, возникающее на фоне их хронического травмирования в период интенсивного роста скелета. Проявляется болями в нижней части коленного сустава, возникающими при его сгибании (приседания, ходьба, бег), и припухлостью в области бугристости большеберцовой кости. Диагностируется на основании оценки данных анамнеза, осмотра, рентгенологического исследования и КТ коленного сустава, локальной денситометрии и лабораторных исследований. Лечится в большинстве случаев консервативными методами: щадящим двигательным режимом, противовоспалительными препаратами, анальгетиками, физиотерапевтическими средствами, ЛФК, массажем.
МКБ-10
Общие сведения
Болезнь Шляттера была описана в 1906 году Осгудом-Шляттером, имя которого она и носит. Другое название заболевания, которое также применяется в клинической ортопедии и травматологии, отражает суть происходящих при болезни Шляттера процессов и звучит как «остеохондропатия бугристости большеберцовой кости». Из этого названия видно, что болезнь Шляттера, как болезнь Кальве, болезнь Тиманна и болезнь Келера, относится к группе остеохондропатий — заболеваний невоспалительного генеза, сопровождающихся некрозом костной ткани.
Болезнь Шляттера наблюдается в период наиболее интенсивного роста костей у детей от 10 до 18 лет, значительно чаще у мальчиков. Заболевание может протекать с поражением лишь одной конечности, но достаточно часто встречается болезнь Шляттера с патологическим процессом в обеих ногах.
Причины
Триггерными факторами в развитии болезни Шляттера могут быть прямые травмы (повреждения связок коленного сустава, переломы голени и надколенника, вывихи) и постоянная микротравматизация колена при занятиях спортом. Медицинская статистика указывает на то, что болезнь Шляттера появляется почти у 20% подростков, активно занимающихся спортом, и лишь у 5% детей, не занимающихся сортом.
К видам спорта с повышенным риском развития болезни Шляттера относятся баскетбол, хоккей, волейбол, футбол, спортивная гимнастика, балет, фигурное катание. Именно занятиями спортом объясняют более частое появление болезни Шляттера у мальчиков. Происходящее последнее время более активное участие в спортивных секциях девочек привело к сокращению разрыва между полами в отношении развития у них болезни Шляттера.
Патогенез
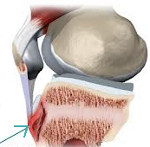
В результате перегрузок, частых микротравм колена и чрезмерного натяжения собственной связки надколенника, происходящего при сокращениях мощной четырехглавой мышцы бедра, возникает расстройство кровоснабжения в области бугристости большеберцовой кости. Могут отмечаться мелкие кровоизлияния, разрыв волокон связки надколенника, асептическое воспаление в области сумок, некротические изменения бугристости большеберцовой кости.
Симптомы болезни Шляттера
Патология характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена. Начинается болезнь Шляттера обычно с появления неинтенсивных болей в колене при его сгибании, приседаниях, подъеме или спуске по лестнице. После повышенных физических нагрузок на коленный сустав (интенсивных тренировок, участия в соревнованиях, прыжках и приседаниях на занятиях физкультурой) происходит манифестация симптомов заболевания.
Возникают значительные боли в нижней части колена, усиливающиеся при его сгибании во время бега и ходьбы и стихающие при полном покое. Могут появляться острые приступы боли режущего характера, локализующейся в передней области коленного сустава — в районе прикрепления сухожилия надколенника к бугристости большеберцовой кости. В этой же области отмечается припухлость коленного сустава. Болезнь Шляттера не сопровождается изменениями общего состояния пациента или местными воспалительными симптомами в виде повышения температуры и покраснения кожи в месте отечности.
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ. Активные движения в коленном суставе вызывают болевые ощущения различной интенсивности. Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
Диагностика
Установить болезнь Шляттера позволяет совокупность клинических признаков и типичная локализация патологических изменений. Учитывают также возраст и пол пациента. Однако решающим в постановке диагноза является рентгенологическое обследование, которое для большей информативности следует проводить в динамике. Рентгенография коленного сустава производится в прямой и боковой проекции.
В некоторых случаях дополнительно проводится УЗИ коленного сустава, МРТ и КТ сустава. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани. Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита). Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров. Возможно постепенное рассасывание смещенных ядер. Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости.
Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Лечение болезни Шляттера
Пациенты обычно проходят амбулаторное консервативное лечение у хирурга или травматолога-ортопеда. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженного коленного сустава. В тяжелых случаях возможно наложение фиксирующей повязки на сустав. В основе медикаментозного лечения болезни Шляттера лежат противовоспалительные и обезболивающие препараты. Широко применяют также физиотерапевтические методы: грязелечение, магнитотерапию, УВЧ, ударно-волновую терапию, парафинолечение, массаж нижней конечности. Для восстановления разрушенных участков большеберцовой кости проводят электрофорез с кальцием.
Занятия лечебной физкультурой включают комплекс упражнений, направленных на растягивание подколенных сухожилий и четырехглавой мышцы бедра. Их результатом является снижение натяжения связки надколенника, крепящейся к большеберцовой кости. Для стабилизации коленного сустава в лечебный комплекс включают также упражнения, усиливающие мышцы бедра. После курса лечения болезни Шляттера необходимо ограничение нагрузок на коленный сустав. Пациенту следует избегать прыжков, бега, стояния на коленях, приседаний. Занятия травматичными видами спорта лучше сменить на более щадящие, например, плаванье в бассейне.
При выраженной деструкции костной ткани в области головки большеберцовой кости возможно хирургическое лечение болезни Шляттера. Операция заключается в удалении некротических очагов и подшивании костного трансплантата, фиксирующего бугристость большеберцовой кости.
Прогноз и профилактика
У большинства перенесших болезнь Шляттера сохраняется шишковидное выпячивание бугристости большеберцовой кости, не причиняющее болей и не нарушающее функции сустава. Однако могут наблюдаться и осложнения: смешение надколенника вверх, деформации и остеоартроз коленного сустава, ведущие к постоянно возникающему при опоре на согнутое колено болевому синдрому. Иногда после болезни Шляттера пациенты жалуются на ломоту или ноющие боли в области коленного сустава, возникающие при перемене погоду. Профилактика включает обеспечение адекватного режима нагрузок на сустав.
Юношеский остеохондроз (болезнь Шейермана-Мау)
Болезнь Шейермана-Мау, или юношеский остеохондроз – редкая патология, которая проявляется в форме кифотической деформации позвоночника у детей в период максимального роста.
Существует естественный кифоз – это отклонение в грудном отделе позвоночника от 20 до 40 градусов.
Такие цифры говорят о норме. Если этот показатель выше 40, то диагностируют деформацию позвоночника. Угол отклонения при болезни Шейермана-Мау составляет 45-75 градусов.
Нагрузки в таком искривленном позвоночнике распределяются неправильно, а позвонки приобретают клиновидную форму. Связки утолщаются, а это может усугубить деформацию.
Причины и симптомы
Пока врачи не могут назвать точные причины, которые провоцируют юношеский остеохондроз. Одна из наиболее вероятных – наследственный фактор.
Некоторые специалисты склонны приписывать патологии травматическую природу, утверждая, что заболевание развивается, когда повреждаются зоны роста позвонков.
Кроме того, болезнь Шейермана-Мау может спровоцировать неправильное развитие мышц спины и остеопаротические процессы.
Симптомы заболевания возникают уже в пубертатном периоде (это возраст от 10 до 15 лет).
Самые первые, незаметные с виду, изменения видны на рентгеновском снимке, они помогут врачу поставить верный диагноз.
Но, к сожалению, редко кто делает подобную диагностику в профилактических целях.
Поэтому нередко ребенок попадает к специалисту только тогда, когда началось уже видимое искривление позвоночника. Могут иметь место и другие тревожные проявления, например, боли между лопаток.
Стоит отметить, что очень часто болезнь Шейермана-Мау сочетается со сколиозом (30% случаев).
Также можно упомянуть и тот факт, что деформации спины неизменно ведут и к искривлениям грудной клетки.
Это значит, что начинает страдать функция дыхания. Как следствие, могут прогрессировать и проблемы сердца.
Неврологических отклонений обычно нет, потому как нервная ткань при юношеском остеохондрозе не страдает.
Диагностика болезни Шейермана-Мау
Диагностика на первом этапе начинается с того, что врач собирает анамнез. Он подробно расспросит, были ли подобные проблемы у ближайших родственников, имел ли ребенок в недавнем времени травмы и так далее. Кроме того, проводится физикальный осмотр юного пациента.
Второй этап диагностики – рентгенологическое исследование. Именно рентген позволяет выявить степень повреждения зон роста позвонков и определить, какова величина кифотической деформации.
Если по каким-либо причинам специалист решает, что этих данных недостаточно, то он направляет пациента на электронейромиографию или магнитно-резонансную томографию.
Лечение юношеского остеохондроза
Лечить данное заболевание можно как консервативными, так и хирургическими методами. Необходимость применения каждого из методов определяет лечащий врач, ориентируясь на выраженность симптомов, а также возраст, пол и некоторые другие факторы.
Обычно назначаются такие виды лечения, как массаж, лечебная физкультура, физиотерапия, мануальная терапия. В некоторых вариантах эффективно ношение корсета.
Хирургия применяется как крайний способ, когда другие методики лечения оказались бессильными, поскольку любая операция сопряжена с определенным риском.
Также как и операции по эндопротезированию суставов, поэтому их необходимо проводить только в проверенных лечебных заведениях у опытных хирургов.
Существуют четкие показания для оперативного вмешательства:
Несмотря на то, что впервые данную болезнь выявили у рабочих, которым приходилось долго трудиться внаклон. Современные исследования говорят о том, что проблема не связана с нарушениями осанки. Однако, если провести коррекцию осанки, состояние больного улучшается.
Запрос на лечение
Предварительная консультация доктора Казанского
Лечение остеохондропатии бугристости большеберцовой кости
Что представляет собой патология
Остеохондропатии – группа заболеваний не воспалительного генеза у детей и подростков, характеризующееся наличием дегенеративно-дистрофического процесса в апофизах костей.
Остеохондропатия бугристости большой берцовой кости в медицине носит также названия: асептический некроз бугристости большеберцовой кости (болезнь Осгуда-Шлаттера). Встречается, как правило, в детском и юношеском возрасте. Это связано с тем, что у детей и подростков в костях имеются зоны роста, необходимые для их удлинения, а бугристости являются участками окостенения. В ранние годы они ещё недостаточно прикреплены к основным частям костей. У мальчиков этот недуг проявляется намного чаще, чем у девочек. Связано это с повышенной активностью в «подвижном возрасте», следствием которой зачастую становится травматизация. У взрослых людей бугристости полностью срастаются с костями, а зоны роста затягиваются костной тканью, поэтому риски возникновения апофизита у них практически отсутствуют.
Болезнь Осгуда-Шлаттера характеризуется, как мы уже говорили, развитием неинфекционного воспаления кости и её некрозом. Бугристости на большеберцовых костях располагаются в их верхних частях, потому для этой патологии характерны боли в коленных суставах. Воспалительным процессом, как правило, бывают затронуты обе кости (одностороннее поражение – явление более редкое). Иногда происходит сочетанное поражение большеберцовых костей и позвоночника. Местом возникновения заболевания является связочный аппарат коленей, в связи с чем оно может осложниться появлением тендинита.
Форма течения болезни – хроническая, но в большинстве случаев носит доброкачественный характер. Зачастую оно продолжается несколько лет и завершается выздоровлением, так как в возрасте примерно 18 лет у человека завершается окончательное формирование костного скелета.
Причины возникновения патологии
Выделяют два фактора:
Нагрузки на незрелые бугристости приводят к сбою в их питании. Вследствие дефицита питательных веществ образуется некроз костной ткани с разрушением и разрывами последней, что и приводит к появлению воспаления.
Итак, основным этиологическим фактором развития заболевания является травматизация, которая возникает вследствие:
Группа риска
В группу риска входят дети и подростки от 8-10 до 17 лет, профессионально или активно занимающиеся баскетболом, футболом, волейболом, хоккеем, фигурным катанием, спортивной и художественной гимнастикой, хореографией, балетом и т.д. Все эти случаи сопровождаются избыточной нагрузкой на нижние конечности. Патология наблюдается примерно у 5-й части профессиональных спортсменов детского и подросткового возраста. Однако она может возникнуть и у лиц, не сделавших спорт своей профессией – здесь причиной заболевания являются, как правило, бытовые травмы.
Симптомы и течение
Для остеохондропатии большеберцовой кости характерна достаточно скудная симптоматика, а на ранних стадиях её может не быть вовсе. К начальным клиническим проявлениям можно отнести слабые ноющие болезненные ощущения в поражённом сегменте, появляющиеся при наличии физической нагрузки и прекращающиеся в состоянии покоя. Со временем эти проявления приобретают более выраженный характер: боли становятся режущими и начинают беспокоить уже постоянно, в особенности – при ходьбе, с постепенным формированием шиповидных выступов на коленях (т.е. «костных шишек», не приносящих, впрочем, неудобств и не нарушающих двигательной активности сочленений), а также бурсит с последующей деформацией на передней большеберцовой кости ниже надколенника у детей.
Боли при апофизите:
Иногда болевые ощущения сочетаются с припухлостями в области коленных суставов и со спазмами в бедренных мышцах. Они сопровождаются нарушением двигательной активности соответствующих сочленений.
Кроме того, объективными клиническими признаками патологии являются отёки мягких тканей, а также болезненность в кости при пальпации. Так как болезнь не инфекционной природы, то отсутствует как локальная, так и общая гипертермия организма. Также не отмечается и выраженной гиперемии в зоне поражения костей. В ряде случаев течение заболевания бывает волнообразным, а провокатором обострения болевых ощущений могут стать интенсивные физические нагрузки.
Диагностика
Точное диагностирование болезни Осгуда-Шлаттера может быть осуществлено исключительно специалистом, поэтому ребёнка необходимо показать врачу незамедлительно, при появлении самых первых её признаков. Обследование и лечение проводится врачами травматологами-ортопедами. Наличие патологии выявляется после опроса пациента и родителей и внешнего осмотра с составлением анамнеза, а также на основании полученных клинических данных и рентгенограммы.
Диагностические мероприятия:
В наше время для выявления заболеваний костных структур нередко применяют также компьютерную и магнитно-резонансную томографию. Инструментальное исследование выполняется, как правило, неоднократно, для выявления прогрессирования болезни. Лабораторное исследование проводится для исключения сопутствующих или первичных патологий, например – ревматоидного артрита (характеризующегося присутствием в крови ревматоидного фактора, C-реактивного белка). Также при необходимости не исключено проведение ПЦР-исследования с целью исключить поражение суставов инфекционного генеза. Кроме того, осуществляется дифференциальная диагностика с такими недугами как остеомиелит, ревматоидный артрит, переломы и др.
Лечение остеохондропатии бугристости большеберцовой кости в нашей клинике:
Лечением патологии занимается врач-ортопед. Чаще всего болезнь Осгуда-Шлаттера быстро и легко поддается терапии, а симптомы постепенно пропадают по мере роста скелета. Если же симптомы достаточно выражены, то необходимы:
По завершении лечения пациентам рекомендуется время от времени посещать специалиста нашей клиники (ортопеда) с целью проведения профилактического осмотра и ряда мероприятий, способных предотвратить рецидив.