что пить при ишемии сердца
Ишемическая болезнь сердца: терапия инфаркта и стенокардии
обзор ЛС, использующихся при лечении стенокардии, инфаркта миокарда
1.Предынфарктный — учащение и усиление приступов стенокардии (от нескольких часов до нескольких недель);
2.Острейший — от момента появления ишемии до развития миокарда (от 30 минут до 2 часов);
3.Острый — от образования некроза до ферментативного расплавления некротизированной мышечной ткани (от 2 часов до 10 суток);
4.Подострый — начальные процессы организации рубца, развитие грануляционной ткани на месте некротической (до 5 недель);
5.Постинфарктный — адаптация миокарда к новым условиям функционирования (до 6 месяцев).
ОИМ имеет различные варианты течения (см.таблицу 1).
Общая летальность при ОИМ составляет 30–35 %. Большая часть смертей приходится на первые двое суток, поэтому основные лечебные мероприятия проводят именно в этот период в специализированных отделениях интенсивной терапии.
В последние несколько лет достаточно широко в клиническую практику вошел новый термин — острый коронарный синдром (ОКС), промежуточный диагноз между нестабильной стенокардией и ОИМ. ОКС — предварительный диагноз, позволяющий врачу определить неотложные лечебные и организационные мероприятия. Выделяют ОКС с подъемом и без подъема сегмента ST при ЭКГ исследовании.
Метаболические лекарственные средства в кардиологической практике
Основным патологическим состоянием, возникающим при многих заболеваниях сердечно-сосудистой системы, в частности при ишемической болезни сердца (ИБС), является гипоксия. Клинические данные свидетельствуют о том, что перспективным направлением в борьбе с г
Основным патологическим состоянием, возникающим при многих заболеваниях сердечно-сосудистой системы, в частности при ишемической болезни сердца (ИБС), является гипоксия. Клинические данные свидетельствуют о том, что перспективным направлением в борьбе с гипоксией является использование фармакологических средств, уменьшающих гипоксию и повышающих устойчивость организма к кислородной недостаточности.
Особый интерес представляют лекарственные средства метаболического действия, целенаправленно влияющие на обменные процессы при гипоксии. Это препараты различных химических классов, их действие опосредуется различными механизмами: улучшением кислород-транспортной функции крови, поддержанием энергетического баланса клеток, коррекцией функции дыхательной цепи и метаболических нарушений клеток тканей и органов [5, 8, 11]. Подобными свойствами обладают антигипоксанты (Актовегин, Гипоксен, Цитохром С), антиоксиданты (Убихинон композитум, Эмоксипин, Мексидол) и цитопротекторы (триметазидин), которые широко используются в клинической практике [3, 9, 12–15].
Антигипоксанты
Антигипоксанты — препараты, способствующие улучшению утилизации организмом кислорода и снижению потребности в нем органов и тканей, суммарно повышающие устойчивость к гипоксии.
Актовегин — мощный антигипоксант, активирующий метаболизм глюкозы и кислорода. Антиоксидантное действие Актовегина обусловлено высоко супероксиддисмутазной активностью, подтвержденной атомно-эмиссионной спектрометрией [1, 4]. Суммарный эффект всех этих процессов заключается в усилении энергетического состояния клетки, особенно в условиях исходной ее недостаточности.
Накопленный клинический опыт отделений интенсивной терапии позволяет рекомендовать введение высоких доз Актовегина: от 800–1200 мг до 2–4 г для профилактики синдрома реперфузии при остром инфаркте миокарда, после проведения тромболитической терапии или балонной ангиопластики, при тяжелой хронической сердечной недостаточности (ХСН) [4, 6].
Гипоксен — антигипоксант, улучшающий переносимость гипоксии за счет увеличения скорости потребления кислорода митохондриями и повышения сопряженности окислительного фосфорилирования. Его применение возможно при всех видах гипоксии.
Цитохром С — ферментный препарат, является катализатором клеточного дыхания. Железо, содержащееся в Цитохроме С, обратимо переходит из окисленной формы в восстановленную, в связи с чем применение препарата ускоряет ход окислительных процессов. При применении препарата возможны аллергические проявления.
Антиоксиданты
Антиоксиданты — соединения различной химической природы, способные обрывать цепь реакций свободнорадикального перекисного окисления липидов или непосредственно разрушать молекулы перекисей. Антиоксиданты участвуют в уплотнении структуры мембраны, что уменьшает доступность кислорода к липидам.
Убихинон (коэнзим Q10) — эндогенный антиоксидант и антигипоксант с антирадикальным действием. Он защищает липиды биологических мембран от перекисного окисления, предохраняет ДНК и белки организма от окислительной модификации.
Защитная роль коэнзима Q10 при ИБС обусловлена его участием в процессах энергетического метаболизма кардиомиоцита и антиоксидантными свойствами. Клинические исследования последних десятилетий показали терапевтическую эффективность коэнзима Q10 в комплексном лечении ИБС, артериальной гипертензии, атеросклероза и синдрома хронической усталости [2, 3]. В терапии больных ИБС Убихинон композитум может сочетаться с бета-адреноблокаторами и ингибиторами ангиотензинпревращающего фермента (ИАПФ). Накопленный клинический опыт позволяет рекомендовать применение коэнзима Q10 и как средство профилактики сердечно-сосудистых заболеваний. Лечебные дозы Убихинона составляют 30–150 мг/сут, профилактические — 15 мг/сут.
Препарат малоэффективен у больных с низкой толерантностью к физической нагрузке, при наличии высокой степени стенозирования коронарных артерий.
Эмоксипин является синтетическим антиоксидантным средством, обладающим широким спектром биологического действия. Он ингибирует свободнорадикальное окисление, активно взаимодействует с перекисными радикалами липидов, гидроксильными радикалами пептидов, стабилизирует клеточные мембраны. Может комбинироваться с изосорбида-5-мононитратом, что позволяет достичь большего антиангинального и противоаритмического эффектов, предотвратить развитие сердечной недостаточности.
Мексидол — оксиметилэтилпиридина сукцинат. Подобно Эмоксипину, Мексидол является ингибитором свободнорадикальных процессов, но оказывает более выраженное антигипоксическое действие.
Основные фармакологические эффекты Мексидола: активно реагирует с перекисными радикалами белков и липидов; оказывает модулирующее действие на некоторые мембрансвязанные ферменты (фосфодиэстеразу, аденилатциклазу), ионные каналы; обладает гиполипидемическим действием, снижает уровень перекисной модификации липопротеидов; блокирует синтез некоторых простагландинов, тромбоксана и лейкотриенов; оптимизирует энергосинтезирующие функции митохондрий в условиях гипоксии; улучшает реологические свойства крови, подавляет агрегацию тромбоцитов.
Клинические исследования подтвердили эффективность Мексидола при расстройствах ишемического генеза, в том числе при различных проявлениях ИБС.
Цитопротекторы
В последнее время возрос интерес к метаболическому направлению в лечении стабильных форм ИБС. Метаболически действующие препараты потенциально могут сохранить жизнеспособность миокарда (гибернирующий миокард) до проведения операции по восстановлению коронарного кровотока. Метаболическая терапия направлена на улучшение эффективности утилизации кислорода миокардом в условиях ишемии. Нормализация энергетического метаболизма в кардиомиоцитах является важным и перспективным подходом к лечению больных ИБС.
Возможные пути цитопротекции:
Из известных в настоящее время миокардиальных цитопротекторов наиболее изученным препаратом с доказанными антиангинальным и антиишемическим действиями является триметазидин, реализующий свое действие на клеточном уровне и воздействующий непосредственно на ишемизированные кардиомиоциты. Высокая эффективность триметазидина в лечении ИБС объясняется его прямым цитопротекторным антиишемическим действием. Триметазидин, с одной стороны, перестраивает энергетический метаболизм, повышая его эффективность, с другой — уменьшает образование свободных радикалов, блокируя окисление жирных кислот [10, 13].
Механизм действия триметазидина связан:
Указанные процессы помогают сохранить в кардиомиоцитах необходимый уровень АТФ, снизить внутриклеточный ацидоз и избыточное накопление ионов кальция.
Таким образом, противоишемическое действие триметазидина осуществляется на уровне миокардиальной клетки за счет изменения метаболических превращений, что позволяет клетке повысить эффективность использования кислорода в условиях его сниженной доставки и таким образом сохранить функции кардиомиоцита.
Триметазидин на российском фармацевтическом рынке представлен такими препаратами, как «Предуктал» (Франция), «Триметазид» (Польша), «Триметазидин», «Римекор» (Россия).
В многочисленных исследованиях убедительно продемонстрирована высокая антиангинальная и антиишемическая эффективность триметазидина у больных ИБС как при монотерапии, так и в комбинации с другими лекарственными средствами [14, 17, 18]. Препарат не менее эффективен в лечении стабильной стенокардии, чем бета-адреноблокаторы или антагонисты кальция, однако наибольшую эффективность он проявляет в сочетании с основными гемодинамическими антиангинальными препаратами. К преимуществам триметазидина относится отсутствие гемодинамических эффектов, что позволяет назначать препарат независимо от уровня артериального давления, особенностей сердечного ритма и сократительной функции миокарда.
Триметазидин может быть назначен на любом этапе лечения стенокардии в составе комбинированной антиангинальной терапии для усиления эффективности бета-адреноблокаторов, антагонистов кальция и нитратов у следующих категорий больных:
Триметазидин позволяет уменьшить дозу препаратов, оказывающих побочные действия, улучшая общую переносимость лечения.
Важными моментами являются отсутствие противопоказаний, лекарственной несовместимости, а также его хорошая переносимость. Нежелательные реакции возникают очень редко и всегда слабо выражены. Это позволяет применять препарат лицам пожилого возраста, при наличии сахарного диабета и других сопутствующих заболеваний.
Данных о влиянии триметазидина на отдаленные исходы и сердечно-сосудистую смертность у больных ИБС пока нет, поэтому целесообразность его назначения в отсутствие стенокардии или эпизодов безболевой ишемии миокарда не установлена.
Нормализация энергетического метаболизма в кардиомиоцитах является важным и перспективным подходом к лечению больных ХСН. Метаболическая терапия у таких больных должна быть нацелена на улучшение эффективности утилизации кислорода миокардом в условиях ишемии. Однако работ, посвященных изучению особенностей действия триметазидина у больных ХСН, крайне мало [7, 11, 16].
В связи с этим на кафедре клинической фармакологии и фармакотерапии ФППОВ ММА им. И. М. Сеченова было проведено исследование с целью определить пределы и возможности триметазидина в комплексной терапии больных ХСН, осложнившей течение ИБС.
В исследование было включено 82 больных ХСН II–III функциональных классов по NYHA, осложнившей течение ИБС. В их числе было мужчин — 67, женщин — 15, средний возраст составил 62,2 ± 7,3 года. Перед включением в исследование у всех пациентов была достигнута стабилизация состояния на фоне терапии сердечными гликозидами, диуретиками, бета-адреноблокаторами в индивидуально подобранных дозах. Все больные были распределены в две группы: в первую (основную) группу вошли 40 больных, которым к комплексной терапии был добавлен триметазидин в дозе 60 мг/сут и ИАПФ эналаприл в дозе 5–10 мг/сут; вторую (контрольную) группу составили 42 больных, которым к комплексной терапии был добавлен только эналаприл без триметазидина. Между группами не было достоверных различий по возрасту, полу, давности заболевания, ФК ХСН. Длительность наблюдения составила 16 нед.
Клиническую эффективность терапии оценивали по динамике функционального класса ХСН. Всем больным проводилось холтеровское мониторирование ЭКГ с оценкой среднесуточной частоты сердечных сокращений (ЧСС), общего количества эпизодов депрессии сегмента ST, максимальной величины депрессии сегмента ST. Тренды сегмента ST расценивались как ишемические при его горизонтальном снижении не менее чем на 1 мм относительно точки J продолжительностью 1 мин и более. Антиишемический эффект считали достоверным, если количество эпизодов ишемии миокарда уменьшалось на 3 и более и/или суммарная депрессия сегмента ST сокращалась на 50% и более. Также оценивался характер нарушений ритма сердца: количество изолированных желудочковых экстрасистол (ЖЭ), парных ЖЭ, наджелудочковых экстрасистол (НЖЭ), эпизодов неустойчивой желудочковой тахикардии (ЖТ), пробежек наджелудочковой тахикардии (НЖТ). Критериями антиаритмического эффекта считали уменьшение изолированных ЖЭ на 50%, парных ЖЭ — на 90% при полном устранении эпизодов ЖТ.
Для оценки толерантности к физической нагрузке больным проводился тредмил-тест. Критериями положительной пробы являлись типичный приступ стенокардии и/или стойкая горизонтальная депрессия сегмента ST на 1 мм и более. При анализе результатов тредмил-теста оценивались максимальная мощность выполненной нагрузки и общая продолжительность нагрузки.
С целью оценки состояния внутрисердечной гемодинамики пациентам проводилось эхокардиографическое исследование с оценкой следующих морфофункциональных параметров сердца: размер левого предсердия (ЛП), см; конечно-диастолический размер (КДР)Я, см; конечно-систолический размер (КСР), см; фракция выброса (ФВ) левого желудочка, %.
Клинические и инструментальные исследования проводили до и через 16 недель непрерывной терапии.
Статистический анализ полученных данных проводили с использованием стандартных методов статистики, включая вычисление непарного критерия t Стьюдента. Все данные представлены в виде средних стандартных отклонений (М ± m).
Анализ динамики ФК ХСН показал, что через 16 недель лечения у 28% больных первой группы и у 26% больных второй группы было достигнуто улучшение клинического состояния и переход в более низкий ФК ХСН. Количество больных III ФК уменьшилось в первой группе с 50 до 27,5%, во второй — с 64,3 до 30,9%. Количество больных II ФК увеличилось до 67,5 и 66,7% соответственно. На фоне лечения в обеих группах появились больные I ФК: 5% — в первой группе и 2,4% — во второй. В целом ФК ХСН снизился на 11% (р 0,05) и 6,9% (р > 0,05) соответственно, количество НЖЭ — на 26,4% (р 0,05) и 10,8% (р > 0,05) соответственно.
Ни у одного больного, получавшего терапию триметазидином, не было зарегистрировано вновь появившихся парных ЖЭ или эпизодов неустойчивой ЖТ.
По данным холтеровского мониторирования ЭКГ отмечено и достоверное уменьшение суточного количества эпизодов депрессии сегмента SТ в первой группе на 55,5% (р
Т. Е. Морозова, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва
Ишемическая болезнь сердца как распознать и лечить
Андрей Леонидович
Провизор
Ишемическая болезнь сердца
Факторы риска
Повышенный риск развития ишемии наблюдается у людей:
Симптомы ИБС
Впервые в истории симптомы ишемии описал Геберден Вильям (1772 год): Болевые ощущения в области грудной клетки, которые появляются при ходьбе и заставляют человека останавливаться. При этом, человеку кажется, что если боль не пройдет, то он умрет, но как только она проходит, неприятные ощущения и мысли уходят. Если такая боль продолжается 2-3 месяца и дольше, она не всегда прекращается при остановке человека, а начинает беспокоить его даже в состоянии покоя.
Обычно симптомы ИБС возникают у старших людей и проявляют себя в виде:
Как проявляется ишемическая болезнь сердца
К какому врачу обратиться?
Если вы подозреваете, что у вас проблемы с сердцем, нужно как можно скорее обратиться к доктору. Первым делом — к терапевту, который соберет анамнез, отправит вас на ЭКГ (электрокардиограмму), а затем направит вас к кардиологу, который лечит ИБС. Если же вы почувствовали резкую боль в области грудины, у вас помутилось сознание и стало тяжело дышать, тогда нужно вызвать скорую помощь, которая отправит вас в кардиологическое отделение больницы.
Диагностика и лечение ишемической болезни сердца
В медицинской практике «золотым диагностическим стандартом» при подтверждении или опровержении диагноза ИБС считается коронарография. С ее помощью можно определить следующие проблемы в работе сердечной мышцы и сосудов, питающих орган:
В современной медицине все чаще прибегают к методу МСКТ (мультиспиральной компьютерной томографии) с контрастом. В отличие от классической коронарографии (этот метод подразумевает хирургическое вмешательство в артериальное русло с использование рентгеновского оборудования и проводится только в стационаре), МСКТ можно выполнять амбулаторно. Второе важное отличие этой современной диагностики заключается в том, что методика позволяет увидеть не только сосудистый просвет, но и оценить состояние его стенок.
Мультиспиральная компьютерная томография
Главная задача врача при лечении ИБС — восстановить нормальное снабжение кровью сердца, чтобы вернуть пациента к нормальному качеству жизни. Увы, но очень редко здесь помогают терапевтические методики, поэтому обычно доктора прибегают к различным хирургическим вмешательствам. Их существует очень много и выбор зависит от особенностей течения ИБС:
Несколько слов о профилактике
В Европейском сообществе кардиологов в качестве профилактики ишемии пациентам рекомендуют:
Разумеется, следуя всему вышеописанному вы не получите 100% гарантированной защиты от ИБС, но значительно снизите риск развития ишемии.
Факторы развития ишемической болезни сердца
Лечение ИБС лекарствами
Если говорить о медикаментозном лечении ишемии, то сегодня такой подход используется все чаще, так как на рынок выходят принципиально новые препараты для облегчения состояния пациента при ИБС. Рассмотрим основные из них:
Антиагреганты
Предотвращают образование тромбов:
Тиенопиридины
Назначаются при крайне высоком риске тромбоза:
Статины
Лекарства антиатеросклеротического класса, которые понижают уровень «плохого» холестерина в крови:
Бета-блокаторы
Снижают ЧСС (частоту сердечных сокращений — уменьшают пульс), за счет чего сердце меньше нуждается в кислороде:
Антагонисты кальция
Расширяют сосудистые стенки сердца, увеличивая тем самым приток крови к органу:
Кроме вышеописанных лекарств при лечении ИБС используются нитраты (снимают боль), Цитопротекторы (защищают клетки сердечной мышцы от гибели) и прочие препараты, которые можно найти на нашем сайте. Но, принимать их нужно только строго по назначению врача!
Поделиться статьей:
Вам может быть интересно
Как избавиться от изжоги быстро и без осложнений?
Ощущение жжения (некоторые описывают его, как жар), которое возникает в области за грудиной или вверху живота, знакомо буквально каждому человеку. Это состояние называется изжогой и им систематически страдает более половины населения Земли. Почему и как возникает развивается, а также как быстро от нее избавиться — читаем далее..
Читать дальше
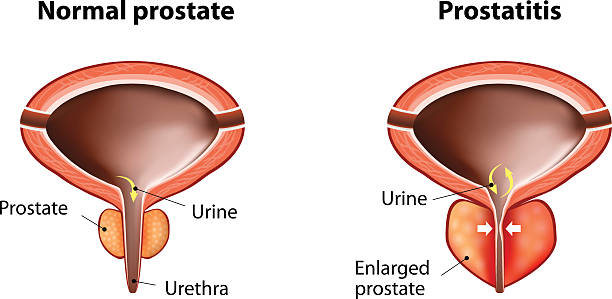
Простатит – самая распространенная мужская проблема после 40
Простатит – распространенное заболевание предстательной железы, с которым сталкиваются пациенты в возрасте от 40 лет. Патология имеет воспалительную природу, возбудителем чаще выступают условно-патогенные микроорганизмы: золотистый стафилококк, энтерококк, протей, кишечная палочка. По характеру течения простатит бывает острым и хроническим..
Читать дальше
Биссиноз и другие «профессиональные» заболевания дыхательной системы
Профессиональные болезни дыхательной системы объединены единым названием – пневмокониозы. Это группа хронических заболеваний легких, которые возникают вследствие продолжительного вдыхания воздуха, загрязненного производственной пылью. Пневмокониозы характеризуются развитием в легочной ткани диффузного фиброза. Отсутствие своевременного лечения и устранения раздражающего фактора может стать причиной серьезных осложнений: сердечно-легочная недостаточность, хронический бронхит, пневмония, туберкулез, бронхоэктатическая болезнь..
Ишемическая болезнь сердца (ИБС), или стенокардия (вопросы и советы для пациента)
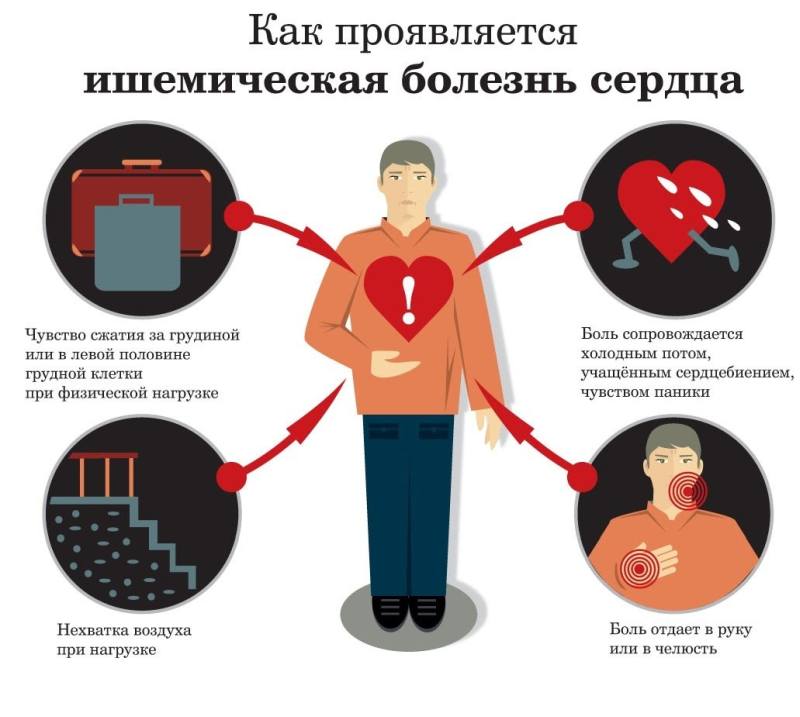
Ишемическая болезнь сердца — это болезнь, возникающая из-за недостаточности кровоснабжения сердца вследствие сужения просвета кровеносных сосудов. Боль при стенокардии появляется чаще всего в центре груди, но может быть и слева, в области сердца, может иррадиировать («отдавать») в шею, нижнюю челюсть, левую руку, между лопаток. Ощущения могут быть сжимающие, давящие. Некоторые пациенты чувствуют, что им будто навалилось что-то на грудь. Иногда вместе с болью возникает чувство нехватки воздуха, невозможность вдохнуть. Проявляется стенокардия почти всегда при нагрузке — физической или эмоциональной. Может начаться во время быстрой ходьбы, бега, подъёма по лестнице, поднятия тяжестей, а также сильных стрессов или эмоциональных переживаний. На более поздних стадиях, когда болезнь становится более тяжелой, боли могут возникать и в покое. Очень важно при возникновении таких ощущений обязательно и как можно скорее обратиться к врачу!
Что нужно знать об ишемической болезни сердца?
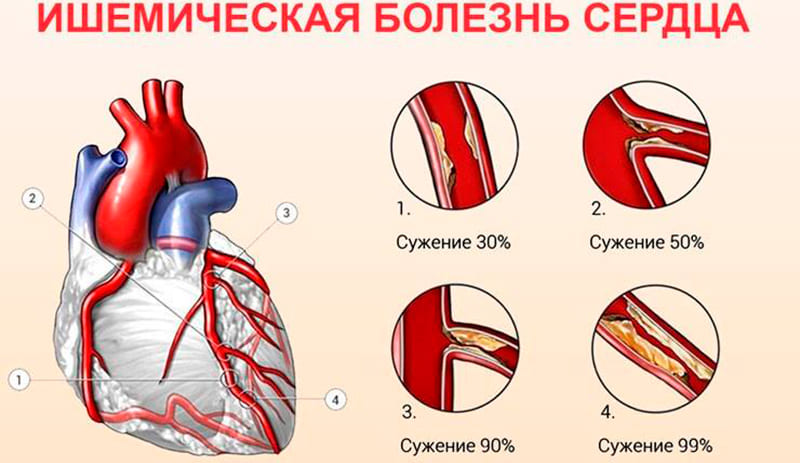
Для того чтобы исправно работать, сердце нуждается в кислороде и питательных веществах. Кровоснабжение сердца осуществляется через артерии, охватывающие сердце, подобно короне, и потому названные коронарными. В коронарные артерии кровь поступает из аорты, после чего по более мелким сосудам она доставляется к работающим клеткам миокарда. Диаметр коронарных артерий совсем небольшой — они не толще соломинки для коктейля (3-5 мм), но нарушение их проходимости способно нанести серьезный ущерб здоровью. Основная причина нарушения проходимости артерий — это атеросклероз (от греческих слов «атер» — кашица и «склерозис» — затвердение). Название точно отражает суть процесса — накопление на стенках артерий мягких отложений — липидов (жиров, таких как холестерин), последующее разрастание плотной соединительной ткани и затвердевание — кальциноз. В результате артерии теряют свою эластичность и становятся жесткими. Выбухающие в просвет сосудов липидные (жировые) отложения, называемые атеросклеротическими бляшками, приводят к сужению просвета или даже закупорке артерий. До сих пор не до конца прояснены механизмы ранних стадий развития атеросклеротического процесса, из-за которых развиваются бляшки и сужение коронарных сосудов. Тем не менее на сегодня доказано, что атеросклероз развивается в том числе в ответ на повреждение сосудистой стенки изнутри (повреждение или дисфункция эндотелия). Это может быть вызвано целым рядом причин, в частности, курением, значительным повышением уровня липидов крови (холестерина), высоким Артериальным Давлением, психоэмоциональными стрессами, вирусной или бактериальной инфекцией. Играет роль и наследственная предрасположенность. Сужение (стеноз) одной или нескольких коронарных артерий атеросклеротической бляшкой (бляшками) уменьшает поступление крови и кислорода к сердечной мышце и вызывает ишемию миокарда (от греческих слов «ише» — задерживаю и «гемо» — кровь). Именно недостаток крови и кислорода вызывает боль, которую чувствует человек во время приступа стенокардии.
Что такое стенокардия и как ее распознать?
Стенокардия — главный симптом хронической ишемической болезни сердца (ИБС)
Стенокардия — это остро возникающее чувство дискомфорта в грудной клетке (чувство сдавливания, стеснения, жжения, боли), заставляющее человека прекратить физическую нагрузку. Независимо от того, какой нагрузкой вызвана стенокардия, приступ должен пройти после прекращения нагрузки и\или приёма нитроглицерина (спрей или таблетки). Если неприятные ощущения в грудной клетке после этого не проходят — срочно вызывайте «скорую помощь», возможно развитие инфаркта миокарда.
При появлении любых неприятных ощущений в грудной клетке следует обратиться к врачу для рутинного, «стандартного» (проведение ЭКГ, анализы крови, врачебный осмотр) или более углублённого обследования (проведение ЭКГ или ЭХОКГ с нагрузкой, мониторирование ЭКГ в течение суток, коронароангиография артерий сердца). коронароангиография проводится при тяжёлых проявлениях стенокардии с целью уточнения возможности применения хирургических методов улучшения кровоснабжения сердца, стентирования или шунтирования. (см более подробную информацию на «послестента.рф»).
Что делать, если возник приступ стенокардии?
Стенокардия — это крик сердца о помощи. Хотя через суженную бляшкой артерию сердца проходит недостаточное количество крови, в условиях покоя её достаточно для обеспечения мышцы сердца поступающим с кровью кислородом.
Поэтому первым действием при стенокардии является прекращение нагрузки, вызвавшей приступ. Второе действие: если приступ не проходит в течение 2-3 минут в покое, необходимо принять 1 таблетку нитроглицерина, положив её под язык. Удобнее использовать нитроглицерин в форме спрея. Нитроглицерин быстро всасывается, попадает в кровь и вызывает расширение сосудов сердца. Через 1-2 минуты приступ должен прекратиться. Кратковременные приступы стенокардии проходят самостоятельно при прекращении нагрузки или после приёма нитроглицерина в течение 2-3 минут, иногда — до 8-10 минут.
Помните! У вас всегда должен быть с собой достаточный запас ваших лекарств!
При ишемической болезни сердца (а точнее при атеросклерозе, суживающем артерии сердца) происходит ишемия миокарда (обескровливание части мышцы сердца) разной продолжительности — от нескольких минут до 1 часа и более.
Ишемия более 40 минут вероятнее всего связана с развитием тромбоза артерии (закупоркой тромбом). Это верный признак начинающегося или уже состоявшегося инфаркта миокарда (отмирание клеток части мышцы сердца).
Как поступить при таком состоянии?
При первых признаках сердечного приступа позвоните в скорую помощь. Лучше всего начать лечение в течение первого часа после появления симптомов. Ожидание увеличивает повреждение сердца и уменьшает шанс на спасение. Крайне необходимо предотвратить сужение артерии в течение 90 минут, чтобы свести к минимуму последствия.
До приезда скорой помощи обеспечить доступ большего количества кислорода: расстегнуть воротник, открыть окно.
Обязательно прекратить любую физическую нагрузку, лечь с поднятым изголовьем или сесть в кресло с подлокотниками, максимально расслабиться.
Не принимать пищу, не пить, не курить.
При сохранении болей продолжить приём нитроглицерина, каждые 7-10 мин. Если болей нет, принимать нитроглицерин не нужно.
Не паниковать! Эмоциональный стресс ещё больше может усилить ишемию.
Строго следовать рекомендациям врача скорой помощи после приступа.
Как бороться со стенокардией?
Доказано, что современными методами лечения можно предупредить прогрессирование болезни, продлить жизнь и сохранить здоровье.
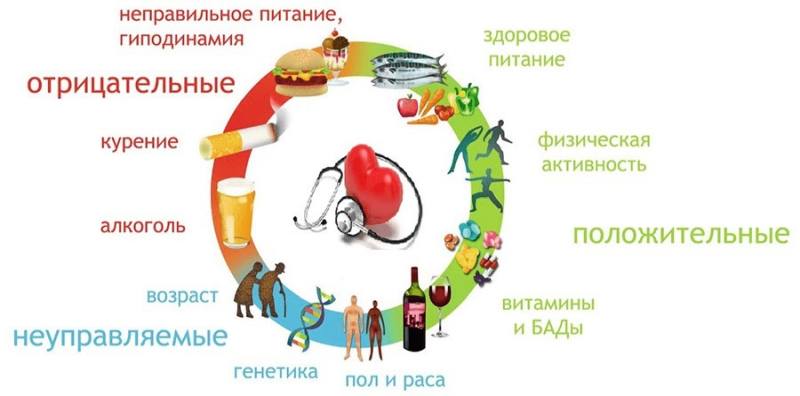
Для этого в первую очередь необходимы изменение образа жизни и отказ от вредных привычек, устранение факторов риска:
Если имеется гипертония, уровень артериального давления следует довести до цифр меньше 130 мм. ртст / 90 мм. ртст.
Прекратить употребление алкоголя
Следить за питанием, используя диету для пациентов с ИБС
Избавиться от лишнего веса
Обратиться к врачу за рекомендациями по физической активности
Немедикаментозные методы (диета, физические тренировки, контроль за давлением, весом) существенно увеличивают эффективность лекарственной терапии. Но сохранение факторов риска, таких как курение, алкоголь, гипертония, избыточный вес, малая двигательная активность, сахарный диабет могут снизить эффект медикаментозной профилактики!
Какие препараты следует принимать для устранения приступов стенокардии?
После того, как у Вас поставлен диагноз стенокардии, Вам, вероятно, придется принимать лекарственные препараты неопределенно долго, длительно. Даже если у Вас была проведена коронарная ангиопластика (иногда такую операцию называют ЧКВ, ЧТКА, стентирование) или аортокоронарное шунтирование, впоследствии требуется продолжить прием лекарств.
Для уменьшения количества приступов стенокардии существует целый ряд препаратов, которые называют антиангинальными средствами.
Задача этих препаратов обеспечить вам продление жизни и отсутствие (или значительное уменьшение) симптомов стенокардии. Симптомы уменьшатся за счет нормализации кровотока давления, пульса, восстановления метаболического состояния клеток сердца.
Что врач может Вам назначить? (только при наличии показаний и после проведения обследований!).
Быстродействующие нитраты (спрей или таблетки).
Эти препараты применяют для купирования приступов стенокардии. Суть их действия состоит в том, что они быстро расширяют сосуды сердца, что облегчает боли. Необходимо всегда иметь при себе спрей нитроглицерина (или таблетки). Это может спасти Вам жизнь. Но помните, что эти препараты лишь снимают симптомы стенокардии, но не лечат её. Если Вы их принимаете достаточно часто и регулярно — их действие может ослабевать. Обязательно расскажите врачу, сколько раз в день/неделю Вы пользуетесь нитратами.
Бета-блокаторы
Действуют на симпатическую нервную систему, несколько замедляют работу сердца и понижают артериальное давление. Очень важно принимать их постоянно, длительно и ни в коем случае не прекращать приема, не проконсультировавшись с врачом. Бета-блокаторы применяются для предупреждения приступов стенокардии, но не для их купирования.
Антагонисты кальция
Также предупреждают развитие приступов стенокардии. Прием этих препаратов приводит к расширению артерий, в том числе и артерий сердца. В результате улучшается кровоток, уменьшается нагрузка на сердце, большее количество крови поступает к сердцу. Антагонисты кальция также снижают артериальное давление.
Миокардиальные цитопротекторы
Эти препараты имеют принципиально иной механизм действия. Они предупреждают развитие приступов за счет воздействия на обменные нарушения, вызванные недостатком кислорода, непосредственно в клетках сердца.
Не влияя на давление и пульс, эти препараты дают сердцу возможность работать без ишемии за счёт перевода сердца на более экономное использование дефицитного кислорода. Они переключает обменные процессы на использование в качестве «топлива» для сердца глюкозы, а не жирных кислот как это бывает обычно. При одном и том же объёме работы сердцу требуется уже меньшее количество кислорода (примерно на 20-30%) для окисления (сжигания) «топлива» для нормальной работы клеток сердца
Если после назначения/отмены врачом каких-либо таблеток вы чувствуете себя хуже — не предпринимайте никаких самостоятельных корректировок в лечении, а по возможности максимально быстро обратитесь к своему лечащему врачу.
Что рассказать врачу
Опишите, как Вы себя чувствуете. Заполните анкету на оборотной стороне.
Покажите Ваш дневник наблюдения за АД и ЧСС.
Подробно расскажите про боли — где болит, какие они, когда возникают, чем снимаете.
Если Вы проходили обследования или сдавали анализы, принесите врачу их результаты.
Что спросить у врача
Надо ли принимать лекарственные препараты? Когда? Сколько раз в день? В какой дозировке?
Когда прийти в следующий раз?
Что делать, если станет хуже?
Нужна ли диета? Какая? Сколько пить жидкости?
Есть ли ограничения по физической нагрузке?
Стенокардию важно контролировать
Отмечайте вое самочувствие в дневнике каждый день, это очень важно для контроля стенокардии.
Скачайте мобильное приложение «Контроль стенокардии» в AppStore или GooglePlay. Им просто пользоваться, и оно поможет лучше оценить эффективность терапии.
Заполните опросный лист до приема врача, это сделает общение со специалистом более эффективным