что пить при ишиасе
Как лечить седалищный нерв
Здравствуйте! Где-то пол года, беспокоила левая нога ниже колена и в подколенной области, мне казалось что это проблемы с кровообращением. Примерно три месяца назад у меня продуло, после этого схватила поясницу, ограничилась подвижность, особенно при вставание со стула,присутствовала боль.Через какой-то период симптомы ушли. Месяц назад переохладился на улице, Начало тянуть левую ягодицу и левую ногу на задней поверхности. Использовала мази, лежала на массажной кровати, Состояние немного улучшилось. После того как решила прогреть пояснично-крестцовую область,началась резкая боль при вставании.боль была постоянная,ограничение подвижности, боли в ягодицы и на левой ноге.Без назначения врача проколола пять дней Кеторол, Использовала мазь вольтарен. Обратилась К терапевту, По назначению, 10 дней проколола Мильграму, пропила пять дней мидокалм, Также пять дней проколола мовалис. Состояние улучшилось, но боль сохраняется. Выполняю упражнения для растяжки грушевидной мышцы, вишу на турнике, использую аппликатор Ляпко, нанашу гель Дологит на область боли. Почти постоянная Ноющая Боль сохраняется в верхней части ягодицы,во время некоторых движений тянет ногу сзади,не могу выполнять все движения из-за боли.Хочу полностью избавится от боли. Посоветуйте,что делать дальше?
На сервисе СпросиВрача доступна консультация невролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Ишиас
Ишиас или невралгия седалищного нерва представляет собой поражение седалищного нерва, возникающее в результате сдавления корешков спинного мозга на уровне поясничного отдела позвоночника.
Ишиас практически никогда не возникает у детей и подростков, основные пациенты с таким диагнозом – это люди старшего возраста.
Причины ишиаса
Существует несколько причин для развития ишиаса, вот основные из них:
Симптомы ишиаса
Основным симптомом ишиаса является боль. Она может быть различной интенсивности – от неприятных ощущений до нестерпимой боли. Как правило, боль постоянная, может усиливаться при резких движениях. Также пациенты жалуются на жжение и покалывание в нижней части ноги, слабость, онемение и ограничение подвижности в пораженной конечности.
В большинство случаев боль при ишиасе носит односторонний характер, возникая справа или слева.
Диагностика ишиаса
После сбора жалоб и осмотра пациента для подтверждения диагноза доктор назначает рентгенографию, которая выявляет сдавление корешков, вызванное патологиями позвонков и межпозвоночных дисков.
Компьютерная и магнитно-резонансная томография позволяет определить разные причины болей в седалищном нерве, а электронейромиография необходима для оценки нервной проводимости при нарушении чувствительности и движений.
Что можете сделать Вы
Рекомендуется обратиться к доктору при появлении первых признаков заболевания.
Что может сделать врач
Терапия ишиаса комплексная, включающая в себя применение лекарственных средств, физиотерапевтических методов воздействия, остеопатии и даже народной медицины.
При ишиасе назначаются нестероидные противовоспалительные средства, витамины и отвлекающие препараты, которые притупляют чувство боли за счет раздражения кожных рецепторов. При сильной боли могут быть рекомендованы новокаиновые блокады.
Остеопатия – один из вариантов комплексного лечения ишиаса, несильное воздействие при помощи движений и нажатий, направленное на устранение боли и воспаления. Не устраняет причину, но помогает справиться с симптомами заболевания.
Профилактика ишиаса
Профилактика ишиас включает в себя:
Правильное поднятие тяжестей – в этом процессе должны напрягаться мышцы рук и ног, но не поясницы. Чтобы правильно поднять что-то тяжелое, нужно слегка присесть и наклониться, и поднять тяжесть, не сгибая при этом спину.
Ишиас: мучительное состояние и как его устранить
Ишиас представляет собой острое воспаление крупнейшего нерва человеческого тела. Седалищного нерва. Он локализован на уровне позвоночника, в нижней трети. Ишиас развивается при компрессии. Нарушении кровотока. Обездвиживает человека или не дает ни ходить, ни сидеть, ни заниматься своими делами. Справиться с этим состоянием можно, но только под контролем врачей.
Врачи клиник «ДалиМед» эффективно справляются с этим заболеванием, используя различные лечебные техники. Боль, которая возникает при ишиасе, в клиниках снимается сразу на первом приеме. Подробнее о лечении этого заболевания в наших клиниках можно узнать, позвонив по телефону: 8 (812) 678-17-17
Что же нужно знать об ишиасе?
Специалисты нашей клиники
Записаться к врачу Цупров Юрий Васильевич Стаж 44 года
Заведующий отделением травматологии и ортопедии, кандидат медицинских наук, врач высшей категории, нейроортопед, вертебролог, подиатр, хирург.
Записаться к врачу Ивлиев Андрей Анатольевич Стаж 29 лет
Врач высшей категории, ортопед-травматолог, вертебролог, физиотерапевт
Ортопед-травматолог, вертебролог, нейроортопед, физиотерапевт, нейрореабилитолог
Невролог, нейрофизиолог, цефалголог, врач функциональной диагностики, иглорефлексотерапевт
Почему развивается ишиас
Среди причин патологического состояния:
Ишиас седалищного нерва — результат повреждения или изменения позвоночника.
Почему лучше к нам?
Какие симптомы ишиаса бывают
Симптомы ишиаса довольно типичные.
Ишиас седалищного нерва не позволяет жить привычной жизнью. Нужно срочное лечение.
Приемы врачей специалистов
Обследование на ишиас, как диагностировать заболевание
Диагностика патологического процесса проводится на первом приеме. Доктор ортопед-травматолог при помощи пальпации определяет степень развития заболевания.
Наша задача — быстро выявить причины ишиаса. От этого зависит качество дальнейшей терапии. Неправильное лечение ишиаса сделает только хуже.
Методы лечения ишиаса
Терапию проводят в амбулаторно режиме. Клиника «Дали Мед» предлагает комплексное лечение ишиаса. От первичной консультации и до реабилитации. Возвращения к здоровой жизни.
Среди методик обследования на ишиас:
Лучше всего лечить ишиас курсами. Каждый курс — решает свою проблему. Например, купирует болевые ощущения и снимает воспаление. Второй — закрепляет результат. Третий — развивает мышцы, чтобы поддерживать позвоночник в нормальном, стабильном положении и т.д.
Операция при ишиасе нужна в крайних случаях. В большинстве же ситуаций удается качественно повлиять на состояние опорно-двигательного аппарата.
Консервативное лечение имеет массу преимуществ:
Симптомы ишиаса крайне мучительны для пациента. Становится невозможным вести активный образ жизни на несколько недель, а то и месяцев. Чтобы сократить сроки восстановления, решить проблему, нужно комплексное лечение и своевременное обращение в клинику «ДалиМед».
Местное или комплексное воздействие озона на организм. Стимулирует самоочищение и самовосстановление. Активирует биохимические процессы, усиливает микроциркуляцию.
Сокращает реабилитационный период после травм и операций. Применяется самостоятельно и в комплексе с лекарственной, мануальной терапией, массажем и лечебной физкультурой.
Почему лучше к нам?
Факт №21 – По телефону консультирует координатор клиники
Если у Вас есть вопрос, пожелания или претензии по работе нашей Клиники, Вы можете связаться с нами с помощью электронной почты dali_call@mail.ru
Санкт-Петербург, Литейный, 52
Маяковская, Достоевская, Владимирская, Площадь Восстания, Гостиный двор, Чернышевская
Клиника находится в 10 минутах пешком от станций метро Маяковская, Достоевская и Владимирская. И в 15 минутах пешком от станций метро Площадь Восстания, Гостиный двор и Чернышевская.
С 9:00 до 21:00
Без перерыва и выходных
Информация и цены, представленные на сайте, не являются публичной офертой Соглашение о персональных данных
Имеются противопоказания, необходима консультация специалиста.
Лицензии Федеральной службы по надзору в сфере здравоохранения:
№ Л0-78-01-009468 от 18.12.2018 г.
На базе клиники осуществляется подготовка магистров СПБГУ по программе «Ортопедические системы и технологии»
Вакцинация от Covid-19 не является противопоказанием
к лечению в Клинике.
Синдром грушевидной мышцы. Способы лечения.
Синдром грушевидной мышцы. Способы лечения.
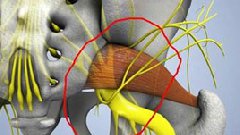
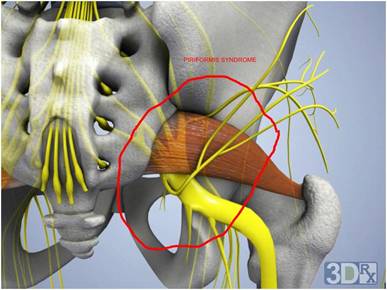
Боль в ягодице, с иррадиацией вниз по ноге, обычно называют пояснично-крестцовым радикулитом. Наиболее часто, причиной радикулита является раздражение спинномозговых нервов в области позвоночника. Иногда воздействие на нервы располагается ниже позвоночника вдоль ноги. Одной из возможных причин может быть синдром грушевидной мышцы. Синдром грушевидной мышцы может быть достаточно болезненным, но как правило, не представляет большой опасности и редко приводит к необходимости оперативного лечения. В большинстве случаев, удается вылечить этот синдром с использованием консервативных методов лечения (ФТО, ЛФК, блокады).
Проблемы в грушевидной мышце могут влиять на седалищный нерв. Это происходит потому, что седалищный нерв проходит под грушевидной мышцей (иногда проходит через мышцу) и выходит из таза. Воспаление или спазм грушевидной мышцы могут воздействовать на седалищный нерв и вызывать симптомы радикулита.
Причины и симптомы
Симптомы ишиаса появляются вследствие раздражения седалищного нерва. До сих пор непонятно, почему грушевидная мышца начинает воздействовать на нерв. Многие считают, что это происходит, когда грушевидная мышца спазмируется и начинает придавливать нерв к тазовой кости. В некоторых случаях, грушевидная мышца повреждается в результате падения на ягодицы. Кровотечение внутри мышцы и вокруг, в результате травмы, приводит к появлению гематомы. Грушевидная мышца воспаляется и начинает давить на нерв. Гематома постепенно рассасывается, но спазм мышцы сохраняется.
Спазм мышцы продолжает вызывать воздействие на нерв. По мере регенерации, часть мышечных волокон заменяется рубцовой тканью, обладающей меньшей эластичностью, что может приводить к уплотнению мышечной ткани мышцы (это тоже может быть фактором давления на нерв).
Пациентам не комфортно сидеть и они стараются избегать сидения. А если приходится садиться, то они приподнимают больную сторону, а не садятся не ровно.
Диагностика
Диагностика начинается с истории заболевания и физикального осмотра врачом. Врачу необходимо выяснить симптоматику, что вызывает изменение болевого синдрома (нагрузки, положение тела). Кроме того, имеет значение наличие травм в анамнезе и сопутствующей патологии (например, артрита). Затем врач проверит осанку, походку и локализацию боли. Будет проверена чувствительность, рефлекторная активность потому, что подчас, трудно дифференцировать боль, исходящую из илеосакрального сустава от боли позвоночного генеза. При подозрении на инфекцию или заболевание суставов возможно назначение лабораторных исследований крови, мочи.
Рентгенография – позволяет определить степень дегенеративных изменений в илеосакральных суставах и в позвоночнике.
МРТ позволяет более детально визуализировать морфологические изменения в области таза и в позвоночнике. Существует также специальный метод исследования называемый нейрографией, который позволяет визуализировать нервы. Это становится возможным при наличие специальных программ на компьютерах МРТ и позволяет увидеть зоны раздражения по ходу нерва.
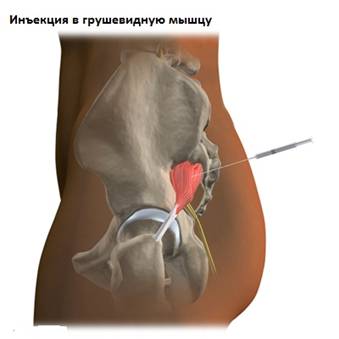
Наиболее достоверным способом диагностики синдрома грушевидной мышцы является диагностическая инъекция анестетика в мышцу. Введение лучше проводить под контролем рентгена или КТ. Исчезновение болей после инъекции местного анестетика в мышцу является подтверждение диагноза «синдром грушевидной мышцы».
Лечение
В основном, применяются консервативные методы лечения. В некоторых случаях, симптоматика исчезает сама, и врач только наблюдает за состоянием пациента.
Медикаментозное лечение. Как правило, это назначение противовоспалительных препаратов ( таких как ибупрофен, парацетамол и другие препараты этой группы).
Физиотерапия. Применяются различные физиотерапевтических процедуры (ультразвук, УВЧ, электрофорез и т.д.) для того, чтобы снять спазм грушевидной мышцы.
Мануальная терапия и массаж. Специальные техники глубокого воздействия на мышцы позволяют вернуть эластичность грушевидной мышце.
ЛФК. Целью физических упражнений является растяжение спазмированной грушевидной мышцы. В дальнейшем, упражнения необходимы для укрепления мышечных групп и профилактику появления синдрома.
Блокады. Введение в мышцу местного анестетика позволяет блокировать боль, а сочетание с стероидом (дексазон) уменьшить воспаление.
Лечение ботоксом. В некоторых случаях, практикуется введение ботокса в грушевидную мышцу. Но эффект длится всего несколько месяцев.
Нестероидные противовоспалительные препараты: список и цены
Нестероидные противовоспалительные препараты используются достаточно широко для подавления воспалительных процессов в организме. НПВП доступны в различных формах выпуска: таблетки, капсулы, мази. Они обладают тремя основными свойствами: жаропонижающими, противовоспалительными и болеутоляющими.
Лучший нестероидный противовоспалительный препарат может подобрать только врач, отталкиваясь от индивидуальных особенностей пациента. Самолечение в данном случае может быть чревато развитие серьезных побочных реакций или же передозировки. Предлагаем ознакомиться со списком препаратов. Рейтинг разработан на основании соотношения цена-качество, отзывов пациентов и мнения специалистов.
Как работают НПВП?
Нестероиды ингибируют агрегацию тромбоцитов. Терапевтические свойства объясняются блокадой фермента циклооксигеназы (ЦОГ-2), а также снижением синтеза простагландина. По мнению специалистов они оказывают влияние на симптомы заболевания, но не устраняют причину его возникновения. Поэтому не следует забывать о средствах, с помощью которых должны быть устранены первичные механизмы развития патологии.
Если у пациента обнаружена непереносимость НПВП, тогда они заменяются лекарствами других категорий. Часто в таких случаях применяют комбинацию противовоспалительного и болеутоляющего средства.
Как показывает практика, нецелесообразно заменять одно лекарство другим той же группы, если при приеме обнаруживается недостаточный терапевтический эффект. Удвоение дозы может привести только к клинически незначительному увеличению воздействия.
Классификация НПВП
Нестероидные противовоспалительные средства классифицируются в зависимости от того, являются ли они селективными для ЦОГ-2 или нет. Таким образом, с одной стороны, есть неселективные НПВП, а с другой – селективные ЦОГ-2.