Как подобрать дозу длинного инсулина
Диа-арифметика сахарного диабета 1 типа (часть 1)
0.2 кг * Х кг веса = доза Лантуса (или Левемира) в сутки, вводимого вечером в 23.00.
Не надо создавать передозировку продлённого инсулина!
Углеводный коэффициент (УК). Сколько надо инсулина, чтобы усвоить 1 ХЕ еды. Считается по формуле: 12: (500 : СДИ) =Х (углеводный коэффициент)
ХЕ (хлебная единица). Надо бы было поставить этот показатель самым первым. Считается только для углеводов!
1 ХЕ = 12 гр. углеводов, все продукты можно измерить в этом показателе!
Таблицы с ХЕ людям с СД1 надо знать наизусть, как таблицу умножения. Тогда не придётся ограничивать себя в еде, вы сможете правильно ввести короткий инсулин на пищевую нагрузку.
Овощи тоже считаются, всеобщее заблуждение, что овощи можно не переводить в ХЕ. Потребность ХЕ в сутки: 1-3 года – 10-11 ХЕ\сутки, 4-11 лет – 16-17 ХЕ, 12-18 лет и взрослые – 19-21 ХЕ (макс 25 ХЕ).
ЦГ – целевая гликемия. Это индивидуальный показатель для каждого, то есть идеальные показатели сахара крови натощак и еду.
Обычно, натощак 5.0-7.0 ммоль/л – через 2 часа после еды – 5.0-7.8 ммоль/л.
АГ – актуальная гликемия. Это то, что СЕЙЧАС показал ваш глюкометр. Позже нам эти данные понадобятся.
СК – сахар крови. СК надо измерять натощак, после сна, перед чисткой зубов, перед основными приёмами пищи, перед сном, при ощущениях гипогликемии и гипергликемии.
СК утром 5.0-6.5 ммоль/л – значит дозы продленного и короткого инсулинов были вечером введены правильно, коррекция не нужна.
Если СК менее 5.0 ммоль/л более 3-5 дней подряд – это риск гипогликемии, надо снизить базу (Лантус или Левемир) накануне.
СК выше перед обедом – надо увеличить дозу короткого инсулина утром, СК выше перед ужином – увеличить дозу короткого инсулина перед обедом, выше перед сном – увеличить дозу короткого инсулина перед ужином.
Эти инсулины работают ещё 5 часов, это надо учитывать, считая инсулин на следующую еду!
Коррекция инсулина на ЕДУ. Формула такова:
(УК*ХЕ) +(АГ-ЦГ) : ФЧИ –АИ = Х единиц короткого инсулина на данную ЕДУ.
Коррекция высокого сахара.
(АГ-ЦГ): ФЧИ = Х единиц короткого инсулина для нормализации СК. В предыдущей формуле на еду – это всё учитывается!
Время экспозиции инулина. Время от начала введения инсулина до приёма пищи.
СК менее 5.0 ммоль/л – инсулин водится с едой, ниже 4.0 ммоль/л
(3.8 ммоль/л) – купирование гипогликемии, инсулин не вводить.
НЕ ленитесь рассчитать эти индексы для себя, в будущем будет проще!Всё будете делать уже автоматически. Каждый человек индивидуален. Эти расчеты – индивидуальный подход.
Во второй части мы продолжим считать ХЕ и инсулин на ЕДУ, физическую нагрузку разного типа, ОРВИ и т.д.
Как подобрать дозу фонового инсулина
Наличие сахарного диабета не исключает полноценной, интересной жизни. Но это возможно только в том случае, когда уровень компенсации максимально приближен к норме.
Компенсация зависит от двух вещей – правильно подобранной дозы короткого инсулина и правильной дозы продленного инсулина.
Продленный (пролонгированный) инсулин
Продленный инсулин или, как еще его называют, пролонгированный – это инсулин длительного действия. Он имитирует фоновый инсулин, который в минимальных дозах синтезируется у здорового человека круглые сутки. Синтез фонового инсулина никак не связан с приемами пищи.
У здорового человека основная часть инсулина вырабатывается во время еды, чтобы компенсировать поступающие углеводы, но и между приемами пищи и ночью вырабатывается небольшое количество инсулина, это так называемый «фоновый инсулин» или просто «фон». Он не дает уровню сахара подниматься, но, в то же время, и не снижает его. У человека с сахарным диабетом эту роль играет продленный инсулин.
Есть разные виды продленных инсулинов, различающихся по времени действия. Одни виды инсулина активно действуют в течение 12-ти часов, такие инсулины требуют двукратного введения, обычно это утро и вечер. Интервал введения составляет 12 часов. Другие виды инсулина имеют более длительный срок действия – до 20-24 часов, они требуют однократного введения в сутки.
Виды продленного инсулина:
Продленный инсулин необходимо вводить в одно и то же время, плюс/минус 30 – 60 минут. Так как без фонового инсулина сахар начнет расти, а если ввести его рано, то хвост прошлой инъекции наложится на вновь введенный инсулин, что приведет к обязательному снижению сахара.
Роль продленного инсулина в компенсации диабета
Продленный инсулин играет очень важную роль в компенсации сахарного диабета. Без правильно подобранной дозы продленного инсулина невозможно скорректировать дозы короткого инсулина.
Продленный инсулин, как уже говорилось выше, имитирует фоновый инсулин. Он должен вводиться в такой дозировке, чтобы не влиять на уровень сахара, но и не давать ему подниматься. То есть, если отбросить подколки короткого инсулина и приемы пищи, сахар должен держаться в течение суток на одном уровне только с введением продленного инсулина.
Не всегда получается быстро и правильно подобрать необходимые дозы, на это требуются время и силы, но результат стОит того. Правильно подобранный продленный инсулин является основой для хорошей компенсации, а, значит, для полноценной жизни и хорошего самочувствия.
Меняются ли дозы продленного инсулина?
Дозы продленного инсулина не должны меняться каждый день. Если они правильно подобранны, то обычно не требую частых изменений.
Но все-таки и продленный инсулин требует периодических изменений доз. Так, например, у женщин дозы зависят от дней цикла. Чаще всего, в периоды менструации дозы продленного инсулина увеличиваются.
Так же дозы могут меняться в зависимости от приема некоторых лекарственных средств.
Во время беременности дозы могут меняться часто и резко. В это время необходимо быть очень внимательной, чтобы во время реагировать на изменение потребности организма в продленном инсулине. Причем, во время беременности дозы продленного инсулина не только возрастают, но и могут резко падать.
На увеличение дозы продленного инсулина может влиять и состояние здоровья, например, вирусные заболевания часто увеличивают потребность в инсулине.
Что влияет на дозу продленного инсулина?
Есть один важный момент, про который необходимо помнить, когда надо изменить дозу продленного инсулина. Если инсулин вводится два раза в сутки, то он, как правило, быстро реагирует на изменение дозы. То есть, если увеличить дозу на несколько единиц, то организм сразу же получит увеличенную дозу.
А вот с инсулинами, которые вводятся один раз в сутки, дело обстоит несколько иначе. Они обладают накопительным эффектом, и при увеличении/ уменьшении дозы организм получит измененную дозу только на второй-третий день. То есть, увеличив дозу, надо выждать два дня и только потом отслеживать последствия изменений.
Техника подбора дозы продленного инсулина
Техника подбора доз продленного инсулина довольна просто, но занимает много времени и требует частых замеров сахара не только днем, но и ночью.
Зато, подобрав дозу длинного инсулина, можно переходить к подбору доз короткого инсулина. Без четко выверенных доз продленного, нет смысла пытаться подбирать дозы короткого инсулина.
Подбор доз проходит в несколько этапов, так легче для организма и для вас. В первый день откажитесь от завтрака и начните измерять сахар каждый час. Измеряйте так вплоть до обеда.
На следующий день позавтракайте, как обычно, а через три часа после еды начните измерять сахар каждый час, пропустите обед и до ужина проводите замеры сахара, потом ужинайте.
На третий день завтракайте, обедайте, но пропустите ужин, и измеряйте постоянно сахар. Проводить замеры сахара необходимо и в течение ночи.
Все эти измерения надо провести по несколько раз, чтобы избежать случайных значений. Смысл этих частых замеров без инъекций короткого инсулина и приемов пищи заключается в том, что правильная доза продленного инсулина должна удерживать сахар на одном уровне. Сахар не должен понижаться, но и не должен расти.Идеально, если вы встали с сахаром 5ммоль/л (8ммоль/л, 12ммоль/л) и без подколок короткого и «подъеданий» углеводов провели весь день с этим значением (+/- 1-2 ммоль/л).
Если слишком тяжело выдерживать несколько часов без приема пищи, то можно съесть что-то, не содержащее углеводов. Например, можно съесть отварное яйцо, кусочек вареного нежирного мяса, кусочек сыра и огурец.
Если в начале измерений ваш сахар, допустим, был 7ммоль/л, а к концу он снизился до 4ммоль/л, то необходимо снизить дозу инсулина на 1-2 единицы. В случае если сахар, наоборот, вырос на 2 и более ммоль/л, то требуется увеличить дозу инсулина.
Возможно, на первый взгляд это кажется тяжелым и муторным, но на самом деле это необходимость, поэтому запаситесь терпением, чтобы достичь хороших результатов в будущем.
УЗ «Могилевская городская больница скорой медицинской помощи»
Тема 12. Подбор дозы базального инсулина
Врач может назначить Вам одну или две инъекции продленного инсулина в сутки (утром и вечером).
Сколько инъекций (1 или 2) будет назначено, зависит от времени действия конкретного препарата инсулина (действует он сутки или меньше) и от инсулина, который вводится на еду.
Часто днем фон обеспечивается за счет «хвостов» пищевого инсулина, а длинный инсулин вводится только на ночь.
При схеме, при которой дневной фон поддерживается за счет пищевого инсулина, следует помнить, что если Вы будете пропускать прием пищи и не вводить короткий инсулин, то Вам днем не хватит фонового инсулина.
Потребность в базальном инсулине может меняться в течение суток. Но в целом, правильно подобранная доза базального инсулина в обычном режиме (без острых заболеваний и пр.) меняется редко. Не надо без причины каждый день изменять дозу базального инсулина. Регулировать колебания глюкозы крови в результате приема пищи надо коротким инсулином.
Доза базального инсулина адекватна, если глюкоза крови в пределах целевого уровня утром натощак, ночью и в период пропусков пищи.
Базальный ночной инсулин должен «держать» тот уровень глюкозы, который был перед сном. Т.е. если доза базального инсулина подобрана правильно, то с каким сахаром Вы легли спать, с таким и должны встать.
Какие существуют требования к базальным инсулинам?
Основное требование – отсутствие пика действия. Инсулин должен действовать максимально ровно. Иначе на пике действия возможны гипогликемии. Все генно-инженерные базальные инсулины (протамин, хумулин Н, базал, генсулин Н, протафан и др.) являются пиковыми (имеют пик действия) и это их существенный недостаток. Профиль действия этих инсулинов такой: начало — через 1-2 часа с момента подкожного введения; «пик» — 5-8 часов; общая продолжительность действия — 16-18 часов (изначально была заявлена 24 часа).
Аналоги сверхдлительного действия (лантус, гларгин, левемир, туджео, тресиба) являются беспиковыми инсулинами (инсулины «плоского» действия) и это их огромное преимущество.
Как правильно подобрать фоновый инсулин?
При диабете 2 типа часто инсулинотерапия начинается с инъекции инсулина на ночь («подколка»). При диабете 1 типа базальный инсулин также часто вводится 1 раз вечером.
Оценивать дозу вечернего базального инсулина необходимо по уровню глюкозы крови ночью и утром.
Ночью и утром уровень глюкозы крови находится в пределах целевого уровня, значит, доза инсулина подобрана правильно.
Часто на практике увеличение дозы ночного базального инсулина осуществляется по уровню глюкозы натощак. Если глюкоза крови утром выше целевых значений, просто увеличивается доза ночного инсулина. Это не совсем верный подход. Необходимо сначала разобраться, почему утром высокий уровень глюкозы.
Утренняя гипергликемия – одна из самых сложных проблем в лечении сахарного диабета.
Причиной высокого уровня гликемии утром могут быть:
В этом перечне не перечислены такие технические причины, как неисправность шприц-ручки, загиб канюли, испорченный инсулин, введение в места липодистрофий и др.
Чтобы проверить дозу базального ночного инсулина, надо правильно поужинать. Ужин должен быть не позднее, чем за 4 часа до сна. Также ужин должен быть необильным и «легким». При проверке базы на ужин нельзя есть макароны, гречку, перловку, сложные продукты (пельмени, блины, плов и пр.), творог и продукты из него (сырники, запеканка и др.), жирные продукты. Можно: пшенную кашу, геркулес, отварную картошку, отварные и свежие овощи, отварное мясо, отварная рыба, хлеб. Смысл раннего ужина: если поужинать поздно и соответственно поздно ввести короткий инсулин, то действие короткого инсулина наслоится на действие базального инсулина и нельзя будет правильно оценить дозу базального инсулина. Смысл «легкого» ужина: продукты должны усвоиться организмом до того, как человек ляжет спать, т.е. еда должна быть «быстрой». Если поужинать «медленной» едой, она «вылезет» ночью и всю ночь будет повышать уровень глюкозы крови.
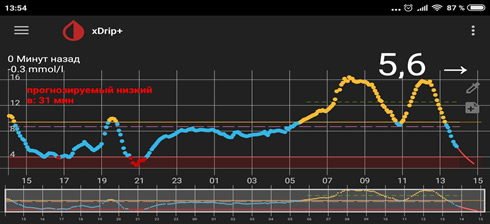
Следующий момент – замеры глюкозы. Если нет мониторинга, замеры надо делать как минимум 5 раз: перед сном; в 00.00; в 03.00; в 06.00 и перед завтраком. Для этого заводится будильник (или спящему пациенту измеряет другой человек). Еще лучше измерять каждые 2 часа. Желательно (многие считают, что обязательно) такую проверку проводить не одну ночь, а три ночи, что исключить случайные колебания. Если четко вырисовывается проблемный участок, на нем надо провести замеры каждый час.
Какие возможны варианты
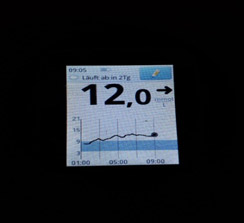
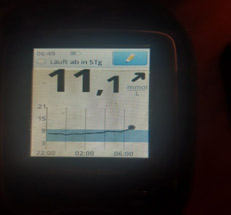
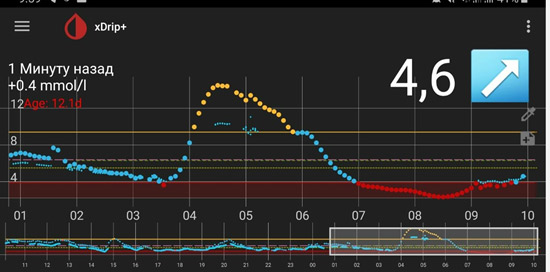
1) Глюкоза ночью и утром в пределах целевого уровня – оптимальная доза базального инсулина.
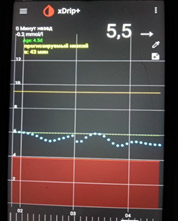
На мониторинге мы видим, что глюкоза крови с 01.00 непрерывно растет, значит надо увеличивать дозу базального инсулина. Но, если на ужин ели «тяжелую» пищу (пельмени, макароны, много мяса и др.), то это может «вылезать» еда!
Что можно сделать в таком случае:
а) сместить время инъекции на более позднее время;
б) попробовать увеличить дозу инсулина – если нет тенденции к низкому уровню глюкозы;
в) вводить инсулин в более «медленное» место (ногу);
г) заменить инсулин на аналог.
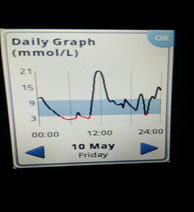
4) Низкий уровень глюкозы ночью, а утром высокий. Такая ситуация говорит об избытке базального инсулина.
В такой ситуации мы видим, что ночью глюкоза находится в целевом диапазоне, но с 4-5 утра начинается резкий рост. Борьба с «зарей» непроста. Если человек на помпе, на это время выставляется большая доза введения инсулина. Если нет, «зарю» надо «скалывать» коротким инсулином. И часто «скалывать» надо на предупреждение (т.е. путем мониторинга или частых замеров четко определяется, в какое время начинается заря, и короткий инсулин вводится до этого времени, т.к. когда «заря» развернулась, «сколоть» ее непросто).
6) Рост уровня глюкозы после пробуждения («стресс пробуждения», феномен «ноги на пол»).
Ситуация похожа с «утренней зарей», но возникает после того как человек проснулся. Т.е. человек проснулся с нормальным уровнем глюкозы крови, получает базальный инсулин суточного действия, не завтракает и не вводит инсулин короткого действия. Казалось бы, глюкоза крови не должна расти (еды нет, базальный инсулин есть). Однако нередко, чем дольше не ест человек, тем больше растет глюкоза и плохо «скалывается» коротким инсулином. Это печень начинает Вас «кормить», раз не хотите есть сами. В такой ситуации надо ввести привычку завтракать вскоре после пробуждения.
В целом, ситуации с утренней зарей, передозировкой или нехваткой инсулина бывает очень сложно дифференцировать.
Проверка базального инсулина в течение дня осуществляется пропуском пищи. Чтобы оценить базу с утра до обеда, утром не вводится короткий инсулин, до обеда ничего не есть, измерять глюкозу каждый час. Чтобы оценить участок с обеда до ужина, между завтраком и ужином должно пройти не менее 4 часов, в обед не вводится короткий инсулин, пропускается обед, измеряется глюкоза каждый час. Аналогично – участок от ужина до сна. На протяжении всего проверяемого периода не должно быть перекусов, введения дополнительных доз инсулина.
Способ проверки базы пропуском еды не подходит, если дневной фон обеспечивается за счет «хвостов» короткого инсулина (т.е. инсулин длительного действия с продолжительностью действия менее 12 часов вводится 1 раз в сутки на ночь). Проверка базы должна в отсутствие физической активности, острых заболеваний, стрессов. Нельзя проверять базу после перенесенной гипогликемии.
Инсулин и инъекции
Бирте С. Ольсен, консультант-педиатр;
Хенрик Мортенсен, главный врач, старший детский эндокринолог;
Медицинские сестры по диабету Лене Повлсен и Кристен Дюрлов
ИНСУЛИН И ИНЪЕКЦИИ
Недостаточная доза инсулина может привести к:
Инсулин бывает различных типов и комбинаций:
Инсулин короткого действия (Актрапид®)
Потребность в инсулине зависит от пола, возраста, веса и длительности диабета.
Инсулин бывает различных типов и комбинаций:
Инсулин короткого действия (Актрапид®)
Маленькие дети очень чувствительны к инсулину. Их аппетит и уровень физической активности значительно варьируют. В связи с этим велик риск низкого уровня сахара. Очень важно не быть слишком строгими в контроле за диабетом. Маленькие дети нуждаются приблизительно в 0.7-0.9 единицы инсулина на килограмм массы тела в сутки.
Готовая смесь инсулинов (Микстард®) очень часто применяется у детей этого возраста, чтобы избежать частых инъекций. Возможно, придется менять различные готовые смеси инсулинов для подбора необходимого количества инсулина короткого и продленного действия. Утренняя доза инсулина всегда превышает, по крайней мере в два раза, вечернюю дозу. Вечерняя доза должна делаться с осторожностью. Нужно регулярно измерять сахар крови вечером, особенно если доза инсулина была изменена. Если аппетит ребенка непредсказуем, то можно вводить дозу инсулина после еды. Доза должна изменяться соответственно аппетиту.
Всасываемость инсулина, особенно продленного действия, может варьировать день ото дня. Не меняйте дозу до тех пор, пока основание для этого не станет очевидным. Высокий/низкий уровень сахара крови должен быть постоянным в течение 3-5 дней. Места инъекций должны быть осмотрены на предмет уплотнений, так как это может изменить всасываемость инсулина.
Очень важно менять дозу инсулина постепенно, не более чем на 1-2 единицы одномоментно, для того, чтобы предотвратить низкий уровень сахара крови. После изменения дозы обязательно подождите от 3 до 5 дней прежде, чем оценивать результаты. Желательно корректировать отдельно либо дозу, либо тип инсулина. Если один показатель сахара крови в течение дня очень высокий или очень низкий, легче поменять режим приема легкоусвояемых углеводов, чем менять дозу инсулина.
РЕЖИМЫ ИНСУЛИНОТЕРАПИИ
Инсулинотерапия должна проводиться в наиболее простом режиме, позволяющем поддерживать хорошую компенсацию диабета, подтвержденную с помощью HbA1c. Увеличение количества инъекций в течение дня может и не улучшить показатели уровня HbA1c. Необходимо проконсультироваться с диабетологической командой перед каким-либо изменением режима инсулинотерапии.
Введение инсулина один раз в день
Используйте инсулин продленного действия или смесь короткого и продленного инсулина утром. Этот режим используется только в течение периода ремиссии («медовый месяц»).
Введение инсулина два раза в день
Этот режим включает использование смеси короткого и продленного инсулина перед завтраком и ужином. Он часто используется у детей после периода ремиссии и перед пубертатом. Преимуществами являются малое количество инъекций в течение дня и отсутствие инъекций во время пребывания в школе. Недостатком является то, что могут потребоваться перекусы для предотвращения гипогликемии и иногда могут быть необходимы инъекции инсулина короткого действия в течение дня.
Другим недостатком этой модели является тенденция к развитию гипогликемии ночью, обычно между 1 и 3 часами ночи. Если сахар крови часто бывает низким ночью, но нормальным или высоким утром, может быть полезным перейти с 2 на 3 инъекции в день. В этом случае инсулин продленного действия должен вводиться перед сном в 22-23 часа.
Введение инсулина три раза в день
Этот режим часто используется во время пубертата. Он требует:
Введение инсулина четыре раза в день
Этот режим требует инъекций инсулина короткого действия перед каждым основным приемом пищи и инсулина продленного действия перед сном в 22-23 часа. Он используется только во время пубертата и после пубертата у мотивированных подростков, которым необходима гибкость в их повседневной жизни для приспособления к различным физическим нагрузкам и пищевым режимам. Успех этого режима зависит от обязанности подростков измерять сахар крови несколько раз в день и регулировать дозу инсулина на основании оценки сахара крови. Чтобы извлечь пользу из этого режима, подростки должны иметь хорошие знания о диабете, поддержку семьи, школы и друзей, отсутствие боязни инъекций.
Преимуществом введения инсулина четыре раза в день является допустимая гибкость стиля жизни. Дозы инсулина могут быть подобраны к физическим и пищевым режимам. Тем не менее, имеется несколько недостатков, включая многократные инъекции в течение дня; потребность инъекций в школе; больший риск забыть сделать инъекции; частое измерение сахара крови; необходимость регулирования дозы инсулина на основании оценки сахара крови.
| Перед завтраком | Подбор дозы | Смешанные инсулины| 10/90 | 20/80 | 30/70 | 40/60 | 50/50 | 1 Ед. | 0,1/0,9 | 0,2/0,8 | 0,3/0,7 | 0,4/0,6 | 0,5/0,5 | 2 Ед. | 0,2/1,8 | 0,4/1,6 | 0,6/1,4 | 0,8/1,2 | 1,0/1,0 | 3 Ед. | 0,3/2,7 | 0,6/2,4 | 0,9/2,1 | 1,2/1,8 | 1,5/1,5 | 4 Ед. | 0,4/3,6 | 0,8/3,2 | 1,2/2,8 | 1,6/2,4 | 2,0/2,0 | 5 Ед. | 0,5/4,5 | 1,0/4,0 | 1,5/3,5 | 2,0/3,0 | 2,5/2,5 | 6 Ед. | 0,6/5,4 | 1,2/4,8 | 1,8/4,2 | 2,4/3,6 | 3,0/3,0 | 7 Ед. | 0,7/6,3 | 1,4/5,6 | 2,1/4,9 | 2,8/4,2 | 3,5/3,5 | 8 Ед. | 0,8/7,2 | 1,6/6,4 | 2,4/5,6 | 3,2/4,8 | 4,0/4,0 | 9 Ед. | 0,9/8,1 | 1,8/7,2 | 2,7/6,3 | 3,6/5,4 | 4,5/4,5 | 10 Ед. | 1,0/9,0 | 2,0/8,0 | 3,0/7,0 | 4,0/6,0 | 5,0/5,0 | 11 Ед. | 1,1/9,9 | 2,2/8,8 | 3,3/7,7 | 4,4/6,6 | 5,5/5,5 | 12 Ед. | 1,2/10,8 | 2,4/9,6 | 3,6/8,4 | 4,8/7,2 | 6,0/6,0 | 13 Ед. | 1,3/11,7 | 2,6/10,4 | 3,9/9,1 | 5,2/7,8 | 6,5/6,5 | 14 Ед. | 1,4/12,6 | 2,8/11,2 | 4,2/9,8 | 5,6/8,4 | 7,0/7,0 | 15 Ед. | 1,5/13,5 | 3,0/12,0 | 4,5/10,5 | 6,0/9,0 | 7,5/7,5 | 16 Ед. | 1,6/14,4 | 3,2/12,8 | 4,8/11,2 | 6,4/9,6 | 8,0/8,0 | 17 Ед. | 1,7/15,3 | 3,4/13,6 | 5,1/11,9 | 6,8/10,2 | 8,5/8,5 | 18 Ед. | 1,8/16,2 | 3,6/14,4 | 5,4/12,6 | 7,2/10,8 | 9,0/9,0 | 19 Ед. | 1,9/17,1 | 3,8/15,2 | 5,7/13,3 | 7,6/11,4 | 9,5/9,5 | 20 Ед. | 2,0/18,0 | 4,0/16,0 | 6,0/14,0 | 8,0/12,0 | 10,0/10,0 |
| ||||
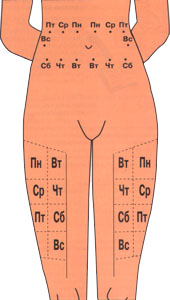
МЕСТА ИНЪЕКЦИЙ
| Правая нога: Первая и третья недели Левая нога: Вторая и четвертая недели | |
 | Скорость всасывания инсулина: Всасывание зависит от: ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ Эффект инсулина зависит от: |