Метаболический синдром у детей что это
Метаболический синдром у детей и подростков
Метаболический синдром — увеличение массы висцерального жира, снижение чувствительности периферических тканей к инсулину и гиперинсулинемия, что приводит к нарушению липидного, углеводного и пуринового обменов. Также составляющей метаболического синдрома является артериальная гипертензия.
Данный синдром может привести к сердечно-сосудистым заболеваниям, диабету и гипертонии. До 2005 года существовало множество нечетких определений метаболического синдрома. Но в 2005 году Международная Диабетическая Федерация (IDF) создала единое понятие, которое может быть рационально использовано исследователями данной тематики.
Что провоцирует / Причины Метаболического синдрома у детей и подростков:
Когда ребенок еще находится в животе матери, у нее может развиться гестационный диабет, что может сказаться на здоровье новорожденного. Также на развитие метаболического синдрома влияют такие факторы:
Из-за этих факторов нарушается уровень сахара в крови, возникает метаболический синдром у детей. Вероятнее всего, что ребенок, страдающий ожирением, перенесет эту проблему в подростковый и далее во взрослый возраст. Диагностика метаболического синдрома включает три измерения. IDF упростила диагностические критерии.
Патогенез (что происходит?) во время Метаболического синдрома у детей и подростков:
Центральная нервная система и почки у больных метаболическим синдромом чувствительны к инсулину. Происходит задержка жидкости в организме, а также задерживаются электролиты, часть их остаётся в стенке сосудов. Развивается дисфункция эндотелия. Развивается гипертрофия левого желудочка сердца.
Снижается почечный кровоток, из-за чего активируется ренин-ангиотензин-альдостероновая система (РААС). Стимулируется липогенез и накапливаются липиды в адипоцитах. Увеличивается масса жира в организме, что приводит в некоторых случаях к развитию системного действия тканевого ангиотензина II. Замедляется скорость расщепления фибрина.
Симптомы Метаболического синдрома у детей и подростков:
Более трети населения (как взрослых, так и детей) в странах мира, по данным некоторых исследований, больны метаболическим синдромом. Такой диагноз ставят тем, у кого есть минимум два из следующих симптомов:
Метаболический синдром медленно убивает организм. На протяжении нескольких лет он приводит к таким заболеваниям как гипертония, сахарный диабет, болезни печени, ишемическая болезнь сердца, болезни ЖКТ. А также он приводит к инсультам и инфарктам.
Диагностика Метаболического синдрома у детей и подростков:
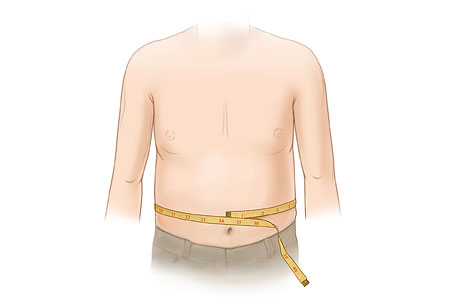
Ярким показателем метаболического синдрома у детей и подростком является повышенная окружность талии. При наличии излишней висцеральной жировой ткани у детей чувствительность к инсулину ниже. Объем талии все чаще измеряют по перцентилям, чтобы диагностировать данное заболевание. Дети с объемом талии свыше 90 перцентилей более подвержены многочисленным факторам риска, чем те, перцентили объема талии которых ниже. По данным некоторых ученых, у детей до 6 лет метаболического синдрома не бывает.
Для диагностики измеряют уровень холестерина ЛПНП и измеряют талию. Считается, что методы диагностики абдоминального синдрома очень не точны и требуют дальнейшей разработки.
Лечение Метаболического синдрома у детей и подростков:
Диетотерапия
При метаболическом синдроме в кровь ребенка поступает излишнее количество жирных кислот, повышен уровень сахара в крови. Потому следует урезать в питании так называемые «быстрые» углеводы и жиры.
| Продукты, в которых содержатся «быстрые углеводы» | Продукты, в которых содержится большое количество жиров |
При метаболическом синдроме категорически запрещено употреблять маргарин, который называют «легким» жиром. Красного мяса в рационе должно быть как можно меньше. Белки следует черпать из рыбы. В ней содержатся полезные жиры Омега 3, которые позитивно сказываются на функционировании сердечно-сосудистой системы.
Полезны такие растительные жиры как масла из орехов и оливковое масло. Но их количество в рационе должно быть очень дозированным. При метаболическом синдроме детям и подросткам можно сидеть на «средиземноморской диете». Допустимы такие продукты: морепродукты, морская рыба, фрукты, овощи в большом количестве, макароны из твердых сортов пшеницы, оливковое масло, низкожирные молочные продукты, молоко, хлеб из муки грубого помола, кисломолочные продукты с минимальным процентом жирности.
Чтобы улучшить работу сердечно-сосудистой системы, давайте детям продукты, в которых содержится магний. Это сухофрукты, орехи, бобовые. Но, опять же, их не должно быть очень много в суточном рационе. Употребление соли лучше минимизировать, чтобы в организме не накапливалась вода, и не возникали отеки. Это позитивно скажется на состоянии сосудов.
При метаболическом синдроме дети и подростки любят десерты и сладости. Но это быстрые углеводы. Их урезают до минимума. Помните про сахарозаменители, которые можно класть в диетическую домашнюю выпечку, в кофе и чай.
Блюда категорически запрещается жарить. Лучше всего готовить на пару, запекать в духовке, можно использовать гриль. Не забывайте также, как вкусны тушеные блюда. Организуйте ребенку дробный режим питания. Порции должны быть небольшими, в день получается 5-6 приемов пищи. Еду нужно тщательно жевать, прежде чем проглатывать. Так у ребенка не возникнет резких скачков уровня сахара в крови.
Физические нагрузки
Ребенок должен систематично заниматься физкультурой в щадящем режиме. Если вы сразу организуете ребенку активные тренировки, есть высокий шанс, что у него будут проблемы с суставами – прежде всего, с коленками. При метаболическом синдроме детям и подросткам рекомендованы такие нагрузки:
Длительность тренировки сначала должна составлять 10-15 минут, потом продолжительность постепенно увеличивают, доводя до максимума – 40-70 минут в день.
Метаболический синдром и его проявления полностью обратимы. Необходимы физические нагрузки, диетотерапия и соблюдение других рекомендаций лечащего врача. Не пренебрегайте ними, пока метаболический синдром не привел к тяжелым заболеваниям.
Медикаментозная терапия
Врачи могут назначить прием средств для снижения инсулинорезистентности и подавления синтеза жиров. Это препараты, содержащие такие вещества:
Медикаменты необходимы только тогда, когда физические нагрузки и диета не помогают. Показания к назначению лекарств:
Корректируют нарушения углеводного обмена такие препараты:
— прандиальные регуляторы гликемии
Метформин – препарат из группы бигуанидов, способный повышать печеночную и периферическую чувствительность к эндогенному инсулину, не влияя на его выработку. Он улучшает переработку глюкозы в печени, жировой ткани и мышцах, тормозит усваивание глюкозы в тонком кишечнике.
Дозировка метморфина сугубо индивидуальна. Могут быть противопоказания. Потому категорически не советуем применять этот препарат по собственной инициативе, без назначения врача.
Для регуляции веса и метаболических нарушений используются часто такие препараты как аналог лептина (орлистат) и сибутрамин. Орлистат, он же Ксеникал, тормозит липазу ЖКТ, препятствует расщеплению и последующему всасыванию пищевых жиров. Это позволяет создать дефицит калорий. При большом количестве углеводов в питании данный препарат не применяется.
Сибутрамин известен также как Меридиа или Редуксин. Он усиливает чувство насыщения и стимулирует термогенез. Таким образом, пациент принимает гораздо меньшее количество пищи. Также данный препарат увеличивает энергозатраты организма.
Профилактика Метаболического синдрома у детей и подростков:
Основная цель профилактики – снизить количество абдоминального жира и уменьшить риск болезней сердца и сосудистой системы. Необходимо формировать у ребенка правильное представление о здоровом образе жизни, мотивировать его своим примером. Если вы сажаете ребенка на диету (точнее – правильное питание), следует перейти на него всей семьей. Иначе у ребенка не только будут лишние соблазны, но и лишние шансы скушать что-то запретное.
Следует оптимизировать двигательный режим, бороться с перееданием и избыточным весом. Фармпрепараты применяются только на этапе лечения, для профилактики они не нужны.
Необходимо регулярно проводить осмотры у врача, особенно если у ребенка есть лишний вес. Вовремя диагностированный метаболический синдром помогает провести лечение и избежать проблем с суставами, сердечно-сосудистой системой, предупреждает развитие атеросклероза и проч.
К каким докторам следует обращаться если у Вас Метаболический синдром у детей и подростков:
Современный взгляд на этиопатогенез метаболического синдрома у детей
Обсуждены современные диагностические критерии метаболического синдрома и особенности патогенеза. Показано, что метаболический синдром у детей с ожирением приводит к высокой частоте атерогенных, диабетогенных, тромбогенных осложнений в подростковом возра
The contemporary diagnostic criteria of metabolic syndrome and special feature of pathogenesis are discussed. It is shown that the metabolic syndrome in children with obesity leads to the high frequency of the atherogenic, diabetogenic, thrombogenic complications at the teenage period.
Ожирение является одной из наиболее актуальных медицинских и социальных проблем современного здравоохранения. Как известно, с увеличением частоты ожирения связан рост заболеваемости ишемической болезнью сердца, артериальной гипертензией, сахарным диабетом (СД), желчнокаменной болезнью, злокачественными новообразованиями. Больные ожирением III–IV степени живут в среднем на 15 лет меньше. В связи с этим большое внимание специалистов различных областей медицины привлекает проблема распространенности симптомокомплекса, получившего название метаболический синдром (МС).
МС — комплекс метаболических, гормональных и клинических нарушений, тесно ассоциированных с СД 2-го типа и являющихся факторами риска развития сердечно-сосудистых заболеваний, в основе которого лежит инсулинорезистентность (ИР) и компенсаторная гиперинсулинемия (ГИ) [13, 16, 20]. Впервые он был описан в 60-х гг. прошлого века и включал в себя сочетание инсулиннезависимого СД, подагры и гиперлипидемии. Первоначально ожирение не являлось основным фактором развития МС, хотя и была отмечена тесная взаимосвязь между увеличением массы тела и развитием ИР [30].
Перечень патологических состояний, объединенных этим термином, неуклонно растет. Доказана взаимосвязь МС с абдоминальным типом ожирения, артериальной гипертензией, атерогенной дислипидемией, гиперурикемией, неалкогольной жировой болезнью печени (НАЖБП), гиперандрогенией и синдромом поликистозных яичников у женщин, гипоандрогенией у мужчин, микроальбуминурией, нарушением фибринолитической активности крови и пр.
В последние годы предпринимается немало попыток систематизировать и разработать единые диагностические критерии МС. В литературе представлены различные классификации, при этом акценты на ведущие компоненты симптомокомплекса в них существенно различаются.
Рабочая группа ВОЗ (1999) впервые предложила критерии, выделив в качестве ведущего компонента ИР. Согласно им к главным или «большим» признакам МС относятся СД 2-го типа и/или другие нарушения обмена глюкозы и/или ИР с относительной ГИ. «Малыми» признаками являются: артериальная гипертензия, абдоминально-висцеральное ожирение, снижение фибринолитической активности крови, атерогенная дислипидемия, микроальбуминурия. Выделяется неполный МС, который состоит из сочетания трех признаков (одного главного и двух любых из перечисленных малых признаков) [20].
Согласно Рабочим критериям Национального института здоровья США (The National Cholesterol Education Program’s Adult Treatment Panel III, NCEP/ATP III, 2001) о наличии МС у взрослых пациентов можно предположить при сочетании трех и более из следующих симптомов: абдоминальный тип ожирения (объем талии > 82 см у женщин и > 102 см у мужчин), повышение уровня глюкозы натощак > 6 ммоль/л, повышение уровня триглицеридов более 1,7 ммоль/л, снижение уровня липопротеидов высокой плотности менее 1 ммоль/л у мужчин и 1,3 ммоль/л у женщин, повышение артериального давления > 130/85 мм рт. ст. [2, 9]. Основной акцент в данной классификации Американская ассоциация сердца (American Heart Association — AHA) делает на факторах риска сердечно-сосудистых заболеваний и, в первую очередь, на артериальной гипертензии и нарушениях липидного обмена.
В 2005 г. Международная диабетическая федерация (International Diabetes Federation, IDF) предложила новый диагностический алгоритм, ужесточив при этом требования к пороговым значениям некоторых показателей [32]. Согласно рекомендациям IDF обязательным критерием МС является абдоминальное ожирение (окружность талии > 94 см у мужчин и > 80 см у женщин европеоидной расы) в сочетании как минимум с двумя из следующих факторов: повышение триглицеридов > 1,7 ммоль/л, снижение липопротеидов высокой плотности 130/85 мм рт. ст., повышение уровня глюкозы венозной плазмы натощак > 5,6 ммоль/л или выявленный сахарный диабет 2-го типа.
Ранее считалось, что МС — это проблема людей среднего возраста и преимущественно женщин. Однако проведенные под эгидой Американской диабетической ассоциации (American Diabetes Association, ADA) исследования свидетельствуют о том, что МС демонстрирует устойчивый рост среди подростков и молодежи. По данным ученых из Вашингтонского университета (University of Washington (Seattle)) в период 1994–2000 гг. частота выявляемости МС среди подростков США возросла с 4,2% до 6,4%. Развитие данного синдрома у 32% наблюдаемых из этой возрастной подгруппы было ассоциировано с ожирением [5].
По данным эпидемиологических исследований, проведенных в шести федеральных округах нашей страны, около 12% подростков в возрасте от 12 до 17 лет имеют избыточный вес, из них 2,3% — ожирение, при этом у каждого третьего подростка с ожирением выявляются признаки метаболического синдрома [8]. По другим литературным источникам МС диагностируется у половины детей (до 50%) с ожирением подросткового возраста [15, 31].
К сожалению, до настоящего времени единых критериев, позволяющих диагностировать МС у детей, не разработано. Одной из наиболее универсальных классификаций, предложенной для использования в педиатрической практике, является классификация IDF, разработанная в 2007 г. на основе аналогичных критериев МС для взрослых [33].
Согласно этим рекомендациям о наличии МС у подростков 10–16 лет может свидетельствовать наличие абдоминального ожирения (окружность талии более 90 перцентили) в сочетании с не менее двумя из следующих признаков:
Т. А. Бокова, кандидат медицинских наук, доцент
ГБУЗ МО МОНИКИ им. М. Ф. Владимирского, Москва
Метаболический синдром у детей и подростков
Метаболический синдром — увеличение массы висцерального жира, снижение чувствительности периферических тканей к инсулину и гиперинсулинемия, что приводит к нарушению липидного, углеводного и пуринового обменов. Также составляющей метаболического синдрома является артериальная гипертензия.
Данный синдром может привести к сердечно-сосудистым заболеваниям, диабету и гипертонии. До 2005 года существовало множество нечетких определений метаболического синдрома. Но в 2005 году Международная Диабетическая Федерация (IDF) создала единое понятие, которое может быть рационально использовано исследователями данной тематики.
Что провоцирует / Причины Метаболического синдрома у детей и подростков:
Когда ребенок еще находится в животе матери, у нее может развиться гестационный диабет, что может сказаться на здоровье новорожденного. Также на развитие метаболического синдрома влияют такие факторы:
Из-за этих факторов нарушается уровень сахара в крови, возникает метаболический синдром у детей. Вероятнее всего, что ребенок, страдающий ожирением, перенесет эту проблему в подростковый и далее во взрослый возраст. Диагностика метаболического синдрома включает три измерения. IDF упростила диагностические критерии.
Патогенез (что происходит?) во время Метаболического синдрома у детей и подростков:
Центральная нервная система и почки у больных метаболическим синдромом чувствительны к инсулину. Происходит задержка жидкости в организме, а также задерживаются электролиты, часть их остаётся в стенке сосудов. Развивается дисфункция эндотелия. Развивается гипертрофия левого желудочка сердца.
Снижается почечный кровоток, из-за чего активируется ренин-ангиотензин-альдостероновая система (РААС). Стимулируется липогенез и накапливаются липиды в адипоцитах. Увеличивается масса жира в организме, что приводит в некоторых случаях к развитию системного действия тканевого ангиотензина II. Замедляется скорость расщепления фибрина.
Симптомы Метаболического синдрома у детей и подростков:
Более трети населения (как взрослых, так и детей) в странах мира, по данным некоторых исследований, больны метаболическим синдромом. Такой диагноз ставят тем, у кого есть минимум два из следующих симптомов:
Метаболический синдром медленно убивает организм. На протяжении нескольких лет он приводит к таким заболеваниям как гипертония, сахарный диабет, болезни печени, ишемическая болезнь сердца, болезни ЖКТ. А также он приводит к инсультам и инфарктам.
Диагностика Метаболического синдрома у детей и подростков:
Ярким показателем метаболического синдрома у детей и подростком является повышенная окружность талии. При наличии излишней висцеральной жировой ткани у детей чувствительность к инсулину ниже. Объем талии все чаще измеряют по перцентилям, чтобы диагностировать данное заболевание. Дети с объемом талии свыше 90 перцентилей более подвержены многочисленным факторам риска, чем те, перцентили объема талии которых ниже. По данным некоторых ученых, у детей до 6 лет метаболического синдрома не бывает.
Для диагностики измеряют уровень холестерина ЛПНП и измеряют талию. Считается, что методы диагностики абдоминального синдрома очень не точны и требуют дальнейшей разработки.
Лечение Метаболического синдрома у детей и подростков:
Диетотерапия
При метаболическом синдроме в кровь ребенка поступает излишнее количество жирных кислот, повышен уровень сахара в крови. Потому следует урезать в питании так называемые «быстрые» углеводы и жиры.
| Продукты, в которых содержатся «быстрые углеводы» | Продукты, в которых содержится большое количество жиров |
При метаболическом синдроме категорически запрещено употреблять маргарин, который называют «легким» жиром. Красного мяса в рационе должно быть как можно меньше. Белки следует черпать из рыбы. В ней содержатся полезные жиры Омега 3, которые позитивно сказываются на функционировании сердечно-сосудистой системы.
Полезны такие растительные жиры как масла из орехов и оливковое масло. Но их количество в рационе должно быть очень дозированным. При метаболическом синдроме детям и подросткам можно сидеть на «средиземноморской диете». Допустимы такие продукты: морепродукты, морская рыба, фрукты, овощи в большом количестве, макароны из твердых сортов пшеницы, оливковое масло, низкожирные молочные продукты, молоко, хлеб из муки грубого помола, кисломолочные продукты с минимальным процентом жирности.
Чтобы улучшить работу сердечно-сосудистой системы, давайте детям продукты, в которых содержится магний. Это сухофрукты, орехи, бобовые. Но, опять же, их не должно быть очень много в суточном рационе. Употребление соли лучше минимизировать, чтобы в организме не накапливалась вода, и не возникали отеки. Это позитивно скажется на состоянии сосудов.
При метаболическом синдроме дети и подростки любят десерты и сладости. Но это быстрые углеводы. Их урезают до минимума. Помните про сахарозаменители, которые можно класть в диетическую домашнюю выпечку, в кофе и чай.
Блюда категорически запрещается жарить. Лучше всего готовить на пару, запекать в духовке, можно использовать гриль. Не забывайте также, как вкусны тушеные блюда. Организуйте ребенку дробный режим питания. Порции должны быть небольшими, в день получается 5-6 приемов пищи. Еду нужно тщательно жевать, прежде чем проглатывать. Так у ребенка не возникнет резких скачков уровня сахара в крови.
Физические нагрузки
Ребенок должен систематично заниматься физкультурой в щадящем режиме. Если вы сразу организуете ребенку активные тренировки, есть высокий шанс, что у него будут проблемы с суставами – прежде всего, с коленками. При метаболическом синдроме детям и подросткам рекомендованы такие нагрузки:
Длительность тренировки сначала должна составлять 10-15 минут, потом продолжительность постепенно увеличивают, доводя до максимума – 40-70 минут в день.
Метаболический синдром и его проявления полностью обратимы. Необходимы физические нагрузки, диетотерапия и соблюдение других рекомендаций лечащего врача. Не пренебрегайте ними, пока метаболический синдром не привел к тяжелым заболеваниям.
Медикаментозная терапия
Врачи могут назначить прием средств для снижения инсулинорезистентности и подавления синтеза жиров. Это препараты, содержащие такие вещества:
Медикаменты необходимы только тогда, когда физические нагрузки и диета не помогают. Показания к назначению лекарств:
Корректируют нарушения углеводного обмена такие препараты:
— прандиальные регуляторы гликемии
Метформин – препарат из группы бигуанидов, способный повышать печеночную и периферическую чувствительность к эндогенному инсулину, не влияя на его выработку. Он улучшает переработку глюкозы в печени, жировой ткани и мышцах, тормозит усваивание глюкозы в тонком кишечнике.
Дозировка метморфина сугубо индивидуальна. Могут быть противопоказания. Потому категорически не советуем применять этот препарат по собственной инициативе, без назначения врача.
Для регуляции веса и метаболических нарушений используются часто такие препараты как аналог лептина (орлистат) и сибутрамин. Орлистат, он же Ксеникал, тормозит липазу ЖКТ, препятствует расщеплению и последующему всасыванию пищевых жиров. Это позволяет создать дефицит калорий. При большом количестве углеводов в питании данный препарат не применяется.
Сибутрамин известен также как Меридиа или Редуксин. Он усиливает чувство насыщения и стимулирует термогенез. Таким образом, пациент принимает гораздо меньшее количество пищи. Также данный препарат увеличивает энергозатраты организма.
Профилактика Метаболического синдрома у детей и подростков:
Основная цель профилактики – снизить количество абдоминального жира и уменьшить риск болезней сердца и сосудистой системы. Необходимо формировать у ребенка правильное представление о здоровом образе жизни, мотивировать его своим примером. Если вы сажаете ребенка на диету (точнее – правильное питание), следует перейти на него всей семьей. Иначе у ребенка не только будут лишние соблазны, но и лишние шансы скушать что-то запретное.
Следует оптимизировать двигательный режим, бороться с перееданием и избыточным весом. Фармпрепараты применяются только на этапе лечения, для профилактики они не нужны.
Необходимо регулярно проводить осмотры у врача, особенно если у ребенка есть лишний вес. Вовремя диагностированный метаболический синдром помогает провести лечение и избежать проблем с суставами, сердечно-сосудистой системой, предупреждает развитие атеросклероза и проч.
К каким докторам следует обращаться если у Вас Метаболический синдром у детей и подростков:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Метаболического синдрома у детей и подростков, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Euro lab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.