Сахарный диабет чем опасен для детей
Сахарный диабет у ребенка
Содержание статьи
Сахарный диабет у детей и подростков широко распространен. Патология характеризуется постоянно высоким уровнем глюкозы в крови. Заболевание сопровождается похуданием при хорошем аппетите, сильной жаждой и обильным мочеотделением.
При отсутствии адекватного лечения болезнь быстро прогрессирует по причине активного роста и повышенного обмена веществ у детей.
Виды диабета
Первый тип наиболее часто встречается у детей. Заболевание характеризуется очень низким уровнем инсулина, ребенку необходимо постоянное наблюдение.
При диабете 1 типа в организме недостаточно вырабатывается инсулин, необходимо постоянно контролировать его уровень и вводить дополнительно при необходимости. Причина неизвестна, заболевание нельзя предотвратить. Симптоматика проявляется в жажде, постоянном чувстве голода, чрезмерном мочеиспускании, усталости, снижении остроты зрения и потере веса. Симптомы могут возникнуть внезапно.
Диабет 2-го типа раньше наблюдался только у взрослых, теперь появляется и у детей. Патология является следствием неэффективного усвоения инсулина организмом. Развивается на фоне гиподинамии и лишнего веса. Симптомы менее выражены, чем при 1-м типе. Источник:
А.Б. Ресненко
Сахарный диабет 2-го типа у детей и подростков: от патогенеза к лечению // Педиатрическая фармакология, 2011, т.8, №4, с.125-129
Таблица сравнения типов СД
Признаки и симптомы
Суть протекания обменных процессов
Снижена выработка инсулина
Люди старше 40 лет
Выработка инсулина организмом
Поражены β-клетки, выработка прекращена
Инсулин вырабатывается, но клетки не используют его для проведения сахара
Введение инсулина, диета
Диета, увеличение физической активности, прием таблеток для снижения сахара
Откуда берется заболевание у детей?
Каждый тип диабета имеет свои причины. Существуют факторы риска, которые провоцируют болезнь:
Многих волнует, передается ли заболевание. Главной причиной возникновения сахарного диабета 1 типа у детей является наследственность. Это подтверждает большое количество семейных случаев, когда болезнь возникает у ребенка при наличии патологии у родителей, бабушек, дедушек.
Инициирует аутоиммунный процесс внешний фактор – вирусы. К хроническому инсулиту и инсулиновой недостаточности приводит воздействие вируса ECHO, Коксаки В, герпеса, краснухи, Эпштейна-Барр. Заболевание может вызвать энтеровирус, ротавирус, корь и другие. Источник:
П.Ф. Литвицкий, Л.Д. Мальцева
Расстройства углеводного обмена у детей: сахарный диабет // Вопросы современной педиатрии, 2017, т.16, №6, с.468-480
У детей с генетической предрасположенностью болезнь может запустить интоксикация, искусственное вскармливание, однообразное углеводистое питание, а также стрессы и перенесенные операции.
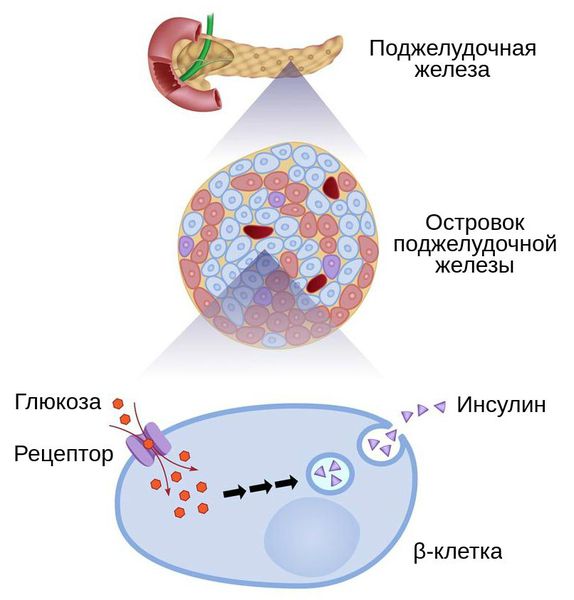
Диабет 2-го типа у детей развивается на фоне нарушения функции поджелудочной железы – когда b-клетки не вырабатывают и не выделяют инсулин. В результате чувствительность рецепторов снижается.
Порядок развития патологии
Инсулин – гормон, вырабатываемый поджелудочной железой, которая у ребенка маленькая. К 10-летнему возрасту железа весит 50 грамм и длина ее 12 см. Основная функция – выработка инсулина. Железа должна справляться с задачей уже к 5 годам.
Наибольший риск заболевания сахарным диабетом наблюдается в возрасте с 5 до 11 лет. В это время обмен веществ быстрый, хорошо усваивается сахар. Ежедневно ребенку необходимо 10 грамм углеводов. Обмен контролируется не до конца сформированной нервной системой, могут происходить сбои.
В группу риска входят подростки в период полового созревания, недоношенные младенцы и дети, которые испытывают большие нагрузки.
Особенности протекания болезни зависят от возраста, в котором проявились патология. У малышей диабет протекает тяжело, приводит к осложнениям. Родители должны понимать, что при сахарном диабете у детей требуется уход и пожизненное лечение.
Симптомы и первые признаки
Болезнь у ребенка может развиться в любом возрасте. Существует два пиковых периода – 5-8 лет и половое созревание, когда усиленный рост и обмен веществ.
Заболевание первого типа проявляется остро. Признаками сахарного диабета 1-го типа у детей являются: резкая слабость и головокружение при голоде и насыщении. От проявления первых симптомов до диабетической комы может пройти от 1 до 3 месяцев. Источник:
ISPAD Clinical Practice Consensus Guidelines 2009 Compendium. Pediatric Diabetes. 2009; 10 (Suppl. 12): 210
Первые признаки развития сахарного диабета у детей:
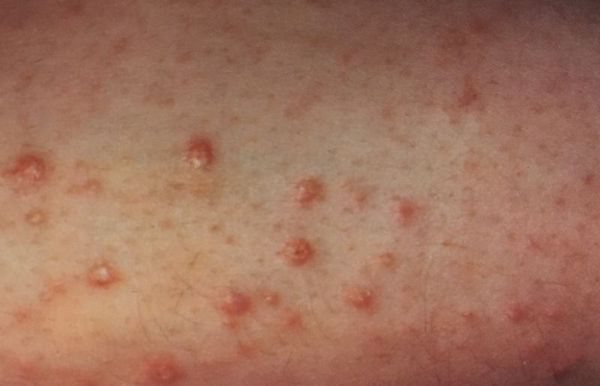
Родители могут заметить, что моча стала липкой, на нижнем белье остаются словно накрахмаленные пятна. Может наблюдаться сухость слизистых и эпидермиса – шелушение кожи на подошвах, ладонях. Среди симптомов сахарного диабета у детей раздражение в уголках рта («заеды»), стоматит. Появляются гнойнички, фурункулы, опрелости. У девочек развитие заболевания сопровождается вульвитами, у мальчиков – баланопоститами. Если заболевание впервые проявляется в период полового созревания девушки, это может спровоцировать нарушение менструального цикла.
У малышей сложно выявить симптоматику, поэтому обращают внимание на сопутствующие проявления. Для маленьких детей характерен ночной энурез, зуд, беспокойство, проблемы с пищеварением. При заболевании грудной ребенок жадно пьет молоко и воду. По причине сладкой липкой мочи пеленки жесткие. Такие признаки указывают на среднетяжелую и тяжелую форму развития патологии. При легкой форме заболевание диагностируют по анализу крови и мочи.
Диагностика сахарного диабета
Первым, кто выявляет симптомы заболевания, является педиатр, который наблюдает ребенка. Врач обращает внимание на классические признаки: повышенное мочеиспускание, ощущение жажды, голода и похудение.
Во время осмотра доктор может заметить диабетический румянец, пониженный тургор кожи и малиновый язык. При обнаружении симптомов сахарного диабета, педиатр передает пациента для лечения и наблюдения эндокринологу.
Для постановки точного диагноза ребенка направляют на лабораторное исследование. Необходимо сдать анализ крови на уровень сахара, применяют суточный мониторинг. Также проверяют инсулин, проинсулин, толерантность в глюкозе, уровень гликозилированного гемоглобина, КОС крови.
Таблица результатов анализа крови
Глюкоза капиллярной крови (ммоль/л)
Что такое сахарный диабет у детей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бабинцевой Марины Юрьевны, эндокринолога со стажем в 27 лет.
Определение болезни. Причины заболевания
Основным симптомом является гипергликемия, т. е. высокий уровень глюкозы в крови, и её проявления в виде чрезмерного употребления воды, увеличения объёма мочи и токсического воздействия на органы-мишени.
Количество детей с диабетом возрастает с каждым годом, а диагностика этой серьёзной болезни не всегда адекватна.
Сахарный диабет у детей развивается под влиянием множества факторов. Все они связаны с поражением поджелудочной железы или её β-клеток, которые вырабатывают инсулин.
К причинам развития сахарного диабета у детей относят:
Симптомы сахарного диабета у детей
Симптомы сахарного диабета у детей могут быть самыми разными, особенно в начале болезни.
Диабет 1-го типа сразу может начаться с серьёзных проявлений декомпенсированного кетоацидоза — слабости, неутолимой жажды, частого мочеиспускания, тошноты с приступами рвоты и потери сознания. Перед появлением этих симптомов больной обычно теряет вес. Если своевременно не начать лечение, ребёнок может впасть в кому.
Также родителей должен насторожить кожный зуд, рецидивирующие бактериальные и грибковые кожные инфекции. Грибковые инфекции у детей встречаются значительно реже, чем у взрослых. Они могут появиться у тучных или ослабленных детей. Бактериальные инфекции в виде фурункулов, карбункулов, панарициев, пиодермий или рожистого воспаления возникают гораздо чаще.
К признакам кожной инфекции могут присоединяться другие нарушения: снижение школьной успеваемости, повышенная утомляемость, потеря веса или недостаточное увеличение массы тела относительно роста ребёнка.
Иногда манифестация сахарного диабета 2-го типа происходит остро — с признаков гиперосмолярной гипергликемии. При этом ребёнок может жаловаться на острую боль в животе, тошноту, частую рвоту, учащённое мочеиспускание и затруднённое дыхание — оно становится частым и неглубоким. У ребёнка краснеют щёки, появляется запах ацетона изо рта, возможна потеря сознания.
К классическим симптомам диабета любого типа относят полиурию и полидипсию — увеличение объёма мочи и неутолимую жажду. Из-за повышенного уровня глюкозы в крови организм вынужден усиленно выводить её излишки вместе с мочой. У детей младшего возраста это проявляется недержанием мочи. Повышенное мочеотделение в свою очередь приводит к усилению жажды и сухости кожи, активное выведение глюкозы с мочой — к постоянному желанию есть, а при сахарном диабете 1-го типа — к снижению веса.
Симптомы генетических форм сахарного диабета обычно возникают в первый месяц жизни или даже в период внутриутробного развития. В таких случаях наблюдается задержка роста и внутриутробного развития.
Патогенез сахарного диабета у детей
Патогенез сахарного диабета 1-го и 2-го типов различен.
При наличии предрасположенности и воздействии негативных факторов, например вирусов, возникает аутоагрессивный иммунный процесс, направленный на собственный организм. В ходе этого процесса развивается хронический иммунный инсулит, т. е. преддиабет.
При инсулите большое количество β-клеток поджелудочной железы подвергается разрушению. Вначале это приводит к снижению инсулинового ответа на введение глюкозы, при этом уровень инсулина натощак остаётся в пределах нормы. В дальнейшем при гибели 70-80 % клеток формируется абсолютная инсулиновая недостаточность.
К контринсулярным факторам относятcя:
Инсулинорезистентность может возникать из-за нарушения рецепторных или пострецепторных механизмов, которые позволяют реализовать эффект инсулина в клетках-мишенях.
К причинам поражения рецепторов относят:
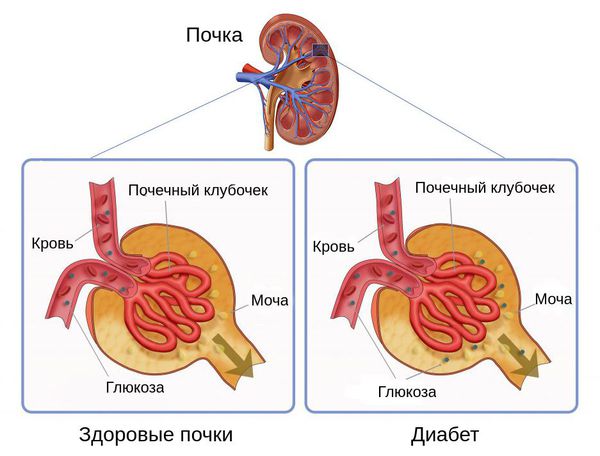
И абсолютная, и относительная инсулиновая недостаточность приводят к гипергликемии. Из-за превышения порога глюкозы и замедления её перехода через почечные канальцы обратно в кровоток возникает глюкозурия — появление глюкозы в моче.
Глюкозурия и гипергликемия объясняют основные симптомы сахарного диабета — увеличение объёма мочи и неутолимую жажду. Эти симптомы в свою очередь приводят к нарушению водно-электролитного баланса и появлению признаков обезвоживания.
Помимо водно-электролитного баланса, при сахарном диабете нарушается белковый и жировой обмен. Расщепление белков и жиров усиливается, из-за чего повышается уровень остаточного азота и кетоновых тел в крови и моче, а также уровень липидов в крови.
Классификация и стадии развития сахарного диабета у детей
В течении сахарного диабета условно выделяют две стадии:
Чаще используется классификация по причине развития диабета. Выделяют:
1. Сахарный диабет 1-го типа — чаще выявляется в детском и юношеском возрасте. Связан с деструкцией β-клеток поджелудочной железы. Приводит к абсолютному дефициту инсулина. Различают две формы:
2. Сахарный диабет 2-го типа — встречается в детском возрасте намного реже. В основном связан с сочетанием инсулинорезистентности и недостаточной выработкой инсулина.
3. Специфические типы диабета :
Отдельно стоит сказать о трёх специфических типах диабета, связанных с генетическим дефектов β-клеток:
Осложнения сахарного диабета у детей
Осложнения сахарного диабета у детей делятся на острые и отсроченные.
Острые осложнения связаны с нестабильным течением сахарного диабета и резкой декомпенсацией углеводного обмена. Это может произойти на любом сроке болезни из-за стрессов, нарушения диеты или тактики лечения, острых, хронических инфекций или иных сопутствующих заболеваний.
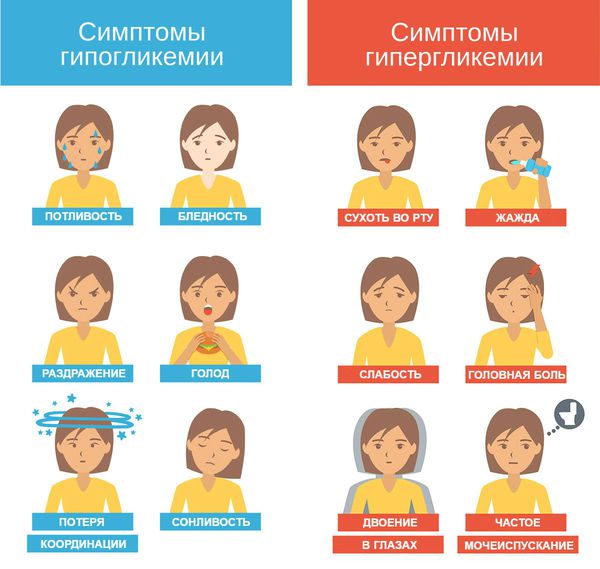
Дело в том, что дети и подростки часто сталкиваются с психологическими проблемами по поводу их болезни, особенно диабета 1-го типа. Из-за этого они могут преднамеренно нарушать диету или прекращать инсулинотерапию, не подозревая о других серьёзных проблемах, которые могут случиться. В результате возникает либо гипогликемия с возможным развитием гипогликемической комы, либо значительная гипергликемия с диабетическим кетоацидозом или гипергликемическим гиперосмолярным статусом.
Гипогликемия — самое частое осложнение диабета 1-го типа. В случае диабета 2-го типа она может возникнуть при необходимости инсулинотерапии или лечении производными сульфонилмочевины.
Начинается осложнение по-разному: от мягкого течения с незначительным обезвоживанием до тяжёлого течения с серьёзным обезвоживанием и потерей сознания.
К симптомам диабетического кетоацидоза относят сухость кожи, повышенную жажду, тахикардию, учащённое дыхание или дыхание Куссмауля — редкое, глубокое, с шумным вдохом и резким выдохом, запах ацетона изо рта, тошноту, рвоту, боль в животе, спутанность или потерю сознания.
К лабораторным признакам относят:
Гипергликемический гиперосмолярный статус может возникать при сахарном диабете новорождённых, диабете 1-го и 2-го типа. Проявляется судорогами, агрессией, потерей сознания.
К лабораторным признакам относят:
Отсроченные осложнения диабета начинают формироваться в детстве, но могут проявиться позже, уже во взрослом возрасте. К таким осложнениям относят диабетическую полинейропатию, ретинопатию и нефропатию.
Нейропатия является н аиболее частым отсроченным осложнением у детей с диабетом. В этом возрасте оно, как правило, находится в доклинической или первичной клинической стадии.
При периферической нейропатии чаще страдают нижние конечности. При этом может возникать онемение, покалывание, жжение в пальцах рук и ног и кратковременные судороги. Даже лёгкие прикосновения могут приносить дискомфорт или боль.
Поражение автономных нервов нарушает работу внутренних органов: сердца, желудочно-кишечного тракта, урогенитальной системы и др. Поэтому симптомы автономной полинейропатии многочисленны и разнообразны. Они зависят от того, за иннервацию какого органа отвечают поражённые нервные волокна. Ребёнка может беспокоить тахикардия в покое, снижение артериального давления при изменении положения тела, изжога, боль в желудке, нарушение мочеиспускания и т. д.
Диабетическая ретинопатия связана с поражением сосудов сетчатки. Она может проявиться у детей в течение года после начала заболевания, а иногда только при инсулинорезистентности.
На начальных стадиях осложнение никак себя не проявляет. По мере прогрессирования болезни у ребёнка могут появиться жалобы на ухудшение зрения, появление «мушек», точек или пелены перед глазами, трудность при чтении, иногда боль в глазах после зрительной нагрузки.
Выявить доклиническую диабетическую нефропатию можно при регулярной проверке лабораторных показателей, которые могут указывать на диабетическое поражение почек. К таким показателям относят уровень альбумина и креатинина, скорость клубочковой фильтрации и др. Например, начинающаяся нефропатия у детей и подростков проявляется микроальбуминурией — когда уровень альбумина в утренней моче равен 30-300 мг/л.
Диагностика сахарного диабета у детей
Диагностировать сахарный диабет у детей, особенно младшего возраста, не так просто. Боли в животе, тошноту и рвоту можно ошибочно принять за признаки острого или хронического энтероколита. Полиурия, недержание мочи и энурез маскируются под инфекции мочевыводящих путей. Слабость, быстрая утомляемость, фурункулы, снижение или увеличение массы тела у подростков часто объясняют гормональными изменениями.
Основным методом диагностики сахарного диабета по-прежнему остаётся определение уровня прандиальной и постпрандиальной глюкозы в крови, а также уровня гликированного гемоглобина. Прандиальную глюкозу измеряют во время приёма пищи, постпрандиальную — через два часа после еды, гликированный гемоглобин — независимо от приёма пищи и времени суток.
Диагностические критерии диабета у детей аналогичны критериям болезни у взрослых. Это:
Маленьким детям с подозрением на сахарный диабет необходимо определить уровень глюкозы в моче: у здоровых людей глюкоза не обнаруживается. Кроме того, важно оценить уровень кетонов в моче (ацетоацетат) и крови (β-оксибутират).
При возникновении симптомов сахарного диабета у новорождённых необходимо провести генетическую диагностику, особенно при наличии сахарного диабета у близких родственников ребёнка.
Лечение сахарного диабета у детей
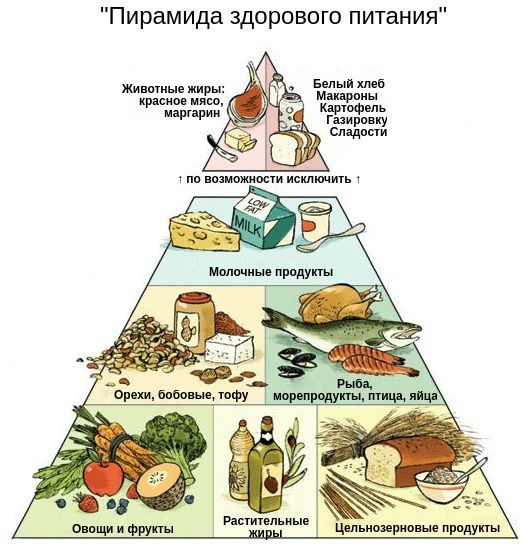
Питание при сахарном диабете
Особое внимание при диабете 1-го типа нужно уделять углеводам. Предпочтение отдаётся сложным углеводам, которые трудно усваиваются и слабо влияют на уровень глюкозы в крови. Полезные углеводы содержатся в овощах, фруктах, крупах, бобовых, молоке и сыре; полезные жиры — в авокадо, орехах, оливковом и арахисовом масле.
Если через 15 минут уровень глюкозы остался низким, нужно повторить лечение.
Инсулинотерапия
На каждого ребёнка инсулин действует по-своему, в зависимости от возраста, веса и роста. Поэтому потребность в инсулине и соотношение инсулинов разного действия всегда индивидуальны.
О бщие закономерности инсулинотерапии у детей :
Ребёнку с диабетом 2-го типа инсулин показан при появлении первых признаков или декомпенсации болезни с развитием кетоацидоза. Он помогает нормализовать уровень глюкозы и снизить концентрацию кетонов в крови.
Снижать калорийность нужно за счёт жиров и легкоусваиваемых углеводов. Физическая активность должна включать ежедневную ходьбу до 3-4 км и интенсивные занятия по 3-4 раза в неделю.
Прогноз. Профилактика
Сахарный диабет у ребёнка — это серьёзная болезнь, которая может привести к слепоте, почечной недостаточности и ранней смерти от нелеченных осложнений.
Первичная профилактика диабета 2-го типа у детей, предрасположенных к этой форме болезни, сводится к изменению образа жизни, снижению массы тела и повышению физической активности. При инсулинорезистентности или нарушении толерантности к глюкозе важно строго контролировать уровень гликемии.
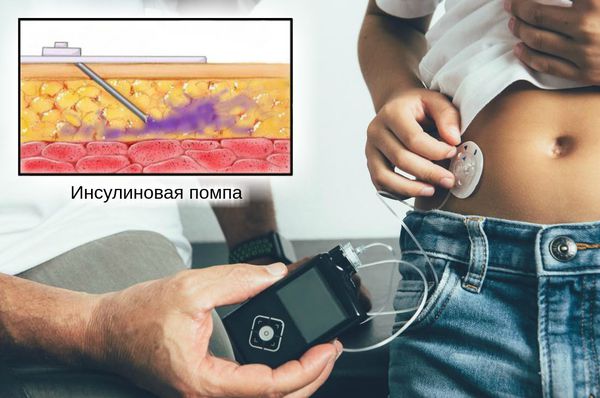
Вторичная профилактика сахарного диабета состоит в достижении постоянной нормогликемии. Это возможно как при диабете 2-го, так и 1-го типа. Использование инсулиновых помп и аппаратов для мониторирования гликемии позволяет избежать острых осложнений болезни: кетоацидоза, гиперосмолярности и гипогликемии.
Профилактика отсроченных осложнений является третичной. Для предупреждения диабетической полинейропатии показан неврологический осмотр с определением чувствительности всех периферических нервов, ахиллова и коленного рефлексов, а также скрининговая электронейромиография. Для раннего выявления кардиоваскулярной формы автономной нейропатии показана скриннговая кардиоинтервалография.
Диабет у детей
Согласно данным ВОЗ, сахарный диабет диагностируют у каждого 500-го ребенка и каждого 200-го подростка. К тому же заболеваемость детей и подростков неуклонно возрастает. По прогнозам, в ближайшее время она вырастет на 70%.
Заболеть сахарным диабетом ребенок может в любом возрасте. Но чаще всего патология развивается в 5-8 лет и в 10-12 лет. Именно в эти периоды наблюдается усиленный рост организма, что сопровождается интенсивным метаболизмом. Но в последнее время увеличивается число диабетиков среди малышей младше 5-летнего возраста, в том числе и новорожденных.
Типы диабета у детей
В детском возрасте чаще всего развивается инсулинозависимый сахарный диабет (1 типа). У новорожденных иногда встречается синдром транзиторного (преходящего) диабета, при котором через несколько месяцев происходит спонтанное выздоровление.
Причины повышения сахара
Предпосылкой для развития сахарного диабета у детей служит наследственная предрасположенность. Но чтобы инициировать аутоиммунный процесс, необходимы провоцирующие факторы (триггеры). Чаще всего болезнь развивается у детей, переболевших вирусными заболеваниями (герпесом, краснухой, корью, ветряной оспой, паротитом, гепатитом, энтеровирусной, ротавирусной или цитомегаловирусной инфекцией, асептическим менингитом, ОРВИ).
Также спровоцировать повышение сахара в крови способны:
Чрезмерное употребление сладостей, вопреки распространенному мнению, не вызывает развитие сахарного диабета.
В группу риска входят недоношенные дети и те, которые при рождении весили более 4,5 килограммов, а также страдающие ожирением и диатезами, ведущие малоактивный образ жизни и подвергающиеся чрезмерным физическим нагрузкам.
Вторичный диабет могут вызвать эндокринопатии (акромегалия, диффузный токсический зоб, феохромоцитома, синдром Иценко-Кушинга), болезни поджелудочной железы (панкреатит).
Симптомы заболевания
У детей сахарный диабет развивается бурно. Он сопровождается сильной жаждой и обильным мочеиспусканием, повышенным аппетитом и стремительным похудением, быстрой утомляемостью. Возможны и другие проявления болезни: сухость кожного покрова и слизистых оболочек, шелушение кожи и гнойничковые поражения, опрелости, сухая себорея, появление заед, кандидозный стоматит, микозы, фурункулез. У мальчиков развиваются баланопоститы, а у девочек – вульвиты, нарушается менструальный цикл. У грудных детей заподозрить сахарный диабет можно по липкой моче и «крахмальным пятнам», из-за которых пеленки становятся жесткими и хрустящими. При отсутствии лечения уже через 1-3 месяца проявляются различные осложнения: функциональные шумы в сердце, тахикардия, гепатомегалия, кетоацидоз, диабетическая кома.
Чем младше заболевший ребенок, тем тяжелее протекает болезнь и тем чаще развиваются осложнения.
Прогноз для детей
При строгом соблюдении всех врачебных рекомендаций сахарный диабет не изменяет продолжительности жизни. При грубых нарушениях предписаний развиваются серьезные осложнения, сильно подрывающие общее состояние здоровья.
Сахарный диабет 1-го типа у детей и подростков: этиопатогенез, клиника, лечение
В обзоре представлены современные взгляды на этиологию, патофизиологию развития сахарного диабета 1-го типа у детей и подростков, критерии диагностики и особенности инсулинотерапии. Освещены основные признаки диабетического кетоацидоза и его лечения.
The review presents modern views on the etiology, pathophysiology of type 1 diabetes in children and adolescents, diagnostic criteria and features of insulin. It highlights the key features of diabetic ketoacidosis and treatment.
Сахарный диабет (СД) — этиологически неоднородная группа метаболических заболеваний, которые характеризуются хронической гипергликемией, обусловленной нарушением секреции или действием инсулина либо сочетанием этих нарушений.
Впервые СД описан в древней Индии более 2 тыс. лет назад. В настоящее время в мире насчитывается более 230 млн больных СД, в России — 2 076 000. В действительности распространенность СД выше, т. к. не учитывают его латентные формы, т. е. наблюдается «неинфекционная пандемия» СД.
Классификация СД
Согласно современной классификации выделяют [1]:
Самые распространенные типы сахарного диабета это СД 1-го и СД 2-го типа. Длительное время считалось, что в детском возрасте свойственен СД 1-го типа. Однако исследования последнего десятилетия поколебали это утверждение. Все чаще стал диагностироваться у детей СД 2-го типа, который преобладает у взрослых людей после 40 лет. В некоторых странах СД 2-го типа у детей встречается чаще, чем СД 1-го типа, что связано с генетическими особенностями популяции и увеличивающейся распространенностью ожирения.
Эпидемиология СД
Созданные национальные и региональные регистры СД 1-го типа у детей и подростков выявили широкую вариабельность заболеваемости и распространенности в зависимости от популяции и географической широты в разных странах мира (от 7 до 40 случаев на 100 тыс. детского населения в год).За последние два десятилетия заболеваемость СД 1-го типа среди детей неуклонно увеличивается. Четверть больных приходится на возраст до четырех лет жизни. На начало 2010 г. в мире зарегистрировано 479,6 тысяч детей с СД 1-го типа. Число впервые выявленных 75 800. Ежегодный прирост 3%.
По данным Государственного регистра на 01.01.2011 г. в РФ зарегистрировано 17 519 детей с СД 1-го типа, из них 2911 новых случаев. Средний показатель заболеваемости детей по РФ 11,2 на 100 тыс. детского населения [1].Заболевание проявляется в любом возрасте (существует врожденный диабет), но наиболее часто дети заболевают в периоды интенсивного роста (4–6 лет, 8–12 лет, пубертатный период). Дети грудного возраста поражаются в 0,5% случаев СД.
В отличие от стран с высоким уровнем заболеваемости, в которых максимальный прирост ее приходится на младший возраст, в московской популяции нарастание заболеваемости наблюдается за счет подростков.
Этиология и патогенез СД 1-го типа
СД 1-го типа — аутоиммунное заболевание у генетически предрасположенных лиц, при котором хронически протекающий лимфоцитарный инсулит приводит к деструкции β-клеток, с последующим развитием абсолютной инсулиновой недостаточности. Для СД 1-го типа характерна склонность к развитию кетоацидоза.
Предрасположенность к аутоиммунному СД 1-го типа определяется взаимодействием множества генов, при этом имеет значение взаимное влияние не только различных генетических систем, но и взаимодействие предрасполагающих и защитных гаплотипов.
Период от начала аутоиммунного процесса до развития СД 1-го типа может занимать от нескольких месяцев до 10 лет.
В запуске процессов разрушения островковых клеток могут принимать участие вирусные инфекции (коксаки В, краснуха и др.), химические вещества (аллоксан, нитраты и др.).
Аутоиммунное разрушение β-клеток сложный, многоэтапный процесс, в ходе которого активируется как клеточное, так и гуморальное звено иммунитета. Главную роль в развитии инсулита играют цитотоксические (СД8+) Т-лимфоциты [2].
По современным представлениям иммунной дисрегуляции принадлежит значительная роль в возникновении заболевания от начала до клинической манифестации диабета.
К маркерам аутоиммунной деструкции β-клеток относят:
1) островково-клеточные цитоплазматические аутоантитела (ICA);
2) антиинсулиновые антитела (IAA);
3) антитела к протеину островковых клеток с молекулярной массой 64 тыс. кД (они состоят из трех молекул):
В позднем доклиническом периоде популяция β-клеток уменьшается на 50–70% по сравнению с нормой, а оставшиеся — еще поддерживают базальный уровень инсулина, но секреторная их активность снижена.
Клинические признаки диабета появляются, когда оставшееся количество β-клеток неспособно компенсировать повышенные потребности в инсулине.
Инсулин — гормон, регулирующий все виды обмена веществ. Он обеспечивает энергетические и пластические процессы в организме. Основные органы-мишени инсулина — печень, мышечная и жировая ткань. В них инсулин оказывает анаболическое и катаболическое действие.
Влияние инсулина на углеводный обмен
Влияние инсулина на жировой обмен
Недостаток инсулина вызывает усиление липолиза (расщепление триглицеридов до свободных жирных кислот (СЖК) в адипоцитах). Повышение количества СЖК является причиной жировой инфильтрации печени и увеличения ее размеров. Усиливается распад СЖК с образованием кетоновых тел.
Влияние инсулина на белковый обмен
Инсулин способствует синтезу белка в мышечной ткани. Недостаточность инсулина вызывает распад (катаболизм) мышечной ткани, накопление азотсодержащих продуктов (аминокислот) и стимулирует в печени глюконеогенез [3].
Дефицит инсулина увеличивает выброс контринсулярных гормонов, активацию гликогенолиза, глюконеогенеза. Все это ведет к гипергликемии, повышению осмолярности крови, обезвоживанию тканей, глюкозурии.
Стадия иммулогической дисрегуляции может длиться месяцы и годы, при этом могут выявляться антитела, являющиеся маркерами аутоиммунности к β-клеткам (ICA, IAA, GAD, IA-L) и генетические маркеры СД 1-го типа (предрасполагающих и протекторных гаплотипов HLA, которые по относительному риску могут отличаться у различных этнических групп).
Латентный сахарный диабет
В этой стадии болезни нет клинических симптомов. Содержание глюкозы в крови натощак периодически может находиться от 5,6 до 6,9 ммоль/л, а в течение суток остается в пределах нормы, в моче глюкозы нет. Тогда ставится диагноз «нарушение глюкозы натощак (НГН)».
У здорового человека глюкоза в моче отсутствует. Глюкозурия возникает при содержании глюкозы выше 8,88 ммоль/л.
Кетоновые тела (ацетоацетат, β-оксибутират и ацетон) образуются в печени из свободных жирных кислот. Увеличение их наблюдается при дефиците инсулина. Существуют тест-полоски для определения ацетоацетата в моче и уровня β-оксибутирата в крови (> 0,5 ммоль/л). В фазе декомпенсации СД 1-го типа без кетоацидоза отсутствуют ацетоновые тела и ацидоз.
Гликилированный гемоглобин. В крови глюкоза необратимо связывается с молекулой гемоглобина с образованием гликированного гемоглобина (общего НВА1 или его фракции «С» НВА1с), т. е. отражает состояние углеводного обмена за 3 месяца. Уровень НВА1 — 5–7,8% в норме, уровень минорной фракции (НВА1с) — 4–6%. При гипергликемии показатели гликированного гемоглобина высокие.
Иммунологические маркеры аутоиммунного инсулита: аутоантитела к антигенам β-клеток (ICA, IAA, GAD, IA-L) могут быть повышены. Содержание С-пептида в сыворотке крови низкое.
Дифференциальная диагностика
До настоящего времени диагностика СД 1-го типа остается актуальной. Более чем у 80% детей сахарный диабет диагностируется в состоянии кетоацидоза. В зависимости от превалирования тех или иных клинических симптомов приходится дифференцировать с:
1) хирургической патологией (острый аппендицит, «острый живот»);
2) инфекционными заболеваниями (грипп, пневмония, менингит);
3) заболеваниями желудочно-кишечного тракта (пищевая токсикоинфекция, гастроэнтерит и др.);
4) заболеваниями почек (пиелонефрит);
5) заболеваниями нервной системы (опухоль головного мозга, вегетососудистая дистония);
6) несахарным диабетом.
При постепенном и медленном развитии заболевания дифференциальный диагноз проводится между СД 1-го типа, СД 2-го типа и диабетом взрослого типа у молодых (MODY).
Лечение сахарного диабета 1-го типа
СД 1-го типа развивается в результате абсолютной инсулиновой недостаточности. Всем больным с манифестной формой СД 1-го типа проводится заместительная инсулинотерапия.
У здорового человека секреция инсулина постоянно происходит независимо от приема пищи (базальная). Но в ответ на прием пищи его секреция усиливается (болюсная) в ответ на посталиментарную гипергликемию. Инсулин секретируется β-клетками в портальную систему. 50% его потребляется в печени для превращения глюкозы в гликоген, оставшиеся 50% разносятся по большому кругу кровообращения к органам.
У больных СД 1-го типа экзогенный инсулин вводится подкожно, и он медленно поступает в общий кровоток (не в печень, как у здоровых), где концентрация его длительное время остается высокой. В результате посталиментарная гликемия у них более высокая, а в поздние часы имеется склонность к гипогликемиям.
С другой стороны, гликоген у больных СД в первую очередь депонируется в мышцах, а запасы в печени его снижаются. Мышечный гликоген не участвует в поддержании нормогликемии.
У детей применяются человеческие инсулины, полученные биосинтетическим (генно-инженерным) методом с помощью рекомбинантной ДНК-технологии.
Доза инсулина зависит от возраста и стажа диабета. В первые 2 года потребность в инсулине составляет 0,5–0,6 ЕД/кг массы тела в сутки. Набольшее распространение в настоящее время получила интенсифицированная (болюсно-базисная) схема введения инсулина [6].
Начинают инсулинотерапию с введения инсулина ультракороткого или короткого действия (табл. 1). Первая доза у детей первых лет жизни 0,5–1 ЕД, у школьников 2–4 ЕД, у подростков 4–6 ЕД. Дальнейшая коррекция дозы инсулина проводится в зависимости от уровня глюкозы в крови. При нормализации метаболических показателей больного переводят на болюсно-базисную схему, комбинируя инсулины короткого и длительного действия.
Инсулины выпускаются во флаконах и картриджах. Наибольшее распространение получили инсулиновые шприц-ручки.
Для подбора оптимальной дозы инсулина широкое применение нашла система продолжительного глюкозного мониторинга (CGMS). Эта мобильная система, носимая на поясе пациента, фиксирует уровень глюкозы в крови каждые 5 минут на протяжении 3 суток. Эти данные подвергаются компьютерной обработке и представлены в виде таблиц и графика, на которых отмечены колебания гликемии.
Инсулиновые помпы. Это мобильное электронное устройство, носимое на поясе. Управляемая компьютером (чипом) инсулиновая помпа содержит инсулин короткого действия и подается в двух режимах, болюсном и базисном [7].
Диета
Важным фактором компенсации СД является диета. Общие принципы питания такие же, как и здорового ребенка. Соотношение белков, жиров, углеводов, калорий должно соответствовать возрасту ребенка.
Некоторые особенности диеты у детей с СД:
Сахароповышающий эффект пищи в основном обусловлен количеством и качеством углеводов.
В соответствии с гликемическим индексом выделяют пищевые продукты, которые очень быстро повышают уровень сахара в крови (сладкие). Они используются для купирования гипогликемии.
Физические нагрузки
Физическая активность — важный фактор, регулирующий углеводный обмен. При физической нагрузке у здоровых людей происходит снижение секреции инсулина с одновременным повышением выработки контринсулярных гормонов. В печени усиливается продукция глюкозы из неуглеводных (глюконеогенез) соединений. Это служит важным источником ее при физической нагрузке и эквивалентно степени утилизации глюкозы мышцами.
Продукция глюкозы повышается по мере увеличения интенсивности физических упражнений. Уровень глюкозы остается стабильным.
При СД 1-го типа действие экзогенного инсулина не зависит от физической активности, а влияние контринсулярных гормонов недостаточно для коррекции уровня глюкозы. В связи с этим во время физической нагрузки или сразу после нее может наблюдаться гипогликемия. Почти все формы физической активности продолжительностью более 30 минут требуют корректировки диеты и/или дозы инсулина.
Самоконтроль
Цель самоконтроля — обучение больного диабетом и членов его семьи самостоятельно оказывать себе помощь. Он включает [8]:
Социальная адаптация
При выявлении сахарного диабета у ребенка родители часто пребывают в растерянности, так как болезнь влияет на образ жизни семьи. Возникают проблемы с постоянным лечением, питанием, гипогликемиями, сопутствующими заболеваниями. По мере роста у ребенка формируется свое отношение к болезни. В пубертатный период многочисленные физиологические и психосоциальные факторы усложняют контроль над уровнем глюкозы. Все это требует всесторонней психосоциальной помощи членов семьи, эндокринолога и психолога.
Целевые уровни показателей углеводного обмена у больных СД 1-го типа (табл. 2)
Натощак (предпрандиальный) сахар крови 5–8 ммоль/л.
Через 2 часа после приема пищи (постпрандиальный) 5–10 ммоль/л.
Гликированный гемоглобин (НВА1c)
ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва






.gif)