Сгибаются пальцы на ногах что делать
Артроз пальцев ног
Появление подозрительной шишки на ноге редко проходит незамеченным, ведь при любой попытке пройтись, не снимая обуви, у больного возникает дискомфорт. Но обращение к врачу в большинстве случаев откладывается на месяцы, а то и годы. А жаль, ведь поход к врачу на ранних стадиях артроза большого пальца ноги позволяет “заморозить” болезнь и отстрочить появление необратимых деформаций стопы.
Причины артроза пальцев ног
Среди распространенных причин остеоартроза пальцев ног стоит назвать:
Симптомы остеоартроза пальцев ног
Тревожным сигналом для пациента, как правило, становится болевой синдром, усталость в ногах. Поначалу их ошибочно принимают за обычное утомление в конце дня, последствия неудобной обуви, сидячего образа жизни. Дискомфорт наблюдается во время ходьбы, по утрам больных беспокоит скованность пальцев ног и целой стопы, чувство онемения, хруст. Боли нарастают после физической нагрузки и стихают в ночное время, однако по мере прогрессирования артроза пальцев ног становятся круглосуточными.
Также в числе первых симптомов появляются:
Удобная раньше обувь становится тесна для пациента, становится сложнее стоять, появляются изменения походки. При артрозе сустава большого пальца ноги, как говорят в народе, “начинает выпирать косточка” на внутренней стороне стопы, у основания первого пальца. Подобные утолщения в области суставов могут наблюдаться и на других пальцах, в т.ч. между фалангами.
Метеочувствительные пациенты жалуются на то, что перед сменой погоды сустав начинает ломить, крутить, ныть.
Лечение артроза пальцев ног
На основании проведенных анализов наблюдающий врач составляет индивидуальную лечебную стратегию, которая зависит от стадии заболевания, наличия сопутствующих проблем со здоровьем, возраста, веса, образа жизни и анатомических особенностей пациента. В общий курс лечения артроза суставов пальцев ног может входить прием хондропротекторов и витаминно-минеральных комплексов, корректировка диеты, лечебная гимнастика, обучение больного ортопедическому режиму. На 2-й и 3-й стадиях показано применение нестероидных противовоспалительных средств (НПВС), обезболивающих, гормональных кортикостероидных инъекций, а также физиотерапия. При полной утрате суставом его функций может назначаться эндопротезирование (как правило, плюснефаланговых суставов).
Для успешного лечения артроза суставов пальцев ног важно соблюдать три принципа:
Лечение артроза пальцев ног медикаментами
При умеренной симптоматике в медикаментозном лечении артроза пальцев ног предпочтение отдается местным НПВС в виде мазей, кремов, гелей. В запущенных случаях с сильным болевым синдромом противовоспалительные препараты совместно с анальгетиками могут вводить непосредственно в больной сустав. При системных поражениях суставов или в составе комплексной терапии НПВС также назначают в форме таблеток или внутримышечных инъекций. Это позволяет быстро снять отек, улучшить питание тканей вокруг сустава, облегчает разминку. Помимо снятия симптомов, и лечения суставов пальцев ног, применение любых нестероидных противовоспалительных препаратов замедляет дегенерацию хряща.
Мази в лечении артроза пальцев ног медикаментами можно использовать ежедневно. Короткие курсы НПВС в таблетках, направленные на снятие острого воспалительного процесса, назначает врач. При длительном приеме они могут приводить к язве желудка.
Если для снятия воспаления требуется более серьезная терапия, врач может назначить гормональные инъекции с глюкокортикостероидами (их самостоятельно применение крайне опасно!). Анальгетики (системные или местные) применяют для снятия болевого синдрома и подбираются с учетом его интенсивности. Основное лечение при артрозе большого пальца ноги обычно дополняют сосудорасширяющими препаратами, которые улучшают питание околосуставных тканей, служат для профилактики заболеваний стопы (например, грибковых).
Немедикаментозное лечение артроза пальцев ног
Когда признаки воспаления в суставе сняты, врач назначает больному специальные упражнения и массаж для сохранения подвижности и питания тканей. Для лечения артроза пальцев ног широко используются физиопроцедуры (парафинотерапия, целебные грязи, электрофорез, магнитотерапия, УВД) и эрготерапия, применение ортопедических стелек, диеты для устранения лишнего веса.
Если положение пальцев нарушено, его корректируют при помощи малоинвазивных методик, снижая темпы развития артроза. При обилии остеофитов и сращении суставных поверхностей возможно их протезирование или резекция. Также в последнее время набирает популярность PRP-терапия.
Вальгусная деформация пальца стопы: особенности развития и лечения патологии
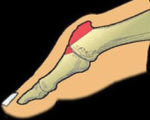
Вальгусная деформация первого (большого) пальца – ортопедическая патология, при которой палец ноги деформируется, отклоняясь наружу. Преимущественно заболевание встречается у женщин после 30 лет. В 3% вальгусную деформацию выявляют у лвальгусная деформация пальцаюдей в возрасте от 15 до 30 лет, в 9% у тех, кому от 31 до 60, и в 16% у лиц старше 60 лет. Проблема доставляет не только сильный эстетический дискомфорт, но и провоцирует изменение всех связок, сухожилий, суставов, костей стопы.
Патогенез
При вальгусной деформации первого пальца угол между первой и второй костями плюсны становится больше, наблюдается смещение первой плюсневой кости. Большой палец стопы смещается наружу, а головка кости выпирает наружу, образуя косточку. Эта косточка не дает большому пальцу соответствовать норме, и он постепенно отклоняется наружу.
Бугорок (косточка) мешает носить обувь, создает воспаление, трение и приводит к бурситу (воспалению сумки первого плюснефалангового сустава). Постепенно косточка становится припухлой, воспаленной, болезненной. Неправильное положение сустава провоцирует его преждевременный износ, поражение хряща и увеличение в размерах костного нароста. Это в свою очередь провоцирует травматизацию стопы и дальнейшее развитие патологии.
Большой палец по мере прогрессирования заболевания смещает остальные пальцы стопы, приводя к их молоткообразной деформации. По мере развития заболевания оно приводит к деформирующему артрозу плюснефаланговых суставов, воспалению суставных сумок, суставов пальцев стопы, хроническому бурситу, смещению внутрь первой плюсневой кости, плоскостопию (хроническому и поперечному), костным и хрящевым разрастаниям головок плюсневых костей.
Формы
В нормальном состоянии плюсневые кости расположены параллельно друг другу. Под влиянием определенных причин первая плюсневая косточка отклоняется наружу и из-за этого на стопе появляется выпирающая шишка небольших размеров, связки и сухожилия теряют эластичность, развивается их дисфункция.
Заболевание проходит несколько стадий:
На этой стадии отклонение большого пальца стопы составляет менее 15 градусов.
Отклонение первого пальца в сторону составляет от 15 до 20 градусов. Одновременно наблюдается деформирование второго пальца. Он приподнимается над большим пальцем и становится похож по форме на молоток.
Отклонение большого пальца составляет 30 градусов. Деформированы уже все пальцы стопы, а у основания первой фаланги наблюдается большой костный нарост. В местах, где имеется большое напряжение стопы, появляются грубые мозоли.
Причины
Основным провоцирующим фактором появления вальгусной деформации становится неправильная обувь. Если человек носит тесные туфли с узким носком или на высоком каблуке, то пальцы постоянно находятся в неправильном (сжатом) положении, что способствует развитию вальгусной деформации. Но не только это становится причиной развития заболевания.
На появление патологии влияют следующие причины:
При наличии провоцирующих факторов заболевание быстро прогрессирует.
Симптомы
Симптоматика патологии зависит от степени поражения стопы. На первом этапе наблюдается покраснение, отечность тканей в области появления косточки, боль в фалангах пальцев, усиливающаяся во время ходьбы. На средней стадии развития заболевания появляется боль, отечность, костные наросты в области головки плюсневой кости, сухая мозоль под средней фалангой пальца. В тяжелой стадии в подошве стопы и в большом пальце возникают сильные, изнуряющие боли. Образуются сухие мозоли, и появляется ороговение кожи под второй и третьей фалангами пальцев.
Диагностика
Диагностические мероприятия начинаются со сбора анамнеза пациента. Доктор расспрашивает его о беспокоящих симптомах, интересуется, что провоцирует их появление (нагрузка на ноги, ходьба, тесная обувь), есть в истории болезни обменные, системные заболевания, травмы нижних конечностей, наследственные заболевания костей.
Далее проводится внешний осмотр, во время которого человека просят пройтись. Врач наблюдает за походкой пациента, одновременно определяя интенсивность болевых ощущений. Изучается положение большого пальца стопы, его расположение относительно других пальцев, исследуют диапазон его сгибания и разгибания.
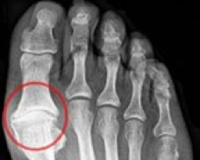
Проверяется наличие других внешних симптомов (припухлость, покраснение, утолщение рогового слоя под костями пальцев). Проводится рентгенография стопы в трех проекциях с целью выявления степени деформации стопы, подвывиха сустава и сопутствующих патологий. Для исключения нарушений кровообращения в ногах проводят УЗИ сосудов.
Лечение
Терапия вальгусной деформации большого пальца стопы бывает традиционной и оперативной. На ранних стадиях, когда еще можно обойтись без операции, врачи советуют выбирать удобную и правильную обувь. Она не должна взывать нагрузку на стопу, трение. Удобная обувь замедляет прогрессирование заболевания.
Одновременно с этим врач посоветует приобрести специальные ортопедические приспособления:
Все ортопедические приспособления снижают болевые ощущения, но полностью избавиться от дискомфорта с их помощью невозможно.
Для устранения болевых ощущений и воспаления используют нестероидные противовоспалительные средства, уколы кортикостероидов. Для снятия спазмов и восстановления подвижности суставов назначают массаж и специальную гимнастику для расслабления стоп.
Эффективность физиопроцедур
Немаловажную роль в лечении вальгусной деформации играют физиопроцедуры. Для устранения заболевания врачи назначают электрофорез с кальцием, фонофорез гидрокортизоном, парафиновые и озокеритовые аппликации.
Одной из наиболее эффективных методов устранения вальгусной деформации большого пальца стопы является ударно-волновая терапия (УВТ). Эта процедура подразумевает краткосрочное воздействие на болезненную зону акустическими низкочастотными импульсами. С помощью УВТ устраняются болевые симптомы, оказывается воздействие на факторы, способствующие их появлению.
Процедуру проводят с помощью специального прибора, генерирующего ударные волны. Они воздействуют только на патологические участки, не затрагивая здоровые ткани. С помощью ультразвука улучшаются обменные процессы.
УВТ не проводят при наличии неврологических, инфекционных, онкологических, сердечных, соматических заболеваниях, сахарном диабете, нарушении свертываемости крови. Не назначают ударно-волновую терапию беременным, кормящим женщинам и детям до 18 лет.
Эффект от процедуры наблюдается уже после нескольких процедур. Исчезают боли, становится легче ходить. Но полностью убрать выступающую косточку при помощи одной процедуры УВТ нельзя. Врач может прописать не менее 5-7 сеансов. В зависимости от стадии заболевания назначается и порядок проведения процедур. Некоторым людям назначают ежедневные сеансы, другим будет достаточно одной процедуры в неделю. Результат лечения УВТ держится в течение длительного периода.
Хирургическое лечение
При средней и тяжелой степени вальгусной деформации большого пальца стопы назначают оперативное лечение.
Для устранения патологии разработано множество методик, с помощью которых добиваются следующих целей:
Если деформация не сильно выражена, проводится удаление нароста на суставной сумке через небольшой разрез. После операции человеку требуется реабилитация, с обязательным ношением бандажа или обуви с деревянной подошвой, использованием корректоров стопы, проведении физиотерапии (не менее 6 процедур).
В настоящее время при вальгусной деформации большого пальца стопы проводят следующие операции:
С двух сторон большого пальца делаются небольшие разрезы, через которые с помощью миниатюрных фрезов выравнивают положение плюсной кости и фаланги пальца.
Операция выполняется при угле отклонения пальца не более 17 градусов. Нарост иссекают, а фалангу большого пальца фиксируют с помощью винта и титановой проволоки. Через некоторое время конструкцию удаляют.
Операцию проводят, если угол отклонения большого пальца составляет 18-40 градусов. Во время вмешательства с помощью мануального воздействия исправляют положение плюсной кости, а затем фиксируют ее двумя титановыми винтами.
Выпирающая косточка большого пальца стопы – это не только эстетически некрасиво, но и доставляет множество неудобств при ходьбе. Непролеченное заболевание приводит к осложнениям в работе всего опорно-двигательного аппарата. Поэтому не следует все пускать на самотек и обратиться к ортопеду при появлении первых признаков деформации.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
Все, что нужно знать об артрозах пальцев ног
Причины возникновения болезни
Как и другие виды артрозов, поражение в области суставов пальцев ног чаще обусловлено травмами или хронической перегрузкой. Пример – длительная ходьба. Также риски появления артроза возрастают в период старения и от занятий тяжелым физическим трудом. В случае отсутствия объективных причин, приводящих к появлению артроза, болезнь называют первичной. Наиболее подвержены артрозу лица пенсионного возраста, женщины в период климакса, лица с генетической наследственностью и те, кто занимаются тяжелым физическим трудом, профессионально спортом. Также в группе риска те люди, чья работа связана с длительным стоянием или хождением.
Вторичный артроз суставов пальцев ног связан с ранее перенесенной сильной травмой, переломом, инфекцией и прочими патологическими процессами. Если сбой в работе внутренних органов приведет к тому, что процессы деструкции будут преобладать над восстановлением, произойдет постепенное разрушение хрящевой ткани. В ответ на дистрофический процесс происходит компенсаторное разрастание костной ткани – остеофитов. В большинстве случаев артроз большого пальца ноги связан с ранее перенесенным вывихом или переломом. Также артрозы пальцев ног могут возникать после травм голеностопа или колена. Этот механизм связан с компенсаторной перегрузкой мелких суставных сочленений.
Еще один вариант развития артроза суставов пальцев ног – ношение тесной, неудобной обуви на высоком каблуке. Неправильно подобранная обувь вызывает сдавливание пальцев, что приводит к сильной деформации со временем. Также ослабевают некоторые мышцы, когда другие становятся ригидными. На фоне мускульного дисбаланса происходит натяжка и воспаление в сухожилиях. Нередко формируются сопутствующие заболевания стопы анатомического характера по типу плоскостопия или косолапости. Далее все эти негативные изменения приводят к нарушению микроциркуляции в тканях, что и приводит к артрозу, постепенному замещению хрящевой ткани на остеофиты.
Факторы возникновения заболевания включают:
Механизм развития патологии
Деструкция пальцев ног проходит несколько определенных стадий. Начальные изменения незаметны и связаны с метаболическими нарушениями. У пациента происходят патологические изменения в кальциево-фосфорном обмене, нарушается кровообращение. В результате суставы не получают адекватное питание минералами с кровотоком. Со временем амортизирующие функции суставов ухудшаются, количество синовиальной жидкости снижается, а хрящи становятся рыхлыми и теряют функциональную активность. Происходит постепенное истончение хрящевой ткани, что приводит к разрастанию остеофитов.
Если долго игнорировать симптомы болезни, возникает сильное воспаление. Чтобы начался выраженный воспалительный процесс, требуется практически полное истончение хрящевой пластины до кости. В этом случае сильная боль и воспаление – результат патологического трения костей между собой.
Симптомы остеоартроза пальцев ног
Симптоматика напрямую связана с тяжестью течения болезни и стадией развития. Нельзя исключать также индивидуальную реакцию и степень чувствительности пациента к болевым ощущениям, независимо от стадии развития патологии. Обычно на начальных этапах развития болезни пациент чувствует легкую скованность, хруст и дискомфорт в пораженном месте. Боль в большинстве случаев нарастает при физических нагрузках, а в период отдыха стихает. Сутра после пробуждения часто ощущается скованность, которая проходит спустя некоторое время, обычно после активных движений.
В период обострения развивается артрит. Признаки – выраженная, стреляющая боль, покраснение и опухание пальцев стопы. Возможно проявление местных реакций в виде покраснения кожи. Запущенная болезнь может полностью разрушить сустав, после чего потребуется провести их замену искусственным имплантатом. Общие симптомы – повышение температуры тела, недомогание и слабость.
Можно выделить 4 стадии развития артроза суставов:
Как диагностировать деформирующий остеоартроз
На начальном этапе редко обнаруживают болезнь. Чаще всего пациент обращается к врачу при обострении, которое впервые возникает при активном развитии второй стадии артроза. Требуется тщательная дифференциальная диагностика, которая позволяет отличить артроз от различных видов артрита.
Помимо рентгенографии проводят ряд лабораторных анализов:
На ранних стадиях обнаружить инструментальным методом артроз пальцев ног можно с помощью таких видов диагностики:
Также для исключения скрытого остеопороза назначают проведение денситометрии. Базовый метод диагностики, позволяющий эффективно определить степень сужения суставной щели – рентгенография. На фоне полученных данных ставят диагноз окончательно.
Возможные осложнения заболевания, симптомы и лечение
Без своевременной терапии подвижность стопы может полностью быть утрачена. Человек потеряет возможность самостоятельно передвигаться. В особенности неблагоприятный прогноз возможен в случае поражения артрозом двух ног сразу, что в случае данного заболевания не является редкостью. Артроз большого пальца стопы часто осложнен выраженным болевым синдромом, слабо поддающимся медикаментозной терапии. Также в области пораженных суставов может отмечаться сильная деформация, возникающая на фоне длительного течения воспалительного процесса.
Методы лечения артроза пальцев ног
Варианты подбора терапии для артроза пальцев стопы зависят от нескольких факторов – стадия развития патологии, индивидуальная переносимость симптомов болезни, наличие осложнений и скорость развития дегенеративного процесса. В незапущенных случаях требуется применение нестероидных противовоспалительных препаратов в состоянии обострения. На начальных этапах болезни практикуют физиотерапию без приема медикаментов. Вылечить полностью патологию невозможно, можно только замедлить ее развитие с помощью комплексного подхода в терапии.
Лечение артроза суставов пальцев ног консервативными методами лечения эффективно только на начальных стадиях. В запущенных случаях требуется операция по удалению наростов – остеофитов.
Чем лечить артроз пальцев ног, эффективные медикаменты:
Для наружного использования подойдут мази и гели с НПВС, миорелаксантами. Их можно применять в домашних условиях, втирая легкими движениями, по типу массажа.
Помимо лекарств широко применяют консервативные немедикаментозные способы терапии. К наиболее эффективным вариантам лечения суставов относят:
Важно носить удобную обувь и корректирующие стельки, снимающие нагрузку с пальцев и стопы. Если все указанные выше методы не помогают, требуется оперативное вмешательство.
Ригидный большой палец стопы
Ригидный большой палец стопы – это тугоподвижность 1 пальца, обусловленная остеоартрозом 1 плюснефалангового сочленения. Проявляется значительным ограничением подвижности, болевым синдромом. Боли усиливаются при ходьбе, негативно влияют на трудоспособность и способность к передвижению. Часто наблюдается деформация сустава вследствие разрастания остеофитов и воспаления окружающих тканей. Патология диагностируется на основании жалоб, данных внешнего осмотра и результатов рентгенографии. На начальной стадии лечение консервативное (ЛФК, массаж, физиотерапия, медикаменты), в последующем показаны операции.
МКБ-10
Общие сведения
Ригидный большой палец стопы (hallux rigidus) занимает второе место по распространенности среди ортопедических заболеваний стопы после hallux valgus. Частота заболеваемости увеличивается с возрастом. Патология выявляется у 10% людей младше 35 лет. В возрасте старше 80 лет диагностируется у 44% пациентов. При двустороннем поражении обычно прослеживается наследственная предрасположенность. Односторонний процесс чаще развивается после травм.
Причины
Основной причиной развития ригидного большого пальца специалисты считают деформирующий остеоартроз. В качестве провоцирующих факторов возникновения артроза рассматривают:
Ригидный палец нередко выявляется у кровных родственников, что указывает на наличие наследственной предрасположенности. Неблагоприятное влияние оказывают поперечное плоскостопие, ношение неудобной обуви и обуви на высоком каблуке, длительное пребывание на ногах, излишний вес. Дегенеративно-дистрофические изменения в суставах усугубляются по мере старения, поэтому чаще страдают люди старшей возрастной группы.
Патогенез
При артрозе хрящи суставных поверхностей основной фаланги 1 пальца и плюсневой кости утрачивают гладкость, истончаются, становятся неровными. Во время движений суставные поверхности «цепляются» друг за друга, что вызывает травматизацию и ускоряет прогрессирование процесса. Со временем суставная щель сужается. В области сустава образуются костные разрастания, препятствующие движениям. Подвижность большого пальца ограничивается, иногда – вплоть до анкилоза.
Классификация
В современной травматологии и ортопедии используют систематизацию, позволяющую определить тактику лечения ригидного сустава с учетом тяжести процесса. В качестве основных параметров рассматривают угол тыльного сгибания большого пальца, характер изменений на рентгенограммах и клинические симптомы болезни. Классификация включает 5 стадий:
Симптомы
Заболевание развивается постепенно. Вначале пациент отмечает незначительную тупую боль в суставе после длительной ходьбы или стояния. Затем сустав отекает, боли появляются во время ходьбы, долго сохраняются в покое. Прогрессирующее ограничение движений становится заметным, ограничивает в выборе обуви, исключает возможность ношения высоких каблуков.
Из-за болей и уменьшения диапазона движений нарушается биомеханика ходьбы. Больной совершает перекат не через всю стопу, а через ее внешний край. Это делает походку неуверенной и несколько неуклюжей. Из-за перегрузки внешнего края стопы могут появляться боли в дистальном отделе ступни и в области 5 плюснефалангового сочленения.
Боли и уменьшение объема движений продолжают прогрессировать. Болевой синдром возникает по ночам, существенно ограничивает двигательную активность пациента. На заключительных стадиях ходьба в обычной обуви становится затруднительной. Движения в суставе качательные или отсутствуют. Пальпация болезненна. Основание большого пальца визуально деформировано из-за воспаления и крупных костных разрастаний.
Диагностика
Диагноз устанавливается травматологом-ортопедом. В ходе диагностики используются жалобы, анамнестические данные, результаты физикального осмотра и дополнительных исследований. Программа обследования включает:
Другие инструментальные исследования обычно не требуются. В сомнительных случаях возможно проведение КТ стопы для уточнения характера и тяжести поражения. Ригидный плюснефаланговый сустав дифференцируют с болевым синдромом при вальгусной деформации большого пальца стопы, подагрическим артритом.
Лечение
На начальных стадиях возможна консервативная терапия. При прогрессировании ригидности и неэффективности консервативных мероприятий требуется хирургическое вмешательство с сохранением или удалением пораженного сустава.
Консервативная терапия
Показана на 0 и 1 стадиях болезни. Направлена на устранение симптоматики, не влияет на причины развития патологии, не обеспечивает полного выздоровления. Включает следующие методики:
Хирургические вмешательства
Все оперативные методы, применяемые при ригидном большом пальце, можно разделить на две группы – предусматривающие сохранение сустава с восстановлением его функции и предполагающие удаление суставных поверхностей с созданием неподвижного сочленения или заменой эндопротезом. Чаще всего производятся следующие вмешательства:
Период полного восстановления после хейлэктомии занимает около месяца. В течение этого времени пациент должен ограничивать нагрузку на стопу. Реабилитационный период после остальных операций составляет 6-8 недель. Для разгрузки стопы показано ношение обуви Барука. В последующем всем больным рекомендуется применять специальные стельки или ортопедическую обувь.
Прогноз
Формирование ригидного большого пальца указывает на длительно существующий патологический процесс в суставе. Полное восстановление невозможно, однако консервативные мероприятия позволяют замедлить прогрессирование болезни, а оперативные вмешательства обеспечивают исчезновение болей в стопе и сохранение трудоспособности.
Профилактика
Профилактические меры включают предупреждение травм и раннее начало лечения заболеваний сустава, которые могут стать причиной артроза. Рекомендуется нормализовать массу тела, использовать удобную обувь, избегать перегрузок стопы, при наличии семейной предрасположенности – применять ортопедические стельки.